Bateria Krótkich Testów Sprawności Fizycznej a PoChP
Bateria Krótkich Testów Sprawności Fizycznej (Short Physical Performance Battery – SPPB) to łatwy do przeprowadzenia pomiar oceniający mobilność i równowagę. Zaprojektowano go z myślą o osobach starszych (> 65 lat) i u takich osób jest on zalecany1.
Rośnie jednak zainteresowanie przeprowadzaniem SPPB w populacjach osób chorych, w tym osób z przewlekłą obturacyjną chorobą płuc (POChP). Światowa Inicjatywa Zwalczania Przewlekłej Obturacyjnej Choroby Płuc (GOLD) definiuje POChP jako "powszechną chorobę, której można zapobiegać i którą można leczyć, charakteryzującą się utrzymującymi się objawami oddechowymi i ograniczeniami przepływu powietrza w wyniku anomalii dróg oddechowych i/lub pęcherzyków płucnych, wywołanymi znaczącym kontaktem ze szkodliwymi cząsteczkami lub gazami"2.
Wynik sumaryczny SPPB charakteryzuje się dobrą wiarygodnością między oceniającymi4 i stosuje się go do określania, czy sprawność pacjenta odnośnie do mobilności i równowagi jest na poziomie niskim, umiarkowanym czy wysokim5-7. Co więcej, niedawno pisano, że mógłby 6-minutowego testu marszowego (6MWT – 6-Minute Walk Test) we wskaźniku BODE8 oraz zidentyfikowano fizyczne i emocjonalne korelacje wyniku sumarycznego SPPB5,7. Te ostatnie mogłyby sugerować pozytywny wpływ rehabilitacji oddechowej na wynik sumaryczny SPPB. Jak dotąd reakcję wyniku sumarycznego SPPB na rehabilitację oddechową opisano tylko w jednej recenzowanej pracy9 i w dwóch abstraktach z konferencji10,11, a wszystkie te publikacje donosiły o znaczącym wzroście.
Szacowane minimalne istotne różnice (MIDs – minimal important differences) dostępne są dla takich komponentów SPPB u pacjentów z POChP jak prędkość chodu na dystansie 4 m (4MGS – 4-meter gait speed)12 oraz test pięciokrotnego wstawania z pozycji siedzącej (5STS – 5 sit-to-stand)13, lecz obecnie brak ich dla wyniku sumarycznego SPPB. Komplikuje to ocenę skuteczności interwencji przy pomocy SPPB14,15. Dlatego też, by ulepszyć interpretację skuteczności interwencji na poziomie indywidualnym i grupowym, potrzebne było ustalenie reakcji pacjentów z POChP na program rehabilitacji oddechowej przy pomocy testów wchodzących w skład SPPB i wyniku sumarycznego tego badania oraz oszacowanie MIDs dla tych testów składowych oraz dla wyniku sumarycznego SPPB u pacjentów z POChP.
Objawy i przyczyny POChP
- Objawy:
- chroniczny kaszel
- wytwarzanie śluzu
- zmęczenie
- duszność
- bezdech
- dyskomfort w klatce piersiowej
- Przyczyny:
- palenie
- zanieczyszczenie powietrza
- geny
Badanie reakcji pacjentów z POChP na program rehabilitacji oddechowej za pomocą SPPB
W niniejszym badaniu obserwacyjnym przeprowadzono analizę retrospektywną początkowych i porehabilitacyjnych danych 953 pacjentów specjalistycznego ośrodka rehabilitacji oddechowej w Niderlandach16. Zastosowano następujące kryteria włączające: diagnoza POChP według kryteriów GOLD2 i dostępność kompletnych wyników SPPB (w momencie początkowym i po rehabilitacji oddechowej). Z analizy wykluczono pacjentów w wieku niższym niż 40 lat, uczestniczących w programie rehabilitacji oddechowej więcej niż raz lub wykazujących wynik sumaryczny SPPB w momencie wyjściowym na poziomie 12 – ze względu na możliwość wystąpienia efektu sufitu9.
Dane pacjentów
Dane pacjentów w momencie początkowym, takie jak wiek, płeć, masa ciała, indeks masy ciała, częstotliwość pogarszania się stanu i hospitalizacji w ostatnich 12 miesiącach, indeks chorób współistniejących według Charlson (CCI) i korzystanie z długoterminowej terapii tlenowej, zbierano systematycznie podczas szeroko zakrojonej oceny w ramach rehabilitacji oddechowej.
Ponadto, zgodnie z zaleceniami Europejskiego Towarzystwa Chorób Płuc, przeprowadzono badanie pierwszosekundowej natężonej objętości wydechowej oraz jej stosunek do natężonej pojemności życiowej za pomocą spirometrii17. Dokonano klasyfikacji stopnia ograniczenia przepływu powietrza zgodnie z klasyfikacją GOLD2.
Bateria Krótkich Testów Sprawności Fizycznej zastosowana w badaniu
SPPB w momencie początkowym i po rehabilitacji oddechowej przeprowadzono zgodnie z protokołem National Institute on Aging18. SPPB składa się z trzech testów: testu równowagi w pozycji stojącej (Standing Balance Test), 4MGS i 5STS. Podczas testu równowagi w pozycji stojącej każdemu pacjentowi polecono utrzymywać przez 10 sekund trzy postawy: stopy złączone równo obok siebie; stopy razem, ale jedna wysunięta lekko do przodu (test półtandemowy); jedna stopa przed drugą – pierwsza styka się piętą z palcami drugiej (test tandemowy).
Po drugie, przeprowadzono dwukrotnie test 4MGS w celu ustalenia typowej szybkości chodu na dystansie 4 m (zezwolono na użycie normalnych pomocy ortopedycznych do chodzenia). W teście 5STS proszono pacjenta, by wykonał – najszybciej, jak potrafi – pięć manewrów wstawania z siedzenia z przedramionami skrzyżowanymi na piersi. Za każdy z trzech komponentów przyznawano od 0 (brak mobilności) do 4 (brak zaburzeń mobilności) punktów, co dawało w sumie wynik SPPB w zakresie od 0 do 12 punktów.
Nogueira i wsp. przedstawili wcześniej schemat blokowy testów SPPB i systemu punktowania19. Na podstawie wyjściowego wyniku sumarycznego SPPB pacjentów podzielono na grupy o niskiej sprawności (LP – low performance; 0–6 punktów), umiarkowanej sprawności (MP – moderate performance; 7–9 punktów) i wysokiej sprawności (HP – high performance; 10–12 punktów)20.
Test 5STS polega na jak najszybszym pięciokrotnym wstaniu z krzesła.
Pozycja stóp przyjmowana podczas tandemowego testu równowagi.
Wyniki kliniczne
Za pomocą podwójnej absorpcjometrii (DXA) zmierzono masę beztłuszczową ciała (FFM – fat-free mass)21. Wskaźnik FFM wyliczono poprzez podzielenie FFM przez wzrost podniesiony do kwadratu. Zastosowano zmodyfikowaną skalę bezdechu Medical Research Council22 do oceny duszności, a do zidentyfikowania pacjentów z "większym brakiem tchu" zastosowano punkt odcięcia ≥223. Stan zdrowia pacjentów oszacowano za pomocą testu CAT (COPD Assessment Test – test oceny POChP), a próg ≥18 punktów wskazywał pacjentów o wysokim nasileniu objawów24.
W celu ustalenia fizycznej wydolności przeprowadzono test 6MWT oraz stopniowany wysiłkowy test kardio-pulmonologiczny25-27. Tolerancję wysiłkową oszacowano za pomocą testu o stałym obciążeniu, przeprowadzonego przy 75% wcześniej ustalonego obciążenia maksymalnego, podczas którego pacjenci pedałowali na rowerze stacjonarnym do granicy objawów (przy maksymalnie 20-minutowym czasie trwania testu)28. Szczytowy izokinetyczny moment obrotowy mięśnia czworogłowego oraz całościową pracę prawej nogi (lub lewej nogi w przypadku komplikacji z prawą nogą) oceniono za pomocą skomputeryzowanego dynamometru. Pacjenci wykonali serię 30 powtórzeń z prędkością kątową 90°/s. Użyto wartości referencyjnych z pracy Borges29. Objawy lękowe i depresyjne oceniono za pomocą Szpitalnej Skali Lęku i Depresji z wartością odcięcia na poziomie ≥10 punktów dla każdej z domen30 – w celu sklasyfikowania pacjentów ze skłonnościami do stanów lękowych i depresji.
Rehabilitacja oddechowa zastosowana w badaniu
Zastosowane programy rehabilitacji oddechowej – 8-tygodniowy program w lecznictwie zamkniętym i 14-tygodniowy program ambulatoryjny – przeprowadzono w zgodzie ze Stanowiskiem Amerykańskiego Towarzystwa Chorób Klatki Piersiowej/Europejskiego Towarzystwa Pulmonologicznego31 i każdy z nich składał się z 40 sesji. Pacjentów nadzorował zespół interdyscyplinarny obejmujący pulmonologa, pielęgniarkę pulmonologiczną, dietetyka, terapeutę zajęciowego, fizjoterapeutę, psychologa i pracownika społecznego.
Podstawę programu rehabilitacji oddechowej, dopasowanego do indywidualnych potrzeb pacjentów, stanowił trening fizyczny składający się głównie z ćwiczeń wzmacniających mięśnie kończyn górnych i dolnych, chodzenia po bieżni, jazdy na rowerze stacjonarnym, ćwiczeń na giętkość i codziennych nadzorowanych spacerów pod gołym niebem32. Program obejmował również (jeśli były ku temu wskazania) wsparcie żywieniowe, doradztwo psychologiczne i sesje edukacyjne32-34. Szerszy opis programu rehabilitacji oddechowej przedstawiają Spruit i wsp.34.
Ważnym elementem rehabilitacji oddechowej jest trening cardio.
Badanie reakcji pacjentów z POChP na program rehabilitacji oddechowej za pomocą SPPB - wyniki
Spośród 953 pacjentów z POChP kryteria poddania analizie spełniało 632. Pacjentów wykluczano z powodu braku początkowego wyniku SPPB (n = 1), wieku niższego niż 40 lat (n = 5) oraz wcześniejszego udziału w programie rehabilitacji oddechowej (n = 20). Ponadto 27 pacjentów wykluczono z powodu różnych danych z punktu początkowego dla co najmniej jednej zmiennej. Wykluczono również pacjentów bez wyników SPPB po interwencji (n = 216) oraz z początkowym wynikiem sumarycznym SPPB równym 12 (n = 52).
Dane z punktu początkowego
632 pacjentów z POChP charakteryzowało się poważnym stopniem ograniczenia przepływu powietrza, równymi proporcjami ilościowymi między płciami i indeksem masy ciała w normie. Po stratyfikacji ze względu na sumaryczny wynik SPPB na LP (n = 69), MP (n = 300) i HP (n = 263) okazało się, że pacjenci z grupy LP są starsi i doświadczają większego bezdechu w porównaniu z grupami MP i HP. Szersze dane kliniczne i pulmonologiczne prezentuje tabela 1.
Tabela 1. Dane początkowe wszystkich pacjentów z POChP oraz po stratyfikacji według wyniku sumarycznego SPPB.
Dane przedstawione są jako średnia ± odchylenie standardowe, mediana (Q1–Q3), lub wartość procentowa.
Skróty: BMI – indeks masy ciała, CCI – indeks chorób współistniejących według Charlson, FEV1 – pierwszosekundowa natężona objętość wydechowa; FVC – natężona pojemność życiowa, mMRC – zmodyfikowana skala Medical Research Council.
Reakcja danych klinicznych na rehabilitację oddechową
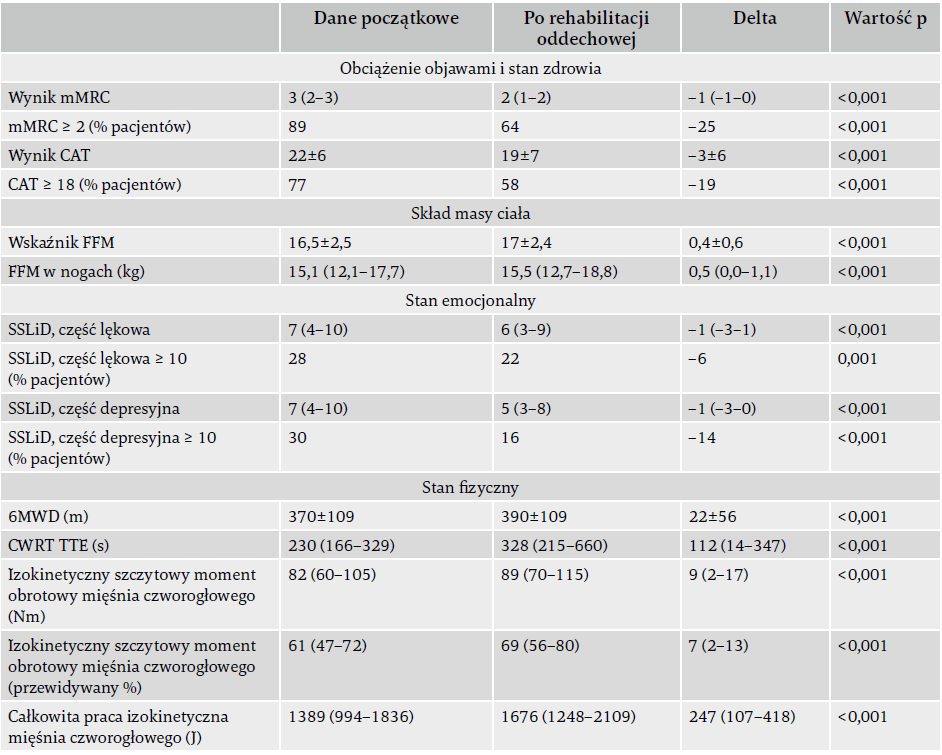
Stan zdrowia, bezdech, skład masy ciała, objawy lękowe i depresyjne oraz stan fizyczny poprawiły się u wszystkich pacjentów z POChP, którzy uczestniczyli w programie rehabilitacji (tabela 2). Po stratyfikacji względem początkowego wyniku sumarycznego SPPB zaobserwowano znaczącą poprawę tych danych klinicznych we wszystkich trzech grupach, z wyjątkiem podskali objawów lękowych ze Szpitalnej Skali Lęku i Depresji w grupie LP, która nie poprawiła się po rehabilitacji oddechowej (p = 0,020). Zmiana odnośnie do 6MWT była największa w grupie LP (47±78 m) w porównaniu z grupą MP (24±53 m) i grupą HP (12±49 m; p < 0,001).
Tabela 2. Dane wszystkich pacjentów z POChP – początkowe, po rehabilitacji oddechowej i delta (różnica, czyli wynik po interwencji minus wynik początkowy).
Skróty: CAT – test oceny POChP; CWRT TTE – czas do wyczerpania podczas testu stałego obciążenia; FFM – beztłuszczowa masa ciała; SSLiD – Szpitalna Skala Lęku i Depresji; mMRC – zmodyfikowana skala Medical Research Council; 6MWD – odległość w 6-minutowym teście marszowym.
Reakcja SPPB na rehabilitację oddechową
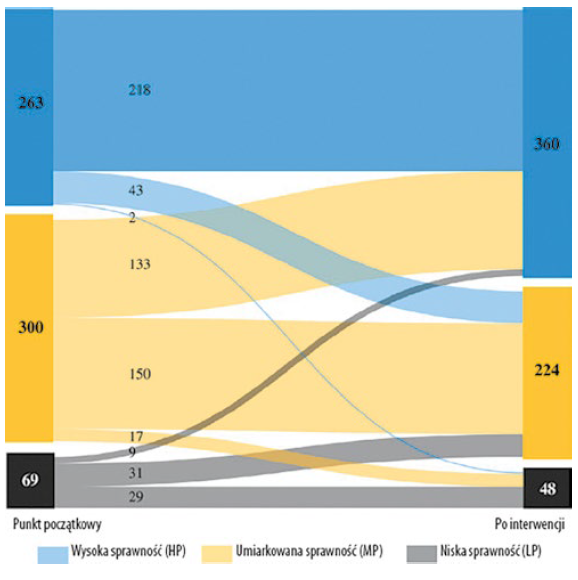
Jedynym testem wchodzącym w skład SPPB, który zareagował na rehabilitację oddechową, był test 5STS, z medianą zmiany wielkości –1,13 (z –4,20 na –0,93) sekundy u pacjentów z POChP (p < 0,001). Ponadto sumaryczny wynik SPPB po rehabilitacji oddechowej poprawił się znacząco z 9 punktów (8–10) na 10 (9–11). W początkowej grupie LP po rehabilitacji oddechowej zaobserwowano poprawę w tandemowym teście równowagi (średnia zmiana wyniosła 3,36±4,96 s), teście 4MGS (delta = 0,81 m/s) i 5STS (delta = –6,16). W grupie MP uwidocznił się znaczący wpływ rehabilitacji na testy 4MGS (delta = 0,06 m/s) i 5STS (delta = –2,4 s). W grupie HP poprawił się jedynie wynik 5STS (delta = –0,74 s), a wynik 4MGS nawet się nieco pogorszył (delta = –0,27 m/s). Poprawa zaobserwowana w grupie LP była znacząco większa od tej z grup MP i HP, co dało większy wzrost wyniku sumarycznego SPPB w grupie LP niż w pozostałych grupach. Maksymalny sumaryczny wynik 12 punktów SPPB po rehabilitacji oddechowej uzyskało 23 pacjentów z grupy MP i 63 pacjentów z grupy HP. Ponadto proporcje grup w składzie według sprawności fizycznej po interwencji znacząco się różniły od tych w momencie początkowym, co obrazuje ryc. 1.
Ryc. 1. Wykres strumieniowy obrazujący przepływ i dystrybucję wyniku sumarycznego SPPB w różnych grupach sprawności w momencie początkowym i po interwencji
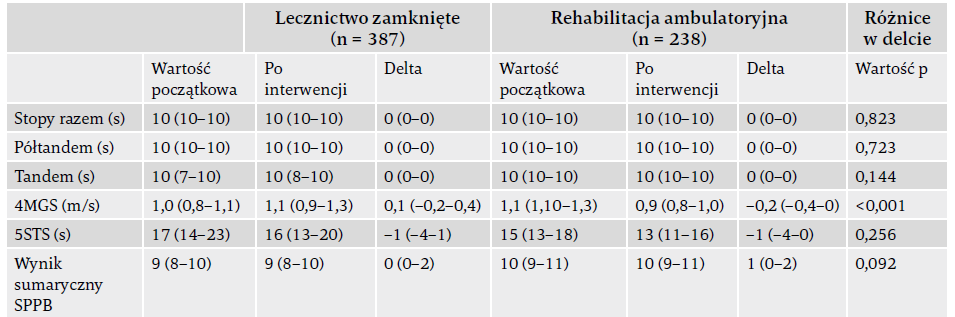
Jako że różnice między typami programów rehabilitacji oddechowej mogły wpłynąć na reakcję SPPB na tę rehabilitację, porównania między zmianami zaobserwowanymi w SPPB przeprowadzono osobno dla pacjentów z rehabilitacji w lecznictwie zamkniętym i osobno dla pacjentów z rehabilitacji ambulatoryjnej (tabela 3). Zmiany w wynikach testów składowych SPPB między oboma typami programów rehabilitacyjnych nie były znaczące, z wyjątkiem zmian w 4MGS (ambulatoryjnie zmiana wyniosła –0,2 m/s, a w lecznictwie zamkniętym 0,1 m/s). Różnica ta nie wpłynęła na zmianę w sumarycznym wyniku SPPB, która przy obu typach programów była porównywalna.
Tabela 3. Wyniki testów wchodzących w skład SPPB oraz wyniku sumarycznego w momencie początkowym, po interwencji i delta (wynik po interwencji minus wynik początkowy) u pacjentów korzystających z rehabilitacji w lecznictwie zamkniętym i rehabilitacji ambulatoryjnej.
Wyniki badania - MID
Jako że jedynie test 5STS i sumaryczny wynik SPPB zareagowały na rehabilitację oddechową, nie ustalono MID dla testów równowagi ani 4MGS. Wykorzystując techniki oparte na dystrybucji, wyliczono MID dla testu 5STS jako mieszczący się w przedziale 2,19–6,33 s, a dla wyniku sumarycznego SPPB – w przedziale 0,83–0,96 punktu (tabela 4). Ponadto zmiany w teście 6MWT i wyniku CAT nie były skorelowane lub były jedynie słabo skorelowane ze zmianą w 5STS i wyniku sumarycznym SPPB, nie można więc było ich użyć jako wiarygodnych punktów odniesienia do wyznaczenia MID.
Tabela 4. Oparte na dystrybucji metody szacowania minimalnej istotnej różnicy (MID) dla 5STS i wyniku sumarycznego SPPB u pacjentów z POChP.
OS – odchylenie standardowe; ICC – międzyklasowy współczynnik korelacji
Badanie reakcji pacjentów z POChP na program rehabilitacji oddechowej za pomocą SPPB - omówienie wyników
Generalnie test 5STS wchodzący w skład SPPB oraz wynik sumaryczny SPPB reagują na rehabilitację oddechową u pacjentów z POChP. U pacjentów o niskiej sprawności fizycznej w momencie początkowym na rehabilitację taką reagują również tandemowy test równowagi oraz test 4MGS. Według obliczeń opartych na dystrybucji szacunkowe wartości MID mieszczą się w przedziale 2,19– 6,33 sekund dla 5STS oraz w przedziale 0,83–0,96 punktu dla wyniku sumarycznego SPPB. Zgodnie z wcześniejszymi badaniami test 5STS i wynik sumaryczny SPPB zareagowały na rehabilitację oddechową u pacjentów z POChP9-11,13.
Jednakże niniejsze badanie nie wykazało poprawy testu 4MGS u wszystkich pacjentów z POChP, wbrew oczekiwaniom wynikającym z badań wcześniejszych10,12. Wynik 4MGS poprawił się jedynie u pacjentów z grup LP i MP. Ewentualnym wyjaśnieniem pogorszenia się wyniku 4MGS w grupie HP może być efekt sufitu; Kon i wsp.12 donosili, że pacjenci o lepszym wyniku 4MGS w momencie początkowym słabiej reagowali na rehabilitację oddechową niż pacjenci z gorszym wynikiem początkowym. Ponadto jedynie w grupie LP po rehabilitacji oddechowej doszło do poprawy czasu tandemowego testu równowagi, ale uzyskana zmiana była tak niewielka, że można powątpiewać w jej znaczenie kliniczne.
W żadnej z grup sprawności fizycznej nie odnotowano wpływu rehabilitacji na pozostałe testy równowagi. Choć zaburzenia równowagi są wśród pacjentów z POChP częste39, większość uczestników tego badania bez trudu była w stanie wykonać testy równowagi. Wyniki te sugerują, że testy stania równoważnego są mniej przydatne i skuteczne i być może niedostatecznie czułe w ocenianiu skuteczności rehabilitacji oddechowej u pacjentów z POChP, co sugeruje zastosowanie bardziej złożonych testów równowagi, takich jak Skala Równowagi Berg czy Balance Evaluation Systems Test39. Innym możliwym wyjaśnieniem może być fakt, że kwestia równowagi nie zajmuje wiele miejsca w programach rehabilitacji oddechowej; Marques i in. podkreślali wartość treningu równowagi podczas rehabilitacji oddechowej40.
Szacunkowa wielkość MID dla testu 5STS (2,19–6,33 s) jest większa niż ta wyliczona przez Jones i in. (1,7 s) u pacjentów z POChP po 8-tygodniowym ambulatoryjnym programie rehabilitacji oddechowej w Wielkiej Brytanii13. Nasza szacunkowa wielkość MID dla sumarycznego wyniku SPPB (0,83–0,96) porównywalna jest z badaniem Perery i in., którzy donosili o niewielkiej znaczącej zmianie wielkości 0,5 punktu i istotnej zmianie wielkości 1,0 punktu dla wyniku sumarycznego SPPB u osób starszych41.
Jako że wynik sumaryczny SPPB jest liczbą całkowitą, rozsądny wydaje się wniosek, że jego poprawa o 1 punkt może być stosowana jako MID u pacjentów z POChP po rehabilitacji oddechowej. Tę wielkość MID można interpretować i stosować na poziomie indywidualnym i grupowym – w celu ustalenia, czy stan pacjenta poprawił się po rehabilitacji oddechowej.
Test SPPB w monitorowaniu wyników rehabilitacji osób z POChP - wnioski
Test 5STS i wynik sumaryczny SPPB reagują na rehabilitację oddechową u pacjentów z POChP. Tandemowy test równowagi oraz test 4MGS reagują na taką rehabilitację jedynie u pacjentów o początkowo słabej kondycji fizycznej. U pacjentów z POChP zalecane jest stosowanie szacunkowej MID wielkości 1 punktu dla wyniku sumarycznego SPPB. Potrzebne są przyszłe badania w celu potwierdzenia szacunkowej wielkości MID dla SPPB, przeprowadzone w różnych ośrodkach, również przy użyciu metody wartości z obserwacji wyjściowych.
- European Medicines Agency, Reflection paper on physical frailty: instruments for baseline characterisation of older populations in clinical trials, EMA/CHMP/778709/2015. Available at https://www.emaeuropa.eu/en/documents/scientific-guideline/reflection-paper-physical-frailty-instruments-baseline- characterisation-older-populationsclinical_en.pdf Accessed March 4, 2021.
- GOLD. 2021 Global strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. Available at https://goldcopd.org/2021-gold-reports/. Accessed March 4, 2021.
- Brighton LJ, Bristowe K, Bayly J, et al. Experiences of pulmonary rehabilitation in people living with chronic obstructive pulmonary disease and frailty. A qualitative interview study. Ann Am Thorac Soc 2020; 17: 1213–1221.
- Medina-Mirapeix F, Bernabeu-Mora R, Llamazares-Herran E, Sanchez-Martinez MP, Garcia-Vidal JA, Escolar-Reina P. Interobserver reliability of peripheral muscle strength tests and Short Physical Performance Battery in patients with chronic obstructive pulmonary disease: a prospective observational study. Arch Phys Med Rehabil 2016; 97: 2002–5.
- Stoffels AAF, De Brandt J, Meys R, et al. Phenotypic characteristics of patients with chronic obstructive pulmonary disease after stratification for the Short Physical Performance Battery summary score. Arch Phys Med Rehabil 2020; 101: 1887–97.
- Bernabeu-Mora R, Gimenez-Gimenez LM, Montilla-Herrador J, Garcia-Guillamon G, Garcia-Vidal JA, Medina-Mirapeix F. Determinants of each domain of the Short Physical Performance Battery in COPD. Int J Chron Obstruct Pulmon Dis 2017; 12: 2539–44.
- Patel MS, Mohan D, Andersson YM, et al. Phenotypic characteristics associated with reduced Short Physical Performance Battery score in COPD. Chest 2014; 145: 1016–1024.
- Fermont JM, Mohan D, Fisk M, et al. Short Physical Performance Battery as a practical tool to assess mortality risk in chronic obstructive pulmonary disease. Age Ageing 2021; 50: 795–801.
- Larsson P, Borge CR, Nygren-Bonnier M, Lerdal A, Edvardsen A. An evaluation of the Short Physical Performance Battery following pulmonary rehabilitation in patients with chronic obstructive pulmonary disease. BMC Res Notes 2018; 11: 348.
- Carrington D, Jones S, Canavan J, et al. Responsiveness of the Short Physical Performance Battery (SPPB) in severely dyspnoeic patients with COPD. Eur Respir J 2015; 46 (Suppl 59): PA4593.
- Patel MS, Clark AL, Ingram KA, et al. S74 Effect of pulmonary rehabilitation on the Short Physical Performance Battery (SPPB) in COPD. Thorax 2010; 65 (Suppl 4): A35.
- Kon SS, Canavan JL, Nolan CM, et al. The 4-metre gait speed in COPD: responsiveness and minimal clinically important difference. Eur Respir J 2014; 43: 1298–1305.
- Jones SE, Kon SS, Canavan JL, et al. The five-repetition sit-to-stand test as a functional outcome measure in COPD. Thorax 2013; 68: 1015–1020.
- Mouelhi Y, Jouve E, Castelli C, Gentile S. How is the minimal clinically important difference established in health-related quality of life instruments? Review of anchors and methods. Health Qual Life Outcomes 2020; 18: 136.
- Woaye-Hune P, Hardouin JB, Lehur PA, Meurette G, Vanier A. Practical issues encountered while determining minimal clinically important difference in patient-reported outcomes. Health Qual Life Outcomes 2020; 18: 156.
- Spruit MA, Vanderhoven-Augustin I, Janssen PP, Wouters EF. Integration of pulmonary rehabilitation in COPD. Lancet 2008; 371: 12–3.
- Quanjer PH, Tammeling GJ, Cotes JE, Pedersen OF, Peslin R, Yernault JC. Lung volumes and forced ventilatory flows. report working party standardization of lung function tests, European Community for Steel and Coal. Official Statement of the European Respiratory Society. Eur Respir J Suppl 1993; 16: 5–40.
- Guralnik JM, Simonsick EM, Ferrucci L, et al. A Short Physical Performance Battery assessing lower extremity function: association with self-reported disability and prediction of mortality and nursing home admission. J Gerontol 1994; 49: M85–94.
- Nogueira A, Alvarez G, Russo F, San-Jose B, Sanchez-Tomero JA, Barril G. Is SPPB useful as a screening method of functional capacity in patients with advanced chronic kidney disease? Nefrologia 2019; 39: 489–96.
- Guralnik JM, Ferrucci L, Simonsick EM, Salive ME, Wallace RB. Lower-extremity function in persons over the age of 70 years as a predictor of subsequent disability. N Engl J Med 1995; 332: 556–61.
- Coin A, Sergi G, Minicuci N, et al. Fat-free mass and fat mass reference values by dual-energy X-ray absorptiometry (DEXA) in a 20-80 year-old Italian population. Clin Nutr 2008; 27: 87–94.
- Bestall JC, Paul EA, Garrod R, Garnham R, Jones PW, Wedzicha JA. Usefulness of the Medical Research Council (MRC) dyspnoea scale as a measure of disability in patients with chronic obstructive pulmonary disease. Thorax 1999; 54: 581–6.
- Lopez-Campos JL, Soler-Cataluna JJ, Miravitlles M. Global strategy for the diagnosis, management, and prevention of chronic obstructive lung disease 2019 report: future challenges. Arch Bronconeumol 2020; 56: 65–7.
- Smid DE, Franssen FME, Gonik M, et al. Redefining cut-points for high symptom burden of the Global Initiative for Chronic Obstructive Lung Disease Classification in 18,577 patients with chronic obstructive pulmonary disease. J Am Med Dir Assoc 2017; 18. 1097e11-24.
- Holland AE, Spruit MA, Troosters T, et al. An official European Respiratory Society/American Thoracic Society technical standard: field walking tests in chronic respiratory disease. Eur Respir J 2014; 44: 1428–46.
- Hernandes NA, Wouters EF, Meijer K, Annegarn J, Pitta F, Spruit MA. Reproducibility of 6-minute walking test in patients with COPD. Eur Respir J 2011; 38: 261–7.
- Radtke T, Crook S, Kaltsakas G, et al. ERS statement on standardisation of cardiopulmonary exercise testing in chronic lung diseases. Eur Respir Rev 2019;28:180101.
- van’t Hul A, Gosselink R, Kwakkel G. Constant-load cycle endurance performance: test-retest reliability and validity in patients with COPD. J Cardiopulm Rehabil 2003; 23: 143–50.
- Borges O. Isometric and isokinetic knee extension and flexion torque in men and women aged 20-70. Scand J Rehabil Med 1989; 21: 45–53.
- Zigmond AS, Snaith RP. The hospital anxiety and depression scale. Acta Psychiatr Scand 1983; 67: 361–70.
- Spruit MA, Singh SJ, Garvey C, et al. An official American Thoracic Society/European Respiratory Society statement: key concepts and advances in pulmonary rehabilitation. Am J Respir Crit Care Med 2013; 188: e13–64.
- Liu WY, Meijer K, Delbressine JM, Willems PJ, Wouters EF, Spruit MA. Effects of pulmonary rehabilitation on gait characteristics in patients with COPD. J Clin Med 2019; 8.
- Stoilkova A, Janssen DJ, Franssen FM, Spruit MA, Wouters EF. Coping styles in patients with COPD before and after pulmonary rehabilitation. Respir Med 2013; 107: 825–33.
- Spruit MA, Augustin IM, Vanfleteren LE, et al. Differential response to pulmonary rehabilitation in COPD: multidimensional profiling. Eur Respir J 2015; 46: 1625–35.
- Demeyer H, Burtin C, Hornikx M, et al. The minimal important difference in physical activity in patients with COPD. PLoS One 2016; 11: e0154587.
- Smid DE, Franssen FM, Houben-Wilke S, et al. Responsiveness and MCID estimates for CAT, CCQ, and HADS in patients with COPD undergoing pulmonary rehabilitation: a prospective analysis. J Am Med Dir Assoc 2017; 18: 53–8.
- Wise RA, Brown CD. Minimal clinically important differences in the six-minute walk test and the incremental shuttle walking test. COPD 2005; 2: 125–9.
- Copay AG, Subach BR, Glassman SD, Polly Jr DW, Schuler TC. Understanding the minimum clinically important difference: a review of concepts and methods. Spine J 2007; 7: 541–6.
- Beauchamp MK. Balance assessment in people with COPD: An evidence-based guide. Chron Respir Dis 2019; 16: 1479973118820311.
- Marques A, Jacome C, Cruz J, Gabriel R, Figueiredo D. Effects of a pulmonary rehabilitation program with balance training on patients with COPD. J Cardiopulm Rehabil Prev 2015; 35: 154–8.
- Perera S, Mody SH, Woodman RC, Studenski SA. Meaningful change and responsiveness in common physical performance measures in older adults. J Am Geriatr Soc 2006; 54: 743–9.
- Pepin V, Laviolette L, Brouillard C, et al. Significance of changes in endurance shuttle walking performance. Thorax 2011; 66: 115–20.
- Wright A, Hannon J, Hegedus EJ, Kavchak AE. Clinimetrics corner: a closer look at the minimal clinically important difference (MCID). J Man Manip Ther 2012; 20: 160–6.
- Lauridsen HH, Hartvigsen J, Manniche C, Korsholm L, Grunnet-Nilsson N. Responsiveness and minimal clinically important differencefor pain and disability instruments in low back pain patients. BMC Musculoskelet Disord 2006; 7:82.
- Mroczek B, Sitko Z, Augustyniuk K, Pierzak-Sominka J, Wroblewska I, Kurpas D. Socioeconomic indicators shaping quality of life and illness acceptance in patients with chronic obstructive pulmonary disease. Adv Exp Med Biol 2015; 861: 19–30.
- Revicki D, Hays RD, Cella D, Sloan J. Recommended methods for determining responsiveness and minimally important differences for patient-reported outcomes. J Clin Epidemiol 2008; 61: 102–9.