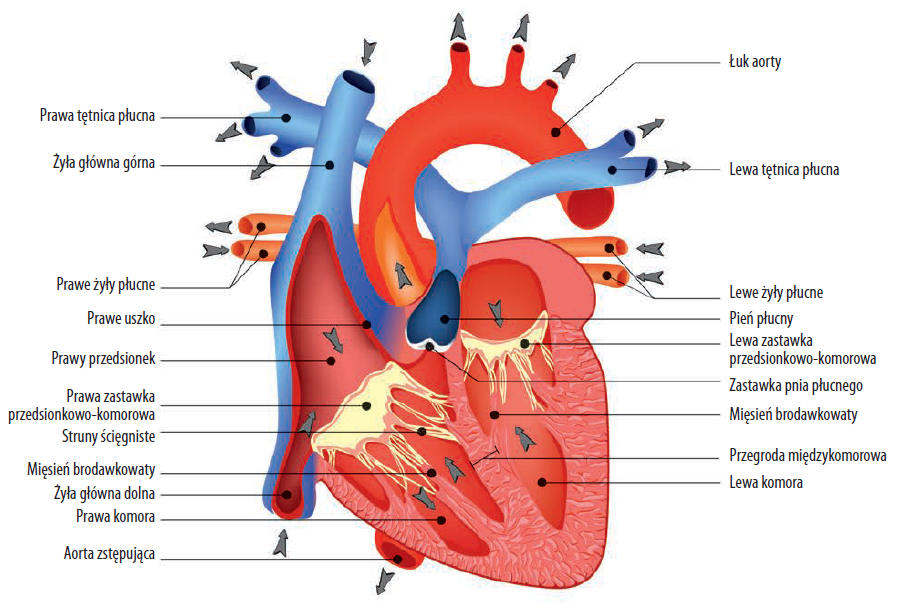
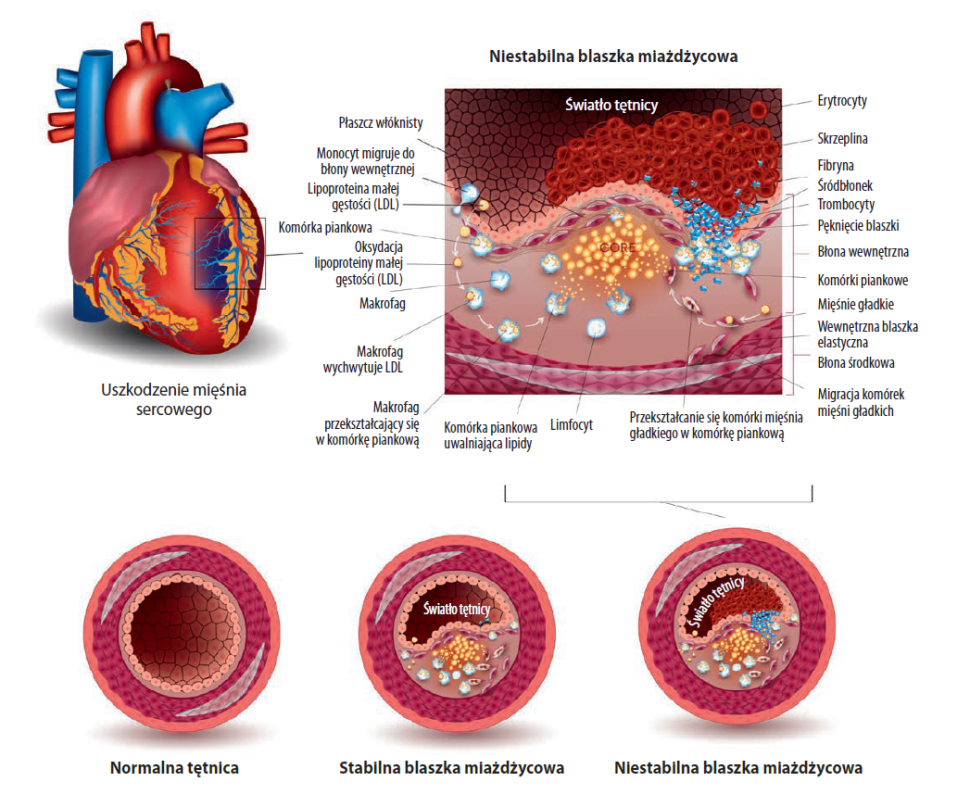
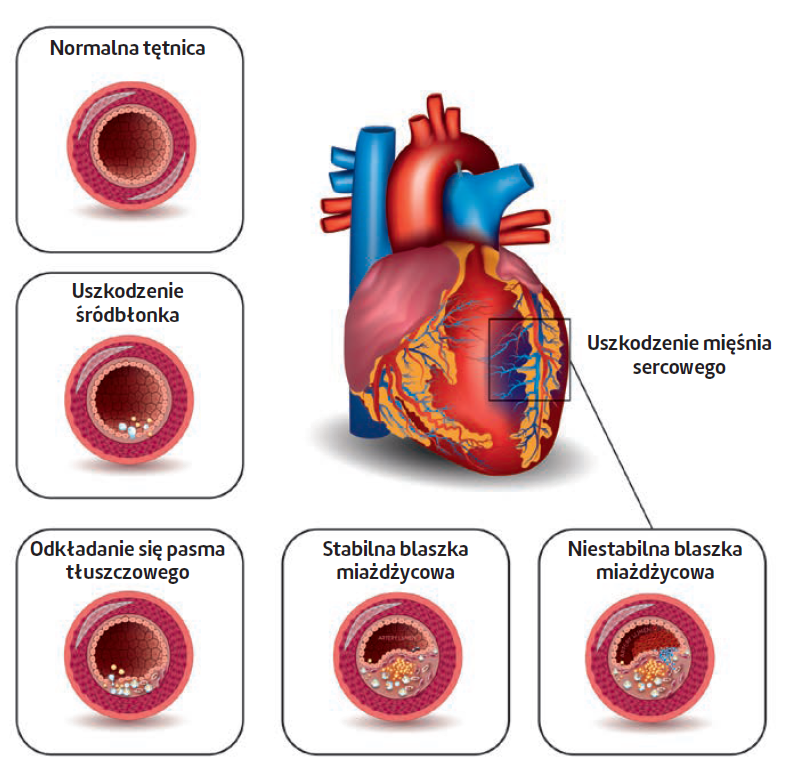
Czym jest rehabilitacja kardiologiczna?
Celem rehabilitacji kardiologicznej jest poprawa wydolności funkcjonalnej jednostki oraz optymalizacja fizjologii układu sercowo-naczyniowego, co powinno mieć przełożenie na zmniejszenie stopnia niepełnosprawności i promowanie aktywnego oraz zdrowego trybu życia. Taka koncepcja rehabilitacji kardiologicznej rozwijała się przez wiele lat na podstawie bardziej tradycyjnej koncepcji fizjoterapii opartej na ćwiczeniach ruchowych.
Kluczowe elementy rehabilitacji kardiologicznej zawarte są w definicji Światowej Organizacji Zdrowia (WHO, 1993): "Rehabilitacja kardiologiczna to całokształt działań niezbędnych do pozytywnego wpłynięcia na przyczynę choroby, tak aby możliwe było zapewnienie pacjentom jak najlepszych warunków fizycznych, psychicznych i społecznych, umożliwiających własnym wysiłkiem zachowanie lub powrót do jak najbardziej zbliżonego do normalnego miejsca w życiu społecznym".
Rehabilitacja kardiologiczna jest interdyscyplinarną interwencją wymagającą wielu umiejętności w zakresie profilaktyki wtórnej, edukacji, optymalizacji terapii medycznej, modyfikacji zachowania, poradnictwa psychologicznego i indywidualnie dobieranych i modyfikowanych ćwiczeń fizycznych1.
Rehabilitacja kardiologiczna to zorganizowane podejście, które powinno być częścią opieki nad każdym pacjentem kardiologicznym. Za rehabilitację kardiologiczną odpowiedzialny jest nie tylko zespół rehabilitacji kardiologicznej, ale także wszyscy pracownicy służby zdrowia, w tym wyżsi i niżsi rangą lekarze pracujący w szpitalu na oddziale kardiologicznym oraz lekarze rodzinni opiekujący się pacjentami zagrożonymi chorobami serca lub po przebytych incydentach sercowo-naczyniowych.
Cele rehabilitacji kardiologicznej
Cele medyczne rehabilitacji w chorobach układu krążenia
Rehabilitacja kardiologiczna ma głównie przyczyniać się do aktywnego modyfikowania przyczyn chorób układu krążenia, poprawy czynności serca, leczenia pacjentów z objawami towarzyszącymi tej grupie chorób ze względu na towarzyszące im ryzyko nagłego zgonu i ponownego zawału.
Zależność pacjenta od opieki osób trzecich powinna być także sukcesywnie zmniejszana, wraz z przywracaniem zdolności do pracy, co również jest jednym z istotnych celów rehabilitacji kardiologicznej3.
Cele psychologiczne rehabilitacji kardiologicznej
Obejmują one głównie przywrócenie pewności siebie, złagodzenie lęku i depresji u pacjentów i ich opiekunów, a także lepsze radzenie sobie ze stresem i przywrócenie zdrowia seksualnego na zadowalającym i możliwym do osiągnięcia poziomie.
Cele społeczne rehabilitacji chorób serca
Głównym celem społecznym rehabilitacji kardiologicznej jest skłonienie pacjenta do powrotu do pracy (gdy jest to możliwe) i/lub jak najwcześniejsze odzyskanie zdolności funkcjonalnej oraz maksymalne możliwe uniezależnienie pacjentów w wykonywaniu codziennych czynności od pomocy opiekunów w przypadku osób ciężko chorych i niepełnosprawnych3.
Rehabilitacja kardiologiczna powinna być zindywidualizowana, czyli dostosowana do potrzeb konkretnego pacjenta. Niezwykle istotne jest okazywanie szacunku i dbałość o godność pacjenta, a także poszanowanie jego wyjątkowości i wyznawanych przez niego wartości.
Cele rehabilitacji związane z funkcjonowaniem służby zdrowia
Rehabilitacja ma spowodować redukcję bezpośrednich kosztów leczenia, wczesną mobilizację pacjenta i wczesne, a jednocześnie bezpieczne wypisanie go ze szpitala oraz jak najmniejszą liczbę ponownych hospitalizacji.
Model opieki i rehabilitacji kardiologicznej
Rehabilitacja kardiologiczna jest prowadzona w czterofazowym modelu opartym na krajowych wytycznych dotyczących rehabilitacji kardiologicznej. Na każdym etapie nacisk kładzie się na ocenę indywidualnych potrzeb pacjenta i odpowiednie do potrzeb dostosowanie interwencji.
Pacjenci powinni mieć możliwość dostępu do usług w zależności od zapotrzebowania i zaleca się podejście oparte na szerokiej palecie świadczeń rehabilitacyjnych.
Przyjęcie takiego podejścia oznaczałoby praktycznie brak konieczności stosowania kryteriów wykluczających z uczestnictwa w rehabilitacji, ponieważ uznaje ono za niezbędne dostosowanie usług do indywidualnych potrzeb i gotowość do wprowadzania adekwatnych zmian w stylu życia pacjenta, jak również uwzględnia złożoność choroby, a także oczekiwania i potrzeby pacjenta oraz jego najbliższych. Model czterofazowy zapewnia szereg świadczeń indywidualnych i grupowych zależnych od potrzeb, zasobów i możliwości.
Świadczenia z modelu czterofazowego obejmują:
- nadzór telefoniczny (telemedycyna),
- wizyty domowe,
- indywidualne spotkania z pielęgniarką i specjalistą z zakresu rehabilitacji kardiologicznej,
- porady i profilaktykę wtórną,
- zajęcia edukacyjne,
- sesje ćwiczeń,
- skierowania do lekarzy i specjalistów z innych dyscyplin.
Zakres programów rehabilitacyjnych
Do podstawowych elementów programu rehabilitacji kardiologicznej należą:
- edukacja mająca na celu obalanie nieprawidłowych przekonań na temat stanu zdrowia, leczenia i rehabilitacji,
- promowanie zrozumienia mechanizmów powrotu do zdrowia i poczucia własnej skuteczności,
- ćwiczenia jako profilaktyka wtórna i/lub w celu łagodzenia objawów,
- relaksacja i zarządzanie stresem w celu zmniejszenia lęku i związanych z nim objawów fizycznych,
- porady dotyczące stylu życia, wspierające zmianę zachowania,
- wyznaczanie celów, aby pomóc w zmianie stylu życia i powrocie do aktywności,
- rehabilitacja zawodowa dla osób powracających do pracy lub odchodzących na emeryturę,
- wsparcie psychologiczne dla osób z ciągłymi problemami emocjonalnymi, motywacyjnymi, poznawczymi itd3.
Gdzie należy wykonywać rehabilitacje z pacjentami kardiologicznymi?
Warunki prowadzenia rehabilitacji kardiologicznej i jej zakres powinny być optymalnie dostosowane do pacjenta na podstawie oceny indywidualnego ryzyka, jakie u niego występuje.
Trening o niskiej lub średniej intensywności można przeprowadzać w szpitalu lub w środowisku lokalnym, zgodnie z ustalonymi normami. Ćwiczenia fizyczne dla pacjentów wysokiego ryzyka i osób wymagających ćwiczeń o dużej intensywności powinny odbywać się w szpitalu lub w innym miejscu wyposażonym w sprzęt do resuscytacji.
Miejsce odbywania rehabilitacji
Obecnie pacjenci mogą być kierowani do zespołu rehabilitacji kardiologicznej przy poradni szpitalnej, ambulatoryjnej oraz w innych ośrodkach rehabilitacji kardiologicznej. Świadczenia rehabilitacyjne po operacjach kardiochirurgicznych realizowane są w ramach rehabilitacji przyłóżkowej, a następnie w szpitalnym oddziale rehabilitacyjnym.
Istotną rolę w kierowaniu pacjenta na dalsze postępowanie usprawniające ma lekarz prowadzący oraz lekarz rodzinny4.
Czas oczekiwania na rehabilitację
Pacjenci powinni zostać skierowani na konsultację w sprawie rehabilitacji kardiologicznej, gdy tylko zostanie potwierdzona diagnoza lub jak najszybciej po wypisie ze szpitala. Odpowiednie informacje kliniczne dotyczące szczegółów stanu pacjenta, diagnozy, leczenia i leków należy przekazać członkom zespołu rehabilitacyjnego4.
Kryteria skierowania pacjenta na rehabilitację
Pacjenci z wymienionymi poniżej schorzeniami powinni być kierowani do ośrodka rehabilitacji kardiologicznej. Ponieważ podstawą podejmowania decyzji o zakresie świadczeń powinno być indywidualne zapotrzebowanie pacjenta, stan niektórych z nich może być nieodpowiedni do wdrożenia fazy trzeciej albo trzeba rozważyć pominięcie ćwiczeń fizycznych oferowanych w tej fazie.
Sytuacja taka nie powinna jednak wykluczać ich z odnoszenia korzyści z edukacji i innych aspektów zdrowotnych stanowiących integralną część fazy trzeciej.
Choroby stanowiące wskazanie do rehabilitacji kardiologicznej:
- ostry zespół wieńcowy
- stan przed lub po operacji pomostowania wieńcowego
- dusznica bolesna
- stabilna niewydolność serca
- stan po przeszczepie serca
- stan po operacjach zastawek serca
- wszczepienie rozrusznika serca/ kardiowertera-defibrylatora3
Pacjent ma prawo do wiedzy o swojej chorobie i pomocy w zrozumieniu swojego stanu, musi więc otrzymać informacje, wsparcie i pomoc. To niezbędne, aby mógł zrozumieć i zaakceptować leczenie i rehabilitację.
Model fazowy rehabilitacji kardiologicznej
Faza I: pobyt w szpitalu pacjenta kardiologicznego
Faza pierwsza jest dostępna dla pacjentów i ich opiekunów jako integralna część opieki nad osobą przyjętą z chorobą niedokrwienną serca. Rozpoczyna się od przyjęcia do szpitala i trwa do momentu wypisu.
Ta faza powinna być koordynowana przez kierownika rehabilitacji kardiologicznej, a za jej przebieg odpowiada wielodyscyplinarny zespół. Jeżeli oddział dysponuje algorytmem rehabilitacji kardiologicznej, każdy członek zespołu musi zostać przeszkolony w jego realizacji i odpowiadać za powierzone mu aspekty usprawniania, dążąc do ustalonych celów.
Algorytm ten powinien być stale dostępny dla uprawnionych członków zespołu medycznego4.
Cele fazy I rehabilitacji w chorobach serca
Głównym celem jest udzielanie porad, informacji, wsparcia psychologicznego i społecznego pacjentom z chorobą wieńcową podczas pobytu w szpitalu, a także ich opiekunom.
Osoby prowadzące rehabilitację mają pomóc pacjentom zrozumieć ich chorobę i leczenie oraz udzielać im porad dotyczących ich stanu zdrowia, leczenia i procesu powrotu do sprawności.
Zakres działania w I fazie rehabilitacji kardiologicznej
Faza pierwsza jest prowadzona przez multidyscyplinarny zespół pracowników służby zdrowia, który oferuje pacjentom i ich opiekunom zindywidualizowany program porad i informacji.
Wiadomo, że po przyjęciu do szpitala pacjenci często mają trudności ze zrozumieniem i przyswojeniem szczegółowych i skomplikowanych danych medycznych, dlatego adresowane do nich przekazy powinny być jasne, proste i oparte na indywidualnych potrzebach pacjenta i jego rodziny. Zapewnienie poczucia bezpieczeństwa, wsparcie i empatia powinny stanowić podstawę wszystkich form komunikacji4.
W sesjach indywidualnych lub grupowych powinny być poruszane następujące tematy:
- zapewnienie poczucia bezpieczeństwa i opis stanu serca pacjenta,
- informacje o sposobie leczenia i planowanych procedurach medycznych,
- korekta błędnych przekonań kardiologicznych,
- kwestie psychologiczne (nastrój, emocje, depresja, czynniki społeczne),
- zakres aktywności pacjenta w warunkach szpitalnych (mobilizacja),
- działanie leków i ich potencjalne skutki uboczne,
- podkreślanie znaczenia przestrzegania zaleceń medycznych,
- warunki powrotu do aktywności fizycznej, życia seksualnego i codziennych obowiązków (w tym prowadzenia pojazdu i powrotu do pracy),
- czynniki ryzyka choroby wieńcowej i porady dotyczące zmiany stylu życia (zdrowe odżywianie, rzucenie palenia itd.),
- leczenie bólu dławicowego, porady i informacje dotyczące powrotu do domu.
Informacje są przekazywane pacjentowi i jego partnerowi/opiekunowi poprzez indywidualne konsultacje, dyskusje grupowe, informacje pisemne i audiowizualne5.
Skierowanie na fazę drugą
Pacjenci powinni otrzymać ulotkę informacyjną na temat usług rehabilitacji kardiologicznej oraz numer kontaktowy, pod którym mogą uzyskać informacje, w jaki sposób usprawnianie będzie kontynuowane po wypisie.
Pacjenci zostaną skierowani na konsultację rehabilitacyjną przed wypisem ze szpitala lub jak najszybciej po wypisie, aby zapewnić płynne przejście do drugiej fazy programu5.
Faza II rehabilitacji czterofazowej: bezpośrednio po wyjściu ze szpitala
Faza druga daje możliwość fizjoterapeucie odpowiedzialnemu za rehabilitację kardiologiczną zaoferowania fachowego wsparcia, monitorowania postępów pacjenta, zmniejszenia poziomu niepokoju i dostarczenia niezbędnych informacji w okresie, w którym wielu pacjentów i ich opiekunów czuje się odizolowanych i niepewnych dalszego przebiegu choroby i rekonwalescencji.
Pacjent wraz z rodziną lub opiekunem może również nawiązać kontakt z zespołem rehabilitacji kardiologicznej.
Celem fazy II jest wspieranie pacjentów z chorobą wieńcową we wczesnym okresie po wypisie ze szpitala poprzez:
- zapewnienie bezproblemowego przejścia pomiędzy opieką szpitalną a pozaszpitalną,
- zagwarantowanie indywidualizacji całego procesu rehabilitacyjnego,
- realizację programu zgodnego z medycyną i fizjoterapią opartą na dowodach naukowych,
- ocenę i dokumentację stanu pacjenta i jego postępów.
Zakres pomocy: wszyscy pacjenci otrzymają – zgodnie ze wskazaniami – usprawnianie w warunkach domowych, badanie i ocenę w warunkach klinicznych lub ambulatoryjnych, poradnictwo telefoniczne, sesje indywidualne lub grupowe5.
Faza III: kontynuacja programu rehabilitacji kardiologicznej
Może być przeprowadzana w ośrodku przyszpitalnym lub w środowisku lokalnym z wykorzystaniem zatwierdzonych programów rehabilitacji kardiologicznej.
Program powinien być prowadzony przez odpowiednio wyszkolony i doświadczony personel rehabilitacji kardiologicznej/ osoby wspomagające (tzw. facylitatorów), których kompetencje w zakresie usprawniania w przebiegu choroby wieńcowej powinny być ściśle określone.
Ogólnym celem jest zapewnienie pacjentowi ciągłego wsparcia psychologicznego, a także w zakresie edukacji, zarządzania stylem życia, profilaktyki wtórnej i programów ćwiczeń, zgodnie z jego potrzebami. Kompleksowa ocena stanu pacjenta powinna odbywać się na początku fazy trzeciej.
Kompleksowa ocena stanu zdrowia pacjenta powinna obejmować:
- Stan fizyczny:
- aktualna kondycja serca,
- obecnie występujące objawy w odniesieniu do planowanych interwencji,
- porównanie historii medycznej ze stanem obecnym,
- kontrola aktualnie przyjmowanych leków pod kątem ich skuteczności i ewentualnych skutków niepożądanych,
- kontrola i ocena czynników ryzyka dla układu sercowo-naczyniowego,
- opracowanie planu profilaktyki wtórnej,
- aktualne pomiary obejmujące ciśnienie krwi, tętno i rytm pracy serca, masę ciała z uwzględnieniem wskaźnika BMI i/lub obwodu w talii itd.,
- ocena faktycznego poziomu aktywności fizycznej,
- ocena układu mięśniowo-szkieletowego (w przypadku udziału w ćwiczeniach terapeutycznych),
- stratyfikacja ryzyka.
- Stan psychospołeczny9:
- warunki socjalne i uwarunkowania psychospołeczne,
- ocena psychologiczna,
- ocena jakości życia,
- status zawodowy.
Dalsze postępowanie
U pacjentów ponownie wykonywany jest test marszowy (6-minutowy test chodu). Następnie zostają omówione założenia fazy czwartej. Jej plan w razie potrzeby jest przekazywany przez pielęgniarkę lekarzowi prowadzącemu.
Informację o przebiegu i dalszych krokach postępowania usprawniającego uzyskuje także lekarz pierwszego kontaktu (Potrzeby i priorytety działań w rehabilitacji kardiologicznej i prewencji wtórnej u pacjentów z CHD, WHO 1993).
Faza IV: długoterminowy program utrzymania zdrowia i zdrowego stylu życia pacjenta kardiologicznego
Faza ta obejmuje długotrwałe utrzymanie aktywności fizycznej i zmianę stylu życia. Dowody sugerują, że oba składniki są niezbędne, aby uzyskać korzyści kardiologiczne2.
W podstawowej opiece zdrowotnej musi być prowadzona długoterminowa obserwacja, konieczne są regularne wizyty kontrolne u kardiologa, porady umożliwiające wdrożenie i utrzymanie prozdrowotnych zmian w stylu życia (np. odpowiedni poziom aktywności, rzucenie palenia) oraz pomoc psychologiczna, zgodnie ze wskazaniami klinicznymi. Pacjent musi mieć stały dostęp do kardiologicznej grupy wsparcia8.
Część edukacyjna rehabilitacji kardiologicznej
Podstawowym aspektem każdego procesu rehabilitacji jest przekazywanie wiedzy i zadbanie o właściwe zrozumienie sytuacji przez pacjenta. Pacjenci często zgłaszają się po pomoc w fazie ostrej, manifestującej się zawałem mięśnia sercowego, ale choroba wieńcowa jest chorobą przewlekłą, która pociąga za sobą konsekwencje na całe życie pacjenta.
Programy edukacyjne dla pacjentów i ich partnerów lub opiekunów powinny mieć na celu wzmocnienie niezależności i woli powrotu do zdrowia poprzez zachęcanie pacjenta do wzięcia większej odpowiedzialności za leczenie, swoją chorobę i jej przejawy.
Treść programu edukacyjnego powinna koncentrować się na zaspokojeniu specyficznych potrzeb pacjenta, jego rodziny i opiekunów. Program taki powinien być oferowany wszystkim pacjentom na różnych etapach procesu chorobowego.
Zakres programu edukacji pacjentów z chorobą wieńcową powinien obejmować:
- etiologię choroby wieńcowej przekazywaną w sposób umożliwiający pacjentowi zrozumienie prawdziwej przyczyny jego dolegliwości,
- wyjaśnienie mechanizmów prowadzących do takich patologii jak zawał mięśnia sercowego, dławica piersiowa lub niewydolność serca
- postępowanie w obliczu choroby, wraz z odpowiednią aktywnością fizyczną, profilaktyką wtórną i wyjaśnieniem ich celów,
- edukację/poradnictwo dotyczące leków,
- porady dotyczące odpowiedniej diety,
- sposoby radzenia sobie ze stresem,
- techniki relaksacyjne.
Porad i informacji udziela multidyscyplinarny zespół pracowników służby zdrowia zarówno indywidualnie, jak i grupowo. Pacjenci mogą odnieść korzyści z informacji w formie pisemnej, jak i ustnej9.
Jak ważne jest wykrywanie chorób na tle psychologicznym u chorych kardiologicznych?
Choroby na tle psychologicznym, takie jak lęk, depresja, nerwica serca, wybuchy złości czy zaburzenia snu, należy wcześnie zidentyfikować i zająć się nimi w ramach rehabilitacji kardiologicznej, wykorzystując w tym celu metody edukacyjne, techniki radzenia sobie ze stresem i procedury relaksacyjne oraz, w razie potrzeby, kierując pacjenta do dalszych specjalistów.
Częstość występowania dużych objawów depresji po zawale mięśnia sercowego oraz w ostrych zespołach wieńcowych szacuje się na 15–23%. Odsetek pacjentów z klinicznie istotnymi objawami depresji, dystymią lub objawami subklinicznymi jest jeszcze większy5,6.
Depresja w przebiegu ostrego zespołu wieńcowego i po zawale mięśnia sercowego przyczynia się do 3–4-krotnego zwiększenia ryzyka zgonu. Pacjenci cierpiący z powodu tych zaburzeń zdrowia psychicznego wymagają wczesnej diagnozy i leczenia obejmującego poradnictwo i/lub farmakoterapię.
W przypadku objawowych postaci choroby wieńcowej, takich jak dławica piersiowa lub niewydolność serca, w których lęk lub emocje mogą wywoływać objawy, istnieje większe prawdopodobieństwo, że pacjent odniesie korzyść ze stosowania odpowiednich technik relaksacyjnych.
Metody relaksacyjne i zarządzanie stresem
Terapia relaksacyjna może pomóc zmniejszyć skutki stresu psychicznego. Techniki zarządzania stresem (SMT) pozwalają na przedłużenie efektu relaksacji i uczą dodatkowych sposobów radzenia sobie ze stresem.
Skierowanie na dodatkowe usługi specjalistyczne
Skierowanie na usługi specjalistyczne powinno być rozważone, gdy występują oznaki:
- nadmiernego lęku i/lub napadów paniki,
- symptomy depresji lub uczucia beznadziejności,
- nieopanowany smutek,
- złożone problemy dotyczące przeszłości lub teraźniejszości, które utrzymują wysoki poziom niepokoju lub utrudniają powrót do zdrowia.
Takie postępowanie należy rozważyć również w przypadku innych stresujących wydarzeń w życiu pacjenta, które zbiegają się z problemami kardiologicznymi i przyczyniają się do poczucia przeciążenia trudnościami.
Skuteczne leczenie zależy od szybkiej i dokładnej identyfikacji problemu. Intuicja kliniczna i empatyczny wgląd są często najbardziej dostępnymi formami oceny sytuacji i ostrzegają, często podświadomie, o występowaniu trudności.
Na co należy zwrócić uwagę zanim zaczniesz rehabilitację kardiologiczną?
Jakie są kryteria wykluczające pacjenta z rehabilitacji kardiologicznej?
Kryteria wykluczające z realizacji ćwiczeń:
- niestabilna dławica piersiowa,
- oczekiwanie na interwencję po przeprowadzonej angiografii,
- stan ostrej lub niestabilnej niewydolności serca,
- niekontrolowana arytmia przedsionkowa lub komorowa,
- blok przedsionkowo-komorowy wysokiego stopnia bez rozrusznika serca,
- umiarkowane lub ciężkie zwężenie aorty,
- ostre zapalenie osierdzia, ostre zapalenie mięśnia sercowego,
- tętniak aorty, tętniak mięśnia sercowego,
- kardiomiopatia przerostowa,
- nawracająca samoistna odma opłucnowa10.
Ogólne kryteria wykluczające z realizacji ćwiczeń:
- ciężkie zaburzenia psychiatryczne, które mogą stanowić zagrożenie dla pacjenta lub innych osób,
- ciężkie choroby płuc, ortopedyczne lub metaboliczne, które utrudniałyby podejmowanie wysiłku fizycznego,
- niekontrolowana cukrzyca.
Zaleca się, aby pacjenci nie byli dopuszczani do ćwiczeń, jeśli po przybyciu na rehabilitację:
- czują się źle lub są klinicznie niestabilni,
- występuje u nich gorączka i ostra faza choroby ogólnoustrojowej,
- stwierdzono objawy niestabilnej dławicy piersiowej,
- ciśnienie skurczowe przekracza 200 mmHg i/lub rozkurczowe osiąga wartość 100 mmHg,
- obserwuje się znaczny, niewyjaśniony spadek ciśnienia krwi powyżej 20 mmHg,
- tachykardia wynosi powyżej 100 uderzeń na minutę,
- występują nowe lub nawracające objawy duszności,
- pacjent odczuwa kołatanie serca,
- widoczne są obrzęki kostek,
- pacjent ma uczucie letargu (otępienia)
- występują zawroty głowy.
Stratyfikacja ryzyka wykonywania ćwiczeń
W przypadku pacjentów uczestniczących w sformalizowanym programie ćwiczeń przed rozpoczęciem treningu wysiłkowego przeprowadza się stratyfikację ryzyka i ocenę wydolności funkcjonalnej.
Ryzyko zostaje skategoryzowane jako niskie, średnie lub wysokie według kryteriów Amerykańskiego Stowarzyszenia Rehabilitacji Układu Krążenia i Płuc (AACVPR, 2006). Sesje ćwiczeń można rozpocząć po indywidualnej ocenie.
Na ogół czas przed podjęciem ćwiczeń wysiłkowych wynosi:
- 4 tygodnie po ostrym zawale mięśnia sercowego,
- 6 tygodni po pomostowaniu aortalno-wieńcowym lub operacji zastawek
- 1 tydzień po przezskórnej interwencji wieńcowej, jeśli stan pacjenta jest stabilny.
Długość programu zależy od indywidualnej oceny stanu pacjenta i jego potrzeb10.
Format zajęć w rehabilitacji kardiologicznej
Całkowity czas trwania sesji ćwiczeń powinien wynosić od 45 do 60 minut, w tym przerwy między ćwiczeniami. Sesja ćwiczeń powinna obejmować rozgrzewkę, ćwiczenia kondycyjne, siłowe i wytrzymałościowe oraz wyciszenie i relaksację8.
Pamiętaj o satysfakcji pacjenta
Niezbędna jest ocena satysfakcji pacjenta z programu i monitorowanie skuteczności, z jaką program rehabilitacji kardiologicznej jest realizowany. Ocena programów przez pacjentów jest zazwyczaj przeprowadzana za pomocą anonimowego, samodzielnie wypełnionego kwestionariusza.
Należy zapytać w nim pacjentów, czy program przyniósł im spodziewane korzyści. A także poprosić o konstruktywną krytykę oferowanego programu, zaprosić pacjentów do zgłaszania sugestii usprawnienia programu, zasięgnąć informacji na temat oceny poszczególnych elementów programu, w tym adekwatności przekazywanych informacji oraz obszarów, w których potrzebne są dodatkowe informacje.
Wartościowe jest też zasięgnięcie opinii pacjentów co do czasu trwania programu i innych aspektów technicznych związanych z jego realizacją7.
Stadia rozwoju miażdżycy
- ACSM’s Guidelines for exercise testing and prescription/ American College of Sports Medicine (2006), Philadelphia, Lippincott Williams&Wilkins (7th Edition).
- Clinical Resource Efficiency Support Team (CREST) (2006), Guidelines for Cardiac Rehabilitation in Northern Ireland.
- British Association of Cardiac Rehabilitation Guidelines (2000).
- Department of Health, National Service Framework for Coronary Heart Disease (2000), Chapter 7 Cardiac Rehabilitation, London.
- Frasure-Smith N., Lesperance F., Talajic M., Depression and 18-month prognosis after myocardial infarction. Circulation 1995; 91:999–1005.
- Jiang W., Krishnan R.R., O’Connor C.M., Depression and heart disease: evidence of a link, and its therapeutic implications. CNS Drugs 2002; 16:111–127.
- Jolly K., Taylor R.S., Lip G.Y.H. et al., The Birmingham Rehabilitation Uptake Maximisation Study (BRUM). Home-based compared with hospital-based cardiac rehabilitation in a multi-ethnic population: cost-effectiveness and patient adherence; (www.hta.nhsweb.nhs.uk)
- Lewin B, Robertson IH, Cay EL et al. A self-help post-MI rehabilitation package – the Heart Manual: effects on psychological adjustment, hospitalisation and GP consultation. Lancet 1992; 339: 1036–40.
- Scottish Intercollegiate Guidelines Network (SIGN) (2002) Cardiac Rehabilitation. A National Clinical Guideline. Edinburgh (Publication No. 57).
- World Health Organisation. Needs and action priorities in cardiac rehabilitation and secondary prevention in patients with CHD. Geneva: WHO Regional Office for Europe, 1993.