Zaburzenia stawu barkowego - jak ocenić niepełnosprawność?
Za przytłaczającą większość przypadków zaburzeń stawu barkowego odpowiadają: zespół ciasnoty podbarkowej (SIS – subacromial impingement syndrome), uszkodzenia stożka rotatorów, zrostowe zapalenie torebki stawowej oraz uszkodzenia obrąbka stawu ramiennego25,31. Te częste zaburzenia barku wiążą się z jego bólem i upośledzeniem funkcji, z towarzyszącymi ograniczeniami wykonywanych czynności. Generalnie szczególnym przedmiotem zainteresowania są pacjenci z bardziej nasilonymi objawami, ponieważ wyższe poziomy niepełnosprawności barku wiążą się ze zwiększonymi kosztami społecznymi29. Te ciężkie przypadki częściej trafiają do placówek specjalistycznych, ponieważ pacjenci z uporczywymi lub nasilonymi objawami często są kierowani na specjalistyczne badanie ortopedyczne.
Zrozumienie zróżnicowania ciężkości poszczególnych rozpoznań dotyczących stawu barkowego w placówkach opieki specjalistycznej mogłoby poszerzyć naszą wiedzę na temat obciążenia społecznego wiążącego się z każdym z nich i zapewnić cenne informacje pozwalające naukowcom i decydentom skupić się na poprawie rehabilitacji w przypadku najcięższych rozpoznań niepełnosprawności barku. W tym momencie nie wiadomo, jakie są różnice w niepełnosprawności barku pomiędzy poszczególnymi najczęstszymi rozpoznaniami związanymi z tym stawem.
Poziom niepełnosprawności najtrafniej oceniany jest z perspektywy pacjenta, dlatego optymalnym narzędziem są miary rezultatu zgłaszane przez pacjenta (PROMs – patient-reported outcome measures)4,10. Choć większość PROMs dotyczących stawu barkowego obejmuje punkty związane z ograniczeniami w uczestnictwie i bardziej ogólnymi czynnościami37, Shoulder Pain and Disability Index (SPADI) skupia się ściśle na niepełnosprawności związanej z tym stawem37,36, przez co jest idealnym narzędziem do porównywania poziomu niepełnosprawności barku w różnych jego zaburzeniach.
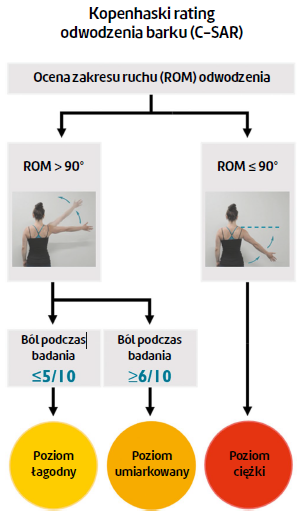
Ocena niepełnosprawności barku mogłaby być także przydatna przy podejmowaniu decyzji terapeutycznych32, jako że sama diagnoza jako taka nie zapewnia takich informacji. Obecnie pozyskuje się je dzięki PROMs, ale korzystanie z PROMs w codziennej praktyce klinicznej często uważane jest za zbyt czasochłonne24,41. Dlatego istnieje potrzeba znalezienia szybkiej metody oceniania niepełnosprawności stawu barkowego. Odpowiedzią na nią może być niedawno utworzony test – Kopenhaski Rating Odwodzenia Barku (Copenhagen Shoulder Abduction Rating, C-SAR). Test C-SAR to metoda prosta i szybka, wykorzystująca test zakresu ruchu odwodzenia barku i ból podczas tego testu do oceny poziomu niepełnosprawności obręczy barkowej na jednym z trzech poziomów: poziom łagodny, poziom średni i poziom ciężki. Ten rating upośledzenia może okazać się przydatną alternatywą dla PROMs, jednak by tak się stało, jego wyniki muszą trafnie odzwierciedlać niepełnosprawność barku ocenianą przez pacjenta.
Niniejsze badanie ma dwa cele. Pierwszy to zbadanie i porównanie niepełnosprawności barku wśród pacjentów z najczęstszymi rozpoznaniami związanymi z barkiem w opiece specjalistycznej. Drugim jest ocena niepełnosprawności u pacjentów z zaburzeniami barku według C-SAR oraz zbadanie trafności kryterialnej wyników C-SAR poprzez porównanie niepełnosprawności barku w różnych podgrupach C-SAR.
Materiały i metody badania odwodzenia barku
Projekt i procedury oceny niepełnosprawności barku
Badanie niniejsze jest badaniem przekrojowym obejmującym kohortę pacjentów, którzy przyjmowani byli przez konkretną publiczną ortopedyczną klinikę ambulatoryjną w Danii. Do objęcia badaniem kwalifikowali się wszyscy pacjenci skierowani na wstępne badanie zaburzenia barku podczas 3-miesięcznego okresu (od marca do stycznia 2014 r.).
W dniu badania podawane przez pacjenta dane na temat funkcji barku, kinezjofobii i bólu zbierała jedna z sześciu wyszkolonych osób oceniających (dwoje fizjoterapeutów, troje studentów fizjoterapii i jeden student medycyny). Ta sama osoba przeprowadzała kliniczną ocenę siły i zakresu ruchu stawu barkowego. Ze względów bezpieczeństwa ocenę siły i zakresu ruchu pomijano w przypadku, gdy pacjent zgłaszał tendencję do zwichnięcia barku. Po zebraniu danych ortopeda specjalizujący się w obręczy barkowej, nieznający żadnych dotychczasowych wyników, przeprowadzał badanie kliniczne, na podstawie którego stawiano rozpoznanie. Pacjentów diagnozowano zgodnie z oceną kliniczną ortopedy, przy użyciu ewentualnych badań obrazowych (RTG, MRI, USG) wykonanych lub zleconych w dniu oceny klinicznej. Następnie wszystkich pacjentów z przeprowadzonym pomiarem zakresu ruchu aktywnego odwodzenia barku dzielono na podgrupy według wyniku C-SAR, który oparty był o zakres ruchu odwodzenia barku i ból odnotowany podczas oceny. Dla celów niniejszego badania ujęto także wyniki zgłaszanej przez pacjenta funkcji barku, najgorszy ból w ostatnim tygodniu, aktywny zakres ruchu odwodzenia barku oraz ból podczas testu aktywnego odwodzenia barku. Szczegóły innych miar wyniku opisano wcześniej wraz z danymi podgrup pacjentów7,43. Żadnej z analiz czy wyników z niniejszego badania nigdzie wcześniej nie opublikowano.
Uczestnicy procedury oceny niepełnosprawności barku
Za kwalifikujących się do badania uznawano wszystkich pacjentów z zaburzeniem barku kierowanych do tej placówki medycznej, a kryteriami włączającymi były:
- wiek co najmniej 18 lat,
- wystarczająca znajomość języka duńskiego,
- pisemna zgoda,
- brak innych zaburzeń wpływających na funkcję barku lub na zdolność do wypełniania kwestionariuszy.
W oparciu o rozpoznanie postawione przez ortopedę pacjentów przydzielano do jednej z następujących kategorii diagnostycznych:
- zespół ciasnoty podbarkowej (SIS) z jednoczesną patologią stawu barkowo-obojczykowego lub bez niej oraz z naderwaniem stożka rotatorów lub bez niego,
- uraz obrąbka i/lub powikłania zwichnięcia stawu ramienno-łopatkowego (uraz stawu ramienno- -łopatkowego),
- zerwanie stożka rotatorów,
- zrostowe zapalenie torebki stawowej lub
- inne.

Miary rezultatu w projekcie oceny niepełnosprawności barku
Najgorszy ból w ostatnim tygodniu oceniano przy zastosowaniu 11-punktowej skali numerycznej (NPRS, 0 – brak bólu, 10 – najgorszy możliwy ból)22. Zgłaszaną przez pacjentów funkcję oceniano przy pomocy kwestionariusza Q-DASH (quick disability of the arm, shoulder and hand – szybka ocena niepełnosprawności ramienia, barku i ręki)15. Q-DASH daje zakres wyników od 0 (najlepszy wynik) do 100 (najgorszy wynik) i składa się z ośmiu punktów dotyczących funkcji oraz trzech punktów dotyczących objawów, przy czym każdy punkt oceniany jest w skali od 1 do 5. Kwestionariusz Q-DASH obejmuje objawy związane z ramieniem, barkiem i ręką oraz aspekty związane z ograniczeniami funkcji ciała, aktywności i uczestnictwa37. Niepełnosprawność obejmuje upośledzenia, ograniczenia aktywności i ograniczenia uczestnictwa według definicji Międzynarodowej Klasyfikacji Funkcjonowania, Niepełnosprawności i Zdrowia18.
Dane na temat niepełnosprawności barku zbierane były przy użyciu Shoulder Pain and Disability Index (SPADI)36, jako że jest to jeden z PROMs skupiających się na barku, ze szczególnym uwzględnieniem bólu i upośledzenia barku oraz ograniczeń aktywności związanych z barkiem37. Niepełnosprawność barku określano przy pomocy całkowitego wyniku SPADI w zakresie od 0 (najlepszy) do 100 (najgorszy), który wyliczany jest jako średnia z pięciopunktowej podskali bólu i ośmiopunktowej podskali funkcji. Niedawno analizy w modelu Rascha ujawniły, że trafność całkowitego wyniku SPADI może być dyskusyjna5,23, dlatego wyniki SPADI należy podawać w dwóch osobnych podskalach – SPADI-ból i SPADI-funkcja.
W niniejszym badaniu podawany jest wynik całkowity oraz wyniki podskal, przy czym wyniki SPADI-ból dostosowane są do różnic wynikających z wieku, a podskala SPADI-funkcja pomija dwa punkty, jak sugerują Christensen i wsp. (2018).
Kopenhaski Rating Odwodzenia Barku (C-SAR) stanowi skalę oceny niepełnosprawności barku (ryc. 1) opartą na wynikach oceny aktywnego zakresu ruchu odwodzenia oraz bólu odczuwanego podczas tego testu. Wykorzystanie aktywnego zakresu ruchu odwodzenia wydawało się właściwe, ponieważ taka ocena zalecana jest podczas badania pacjentów z zaburzeniami barku9 i u niektórych pacjentów z problemem z barkiem stwierdza się niski poziom aktywnego zakresu ruchu odwodzenia14. Ponadto ból podczas aktywnego odwodzenia stanowi kluczowy komponent testu w kierunku zespołu bolesnego łuku26, który często jest wykorzystywany w badaniach diagnostycznych19, z tym że podczas testu w kierunku bolesnego łuku nie brany jest pod uwagę poziom bólu.
W niniejszym badaniu aktywny zakres ruchu odwodzenia mierzono w stopniach przy pomocy inklinometru cyfrowego. Pacjenta instruowano, by podniósł ramię tak wysoko, jak to możliwe, w płaszczyźnie czołowej w kierunku sufitu przy w pełni wyprostowanym łokciu. Zakres ruchu mierzono inklinometrem umieszczonym równolegle do kości ramiennej w pobliżu przyczepu mięśnia naramiennego. Zgodność wyników tego testu uzyskiwanych przez różnych badaczy jest doskonała28. Po badaniu proszono pacjentów o oszacowanie maksymalnego bólu doświadczonego podczas testu w 11-punktowej skali NPRS.
Wyniki C-SAR określano jako:
- poziom ciężki przy zakresie ruchu odwodzenia wynoszącym najwyżej 90°,
- poziom umiarkowany przy zakresie ruchu odwodzenia większym niż 90° i bólu podczas badania na poziomie co najmniej 6 punktów oraz
- poziom łagodny przy zakresie ruchu powyżej 90° i bólu podczas badania na poziomie najwyżej 5 punktów.
Trafność testu C-SAR została sprawdzona metodą test-retest na próbie 20 pacjentów z zaburzeniami barku, którzy nie zostali ujęci w niniejszym badaniu; trafność ta okazała się doskonała.
Wyniki procedury oceny niepełnosprawności barku
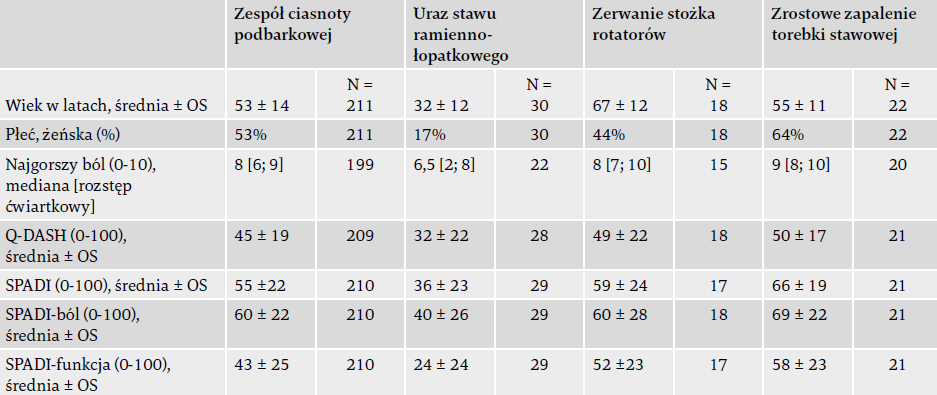
U większości spośród 325 pacjentów uczestniczących w badaniu rozpoznano SIS (65%), a uraz stawu ramienno- łopatkowego (9%), zrostowe zapalenie torebki stawowej (7%), zerwanie stożka rotatorów (6%) i inne rozpoznania (14%) były mniej powszechne.
Grupa z rozpoznaniem urazów stawu ramienno-łopatkowego składała się z 17 pacjentów z urazem obrąbka, 2 pacjentów z powikłaniami zwichnięcia tego stawu i 11 pacjentów z oboma tymi rozpoznaniami. Średnia wieku całej kohorty wyniosła 51 lat, a 48% uczestników stanowiły kobiety.
Porównanie niepełnosprawności w zależności od typu zaburzenia barku
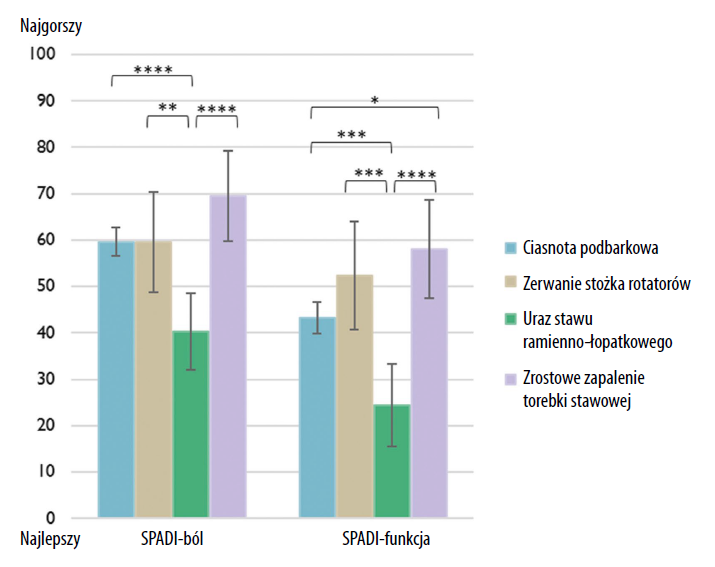
W porównaniu z pacjentami z SIS pacjenci ze zrostowym zapaleniem torebki stawowej mieli gorsze wyniki całkowite SPADI (średnia różnica 11 punktów) i wyniki podskali SPADI-funkcja (średnia różnica 15 punktów), ale wynik podskali SPADI-ból nie różnił się znacząco. Pacjenci z rozpoznaniem zerwania stożka rotatorów nie różnili się od pacjentów z SIS ani z zapaleniem torebki stawowej w żadnej z tych analiz (tabela 1 i ryc. 2). Pacjenci z urazem stawu ramienno-łopatkowego mieli lepszy wynik całkowity SPADI oraz wyniki SPADI-ból i SPADI-funkcja w porównaniu z pozostałymi grupami diagnostycznymi (ryc. 2).
Ocena niepełnosprawności barku i podklasyfikacja pacjentów z zastosowaniem C-SAR
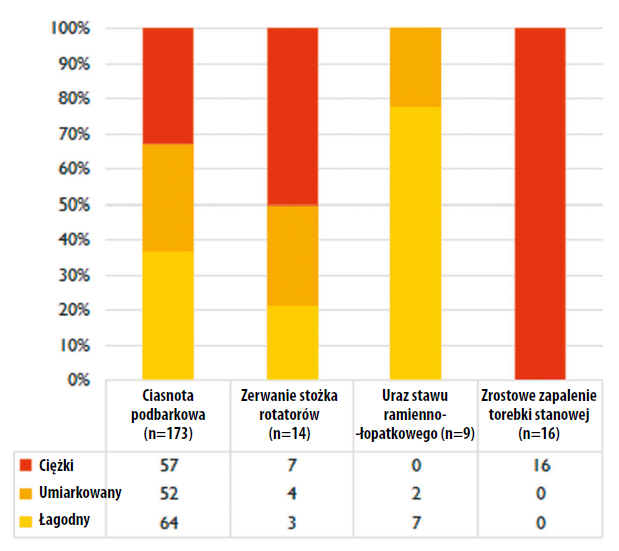
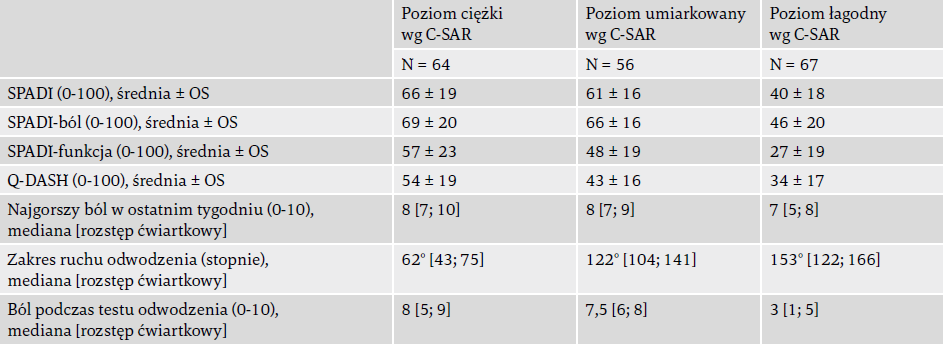
Ocenę niepełnosprawności barku można było przeprowadzić w przypadku 212 (75%) spośród 281 pacjentów z czterech kategorii diagnostycznych. Dystrybucja między podgrupami C-SAR była dość równa lub nieco przesunięta, jeśli chodzi o pacjentów z SIS i z zerwaniem stożka rotatorów (ryc. 3). Wszyscy pacjenci ze zrostowym zapaleniem torebki stawowej mieścili się w podgrupie poziomu ciężkiego według C-SAR, natomiast 7 z 9 pacjentów z urazem stawu ramienno-łopatkowego mieściło się w podgrupie poziomu łagodnego według C-SAR. W ramach kategorii diagnostycznych zrostowego zapalenia torebki stawowej i urazu stawu ramienno-łopatkowego dalsze porównania uznano za niewykonalne ze względu na niewielką liczbę pacjentów i brak dystrybucji między podgrupami C-SAR. Ponadto biorąc pod uwagę podobieństwa między zerwaniem stożka rotatorów a SIS, dla dalszych porównań między podgrupami C-SAR grupy te połączono. Spośród 187 pacjentów z SIS lub zerwaniem stożka rotatorów wynik C-SAR wskazywał na poziom ciężki dla 34% (n = 64), poziom umiarkowany dla 30% (n = 56) i poziom łagodny dla 36% (n = 67).
Trafność wyniku C-SAR dla pacjentów z SIS lub zerwaniem stożka rotatorów
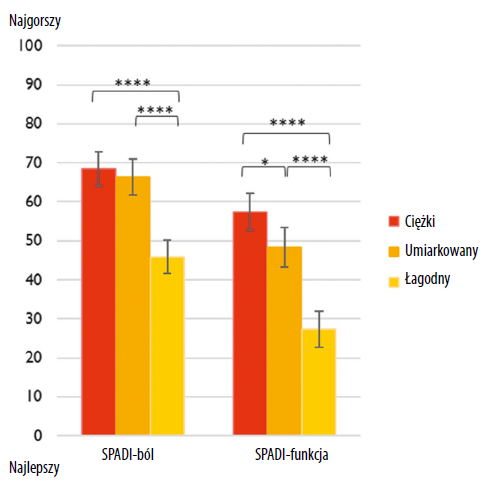
Podgrupa z wynikiem C-SAR na poziomie łagodnym miała mniejszą niepełnosprawność barku mierzoną przy pomocy SPADI, SPADI-ból i SPADI-funkcja niż podgrupa z wynikiem wynikiem C-SAR na poziomie umiarkowanym (tabela 2 i ryc. 4). Pacjenci z wynikiem C-SAR na poziomie umiarkowanym mieli mniejszą niepełnosprawność barku w podskali SPADI-funkcja, ale nie w całkowitym wyniku SPADI ani SPADI-ból niż pacjenci z wynikiem C-SAR na poziomie ciężkim.
Omówienie badania niepełnosprawności barku
Po pierwsze, ustalenia z niniejszego badania wskazują, że powikłania zwichnięcia stawu ramienno-łopatkowego i/lub urazu obrąbka (czyli urazy stawu stawu ramienno- -łopatkowego) wiążą się z mniej nasiloną niepełnosprawnością barku niż przy SIS, zerwaniu stożka rotatorów czy zrostowym zapaleniu torebki stawowej, podczas gdy zrostowe zapalenie torebki stawowej wiąże się z bardziej nasiloną niepełnosprawnością barku niż SIS. Innym ważnym ustaleniem niniejszego badania jest stwierdzenie, że niepełnosprawność barku można oceniać u pacjentów z SIS lub zerwaniem stożka rotatorów przy użyciu nowego narzędzia oceny – Kopenhaskiego Ratingu Odwodzenia Barku (C-SAR).
W niniejszym badaniu porównano niepełnosprawność barku określaną przez wyniki skal SPADI, SPADI-ból i SPADI-funkcja przy najbardziej powszechnych rozpoznaniach dotyczących barku. Wedle wiedzy autorów porównania takie nie były wcześniej opisywane. Najbardziej wyraźne różnice w niepełnosprawności barku widoczne były podczas porównywania pacjentów z urazem stawu ramienno-łopatkowego z pozostałymi trzema grupami diagnostycznymi (SIS, zerwanie stożka rotatorów i zrostowe zapalenie torebki stawowej). Różnice te były średnie do dużych, przy czym przeciętne różnice w wyniku SPADI wynosiły od 19 do 31 punktów, przekraczając minimalną klinicznie znaczącą różnicę dla całkowitego wyniku SPADI (która wynosi 8-13 punktów). Ustalenia te nie są zaskakujące, jako że kwestionariusz SPADI nie uwzględnia głównych objawów związanych z urazami stawu ramienno- łopatkowego, takich jak niestabilność27.
Jednakże wyniki niniejszego badania sugerują, że urazy stawu ramienno-łopatkowego można by uznawać za mniej poważne od SIS, zerwań stożka rotatorów czy zrostowego zapalenia torebki stawowej, zważywszy, że poziom niepełnosprawności barku wiąże się ze zwiększonymi kosztami społecznymi29, natomiast ból sam w sobie także wpływa na jakość życia związaną ze zdrowiem39. Na drugim końcu spektrum zaburzeń barku zrostowe zapalenie torebki stawowej wiązało się z wyższymi poziomami niepełnosprawności barku niż SIS, przy różnicach w wyniku SPADI bliskich najmniejszej istotnej różnicy klinicznej (średnia różnica 11 punktów). Jeśli chodzi o podskale SPADI, różnica była znacząca tylko odnośnie do funkcji, a nie dla bólu. Może to wskazywać, że między pacjentami z SIS i zrostowym zapaleniem torebki stawowej występują większe różnice w ograniczeniach funkcjonalnych niż w bólu.
Wedle wiedzy autorów jest to pierwsze badanie wprowadzające szybką metodę oceny niepełnosprawności barku przy zaburzeniu barku w opiece ortopedycznej, jaką jest Kopenhaski Rating Odwodzenia Barku (C-SAR). Przy podziale na podgrupy pacjentów z SIS lub zerwaniem stożka rotatorów według C-SAR podgrupy te różniły się znacząco wynikami niepełnosprawności barku.
I tak wynik C-SAR na poziomie łagodnym wiązał się ze znacząco lepszym wynikiem SPADI (o znaczeniu klinicznym) w porównaniu z wynikiem C-SAR na poziomie umiarkowanym czy poważnym, przy wielkości efektu umiarkowanej do dużej i średnimi różnicami przekraczającymi minimalną klinicznie istotną różnicę dla SPADI35,2. Różnice między pacjentami z wynikami C-SAR na poziomie umiarkowanym i ciężkim były mniej wyraźne; wyniki C-SAR na poziomie ciężkim wiązały się ze znacząco gorszym wynikiem SPADI-funkcja niż wyniki na poziomie umiarkowanym (średnia różnica 9 punktów), ale bez znaczących różnic odnośnie do SPADI i SPADI-ból. Wskazuje to, że główną różnicą między pacjentami z wynikami C-SAR na poziomie ciężkim i umiarkowanym stanowią ograniczenia funkcjonalne, co potwierdza o wiele mniejszy zakres ruchu odwodzenia u pacjentów z wynikiem C-SAR na poziomie ciężkim (mediana 62°) w porównaniu z pacjentami z wynikiem C-SAR na poziomie umiarkowanym (mediana 122°), podczas gdy intensywność bólu była podobna w obu grupach (mediana najgorszego bólu w ostatnim tygodniu w obu grupach wyniosła 8). Ogólnie rzecz biorąc, ustalenia te wykazują, że istnieją wyraźne różnice w niepełnosprawności barku nawet przy podobnych wynikach oceny bólu. W warunkach klinicznych ciężkość zaburzeń barku czasem jest oceniana w oparciu o sam ból13, dlatego może dochodzić do przeoczenia istotnych różnic w niepełnosprawności.
Wyniki niniejsze wykazują, że poziom niepełnosprawności jest mocno zróżnicowany w populacji pacjentów z SIS. A jednak dostępne wytyczne17,11,40,42 i dowody poziomu pierwszego1,12,16,21,3,34,8 nie zawierają rozróżnienia między pacjentami w oparciu o poziom niepełnosprawności; z tego powodu leczenie SIS prowadzone jest na podstawie takich samych dowodów bez względu na poziom niepełnosprawności barku. Uznanie istnienia dużych różnic w poziomach niepełnosprawności barku w ramach populacji z SIS pozwoliłoby na utworzenie odpowiedniej opieki dostosowanej do tych poziomów.
Dla przykładu: interwencja zmniejszająca niepełnosprawność u pacjentów z niewielką niepełnosprawnością (np. wynik C-SAR na poziomie łagodnym – ból podczas odwodzenia nie wyższy niż 5) może nie przynosić takich samych efektów u pacjentów, którzy nie są w stanie odwodzić ramienia powyżej 90° (czyli mają wynik C-SAR na poziomie ciężkim), i na odwrót.
Dlatego też test C-SAR może stanowić użyteczne narzędzie planowania opieki dostosowanej do poziomu niepełnosprawności barku, choć niezbędne są dalsze badania do oceny jego trafności preskrypcyjnej i reaktywności na zmiany. Co ciekawe, podgrupa pacjentów z SIS lub zerwaniem stożka rotatorów miała wyniki SPADI podobne do pacjentów ze zrostowym zapaleniem torebki stawowej, które wskazywały na wysoki poziom niepełnosprawności (66 punktów vs 66 punktów), a podgrupa ta obejmowała 64 pacjentów z wynikiem C-SAR na poziomie ciężkim. Dlatego też liczba pacjentów z SIS lub zerwaniem stożka rotatorów z wynikiem C-SAR na poziomie ciężkim była co najmniej trzy razy większa od liczby pacjentów ze zrostowym zapaleniem torebki stawowej z podobnym wynikiem C-SAR (n = 16), wydaje się więc, że w grupie pacjentów z SIS lub zerwaniem stożka rotatorów obecny jest duży odsetek pacjentów z najwyższym poziomem niepełnosprawności barku. To sugeruje, że intensyfikacja wysiłków w celu poprawienia opieki nad tą konkretną podgrupą mogłaby mieć znaczący wpływ na ogólne konsekwencje społeczno-ekonomiczne zaburzeń barku.
Niniejsze badanie niepełnosprawności barku wiąże się z kilkoma ograniczeniami.
Po pierwsze, rozpoznania oparte były o ogólną ocenę kliniczną z pomocą badań obrazowych, a nie na konkretnych wcześniej określonych kryteriach, co może ograniczać odtwarzalność wyników. Jednakże, zważywszy na ograniczoną dokładność testów diagnostycznych odnośnie do barku19, w warunkach klinicznych niewskazane jest poleganie wyłącznie na takich kryteriach. Procedura zastosowana w niniejszym badaniu odzwierciedla praktykę kliniczną, co zwiększa możliwość uogólniania wyników30.
Po drugie, w konsekutywnej kohorcie w niniejszym badaniu rozpoznania zerwania stożka rotatorów, zrostowego zapalenia torebki stawowej oraz urazu stawu ramienno-łopatkowego nie były częste (w zakresie 6-9% ogółu uczestników na każdą z tych diagnoz), przez co wielkość podgrup była mniejsza niż 26 osób, a liczba ta stanowi punkt odcięcia dla wielkości próby. Ten fakt zwiększa ryzyko błędów w porównaniach statystycznych między tymi grupami.
Po trzecie, kryteria odcięcia dla wyników C-SAR nie były oparte o podejście wynikające z danych, ale raczej na trafności fasadowej i efektywności czasowej tej metody. Choć bardziej zaawansowane kryteria mogłyby być bardziej czułe w określaniu niepełnosprawności barku, wiązałoby się to z ryzykiem, że zidentyfikowane wartości odcięcia byłyby zbyt specyficzne dla danej próby, co odbiłoby się na możliwości uogólniania. Ponadto podejście tutaj przyjęte miało najlepiej odpowiadać celowi niniejszego badania, czyli znalezieniu szybkiej metody łatwego pozyskiwania informacji na temat niepełnosprawności barku. Co ważne, niniejsze badanie jest pierwszym, w którym opisano i przetestowano C-SAR, i choć jego wyniki wykazują obiecującą trafność tego testu, wymaga on dalszych badań.
Ustalono, że z najwyższymi poziomami niepełnosprawności barku wiąże się zrostowe zapalenie torebki stawowej, następnie SIS oraz zerwanie stożka rotatorów.
Stwierdzono także, że Kopenhaski Rating Odwodzenia Barku (C-SAR) może zostać wprowadzony do specjalistycznej opieki ortopedycznej jako szybka metoda pozyskiwania ważnych informacji na temat poziomu niepełnosprawności barku u pacjentów z SIS lub zerwaniem stożka rotatorów.
Przyszłe badania powinny sprawdzić adekwatność opieki dopasowanej do poziomu niepełnosprawności określonego przez wynik C-SAR, jako że te same metody leczenia chirurgicznego i/lub zachowawczego mogą nie być właściwe w różnych podgrupach o różnych poziomach niepełnosprawności barku.
Źródło: Musculoskeletal Science and Practice. 2022; 61; 102593. © 2022 The Authors
Adaptacja: Katarzyna Bogiel Na podstawie licencji CC BY (http://creativecommons.org/licenses/by/4.0/)
- bdulla, S.Y., Southerst, D., Cˆot´e, P., et al., 2015. Is exercise effective for the management of subacromial impingement syndrome and other soft tissue injuries of Management (OPTIMa) Collaboration. Man. Ther. https://doi.org/10.1016/j. math.2015.03.013. Published online April 1.
- Angst, F., Goldhahn, J., Drerup, S., Aeschlimann, A., Schwyzer, H.K., Simmen, B.R., 2008. Responsiveness of six outcome assessment instruments in total shoulder arthroplasty. Arthritis Rheum. 59 (3), 391–398. https://doi.org/10.1002/art.23318.
- Beard, D.J., Rees, J.L., Cook, J.A., et al., 2018. Arthroscopic subacromial decompression for subacromial shoulder pain (CSAW): a multicentre, pragmatic, parallel group, placebo-controlled, three-group, randomised surgical trial. Lancet 391 (10118), 329–338. https://doi.org/10.1016/S0140-6736(17)32457-1.
- Chin, R., Lee, B.Y., 2008. Chapter 8 - economics and patient reported outcomes. In: Principles and Practice of Clinical Trial Medicine. Academic Press, pp. 145–165. https://doi.org/10.1016/B978-0-12- 373695-6.00008-9.
- Christensen, K.B., Thorborg, K., H¨olmich, P., Clausen, M.B., 2018. Rasch validation of the Danish version of the shoulder pain and disability index (SPADI) in patients with rotator cuff-related disorders. Qual. Life Res. 19 https://doi.org/10.1007/s11136- 018-2052-8. Published online November.
- Christiansen, D.H., Andersen, J.H., Haahr, J.P., 2013. Cross-cultural adaption and measurement properties of the Danish version of the shoulder pain and disability index. Clin. Rehabil. 27 (4), 355–360. https:// doi.org/10.1177/ 0269215512456220.
- Clausen, M.B., Witten, A., Holm, K., et al., 2017. Glenohumeral and scapulothoracic strength impairments exists in patients with subacromial impingement, but these are not reflected in the shoulder pain and disability index. BMC Muscoskel. Disord. 18 (1) https://doi.org/10.1186/s12891-017-1667-1.
- Clausen, M.B., H¨olmich, P., Rathleff, M., et al., 2021. Effectiveness of adding a large dose of shoulder strengthening to current nonoperative care for subacromial impingement: a pragmatic, double-blind randomized controlled trial (SExSI trial). Am. J. Sports Med. 28, 03635465211016008 https://doi. org/10.1177/ 03635465211016008. Published online May.
- Codsi, M., Howe, C.R., 2015. Shoulder conditions: diagnosis and treatment guideline. Phys. Med. Rehabil. Clin 26 (3), 467–489. https://doi.org/10.1016/j. Pmr.2015.04.007.
- Deshpande, P., Sudeepthi, Bl, Rajan, S., Abdul Nazir, C., 2011. Patient-reported outcomes: a new era in clinical research. Perspect. Clin. Res. 2 (4), 137. https://doi. Org/10.4103/2229-3485.86879.
- Diercks, R., Bron, C., Dorrestijn, O., et al., 2014. Guideline for diagnosis and treatment of subacromial pain syndrome: a multidisciplinary review by the Dutch Orthopaedic Association. Acta Orthop. 85 (3), 314–322. https://doi.org/10.3109/ 17453674.2014.920991.
- Dong, W., Goost, H., Lin, X.B., et al., 2015. Treatments for shoulder impingement syndrome: a PRISMA systematic review and network meta-analysis. Medicine (Baltim.) 94 (10), e510. https://doi. org/10.1097/MD.0000000000000510.
- Dunn, W.R., Kuhn, J.E., Sanders, R., et al., 2014. Symptoms of pain do not correlate with rotator cuff tear severity. J. Bone Joint Surg. Am. 96 (10), 793–800. https://doi.org/ 10.2106/JBJS.L.01304.
- Engebretsen, K., Grotle, M., Bautz-Holter, E., Ekeberg, O.M., Brox, J.I., 2010. Determinants of the shoulder pain and disability index in patients with subacromial shoulder pain. J. Rehabil. Med. 42 (5), 499–505. https://doi.org/10.2340/ 16501977-0548.
- Gummesson, C., Ward, M.M., Atroshi, I., 2006. The shortened disabilities of the arm, shoulder and hand questionnaire (QuickDASH): validity and reliability based on responses within the full-length DASH. BMC Muscoskel. Disord. 7, 44. https://doi. org/10.1186/1471-2474-7-44.
- Hanratty, C.E., McVeigh, J.G., Kerr, D.P., et al., 2012. The effectiveness of physiotherapy exercises in subacromial impingement syndrome: a systematic review and meta-analysis. Semin. Arthritis Rheum. 42 (3), 297–316. https://doi.org/10.1016/j. semarthrit.2012.03.015.
- Health Authority, Danish, 2016. National clinical guideline on diagnostics and treatment of patients with selected shoulder conditions. https://www.sst.dk/da/udgivelser/20 13/~/media/FCAD- 4C2F10564900983B5BDC15D764DD.ashx. (Accessed 15 March 2018). Accessed.
- World Health Organisation, 3 April 2022. WHO | International Classification of Functioning, Disability and Health (ICF). https://www.who.int/standards/classi fications/international-classification-of-functioning- disability-and-health. Accessed. 19. Hegedus, E.J., Goode, A.P., Cook, C.E., et al., 2012. Which physical examination tests provide clinicians with the most value when examining the shoulder? Update of a systematic review with meta-analysis of individual tests. Br. J. Sports Med. 46 (14), 964–978. https://doi.org/10.1136/bjsports-2012-091066.
- Hegedus, E.J., Cook, C., Lewis, J., Wright, A., Park, J.Y., 2015. Combining orthopedic special tests to improve diagnosis of shoulder pathology. Phys. Ther. Sport 16 (2), 87–92. https://doi.org/10.1016/j. ptsp.2014.08.001.
- Hopewell, S., Keene, D.J., Marian, I.R., et al., 2021. Progressive exercise compared with best practice advice, with or without corticosteroid injection, for the treatment of patients with rotator cuff disorders (GRASP): a multicentre, pragmatic, 2 × 2 factorial, randomised controlled trial. Lancet 398 (10298), 416–428. https://doi. org/10.1016/S0140-6736(21)00846-1.
- Jensen, M.P., Turner, J.A., Romano, J.M., Fisher, L.D., 1999. Comparative reliability and validity of chronic pain intensity measures. Pain 83 (2), 157–162.
- Jerosch-Herold, C., Chester, R., Shepstone, L., Vincent, J.I., MacDermid, J.C., 2017. An evaluation of the structural validity of the shoulder pain and disability index (SPADI) using the Rasch model. Qual. Life Res. 29 https://doi.org/10.1007/s11136-017- 1746-7. Published online November.
- Jette, D.U., Halbert, J., Iverson, C., Miceli, E., Shah, P., 2009. Use of standardized outcome measures in physical therapist practice: perceptions and applications. Phys. Ther. 89 (2), 125–135. https://doi. org/10.2522/ptj.20080234.
- Juel, N.G., Natvig, B., 2014. Shoulder diagnoses in secondary care, a one year cohort. BMC Muscoskel. Disord. 15, 89. https://doi.org/10.1186/1471-2474-15-89.
- Kessel, L., Watson, M., 1977. The painful arc syndrome. Clinical classification as a guide to management. J. Bone Joint Surg. Br. 59 (2), 166–172.
- Kirkley, A., Griffin, S., McLintock, H., Ng, L., 1998. The development and evaluation of a disease-specific quality of life measurement tool for shoulder instability. The Western Ontario Shoulder Instability Index (WOSI). Am. J. Sports Med. 26 (6), 764–772. https://doi.org/10.1177/03635465980260060501.
- Kolber, M.J., Vega, F., Widmayer, K., Cheng, M.S.S., 2011. The reliability and minimal detectable change of shoulder mobility measurements using a digital inclinometer. Physiother. Theory Pract. 27 (2), 176–184. https://doi.org/10.3109/ 09593985.2010.481011.
- Kuijpers, T., van Tulder, M.W., van der Heijden, G.J.M.G., Bouter, L.M., van der Windt, D.A.W.M., 2006. Costs of shoulder pain in primary care consulters: a prospective cohort study in The Netherlands. BMC Muscoskel. Disord. 7, 83. https:// doi.org/10.1186/1471-2474-7-83.
- Loudon, K., Treweek, S., Sullivan, F., Donnan, P., Thorpe, K.E., Zwarenstein, M., 2015. The PRECIS-2 tool: designing trials that are fit for purpose. BMJ 350, h2147.
- Malavolta, E.A., Gracitelli, M.E.C., Assunç˜ao, J.H., Pinto, G. de MR., da Silveira, A.Z.F., Ferreira, A.A., 2017. Shoulder disorders in an outpatient clinic: an epidemiological study. Acta Ortop´edica Bras. 25 (3), 78–80. https://doi.org/10.1590/1413- 785220172503170849.
- McClure, P.W., Michener, L.A., 2015. Staged approach for rehabilitation classification: shoulder disorders (STAR-Shoulder). Phys. Ther. 95 (5), 791–800. https://doi.org/ 10.2522/ptj.20140156.
- Mokkink, L.B., Terwee, C.B., Patrick, D.L., et al., 2010. The COSMIN study reached international consensus on taxonomy, terminology, and definitions of measurement properties for health-related patient-reported outcomes. J. Clin. Epidemiol. 63 (7), 737–745. https://doi.org/10.1016/j.jclinepi.2010.02.006.
- Paavola, M., Malmivaara, A., Taimela, S., et al., 2018. Subacromial decompression versus diagnostic arthroscopy for shoulder impingement: randomised, placebo surgery controlled clinical trial. BMJ 362, k2860.
- Paul, A., Lewis, M., Shadforth, M.F., Croft, P.R., Van Der Windt, D.a.WM., Hay, E.M., 2004. A comparison of four shoulder-specific questionnaires in primary care. Ann. Rheum. Dis. 63 (10), 1293–1299. https://doi. org/10.1136/ard.2003.012088.
- Roach, K.E., Budiman-Mak, E., Songsiridej, N., Lertratanakul, Y., 1991. Development of a shoulder pain and disability index. Arthritis Care Res. 4 (4), 143–149.
- Roe, Y., Soberg, H.L., Bautz-Holter, E., Ostensjo, S., 2013. A systematic review of measures of shoulder pain and functioning using the International classification of functioning, disability and health (ICF). BMC Muscoskel. Disord. 14, 73. https://doi. Org/10.1186/1471-2474-14-73.
- Schønnemann, J.O., Eggers, J., 2016. Validation of the Danish version of the quick-disabilities of arm, shoulder and hand questionnaire. Dan Med. J. 63 (12).
- Skevington, S.M., 1998. Investigating the relationship between pain and discomfort and quality of life, using the WHOQOL. Pain 76 (3), 395–406.
- The Royal College of Surgeons of England, 2014. Subacromial Shoulder Pain - Commissioning Guide. https://www.rcseng.ac.uk/library-and-publications/rcs-pu blications/docs/subacromial-shoulder-pain/.
- Tygiel, P.P., 2013. December 2013 letter to the editor-in-chief. J. Orthop. Sports Phys. Ther. 43 (12), 934–936. https://doi.org/10.2519/jospt.2013.0204.
- Vandvik, P.O., L¨ahdeoja, T., Ardern, C., et al., 2019. Subacromial decompression surgery for adults with shoulder pain: a clinical practice guideline. BMJ 364, l294. https:// doi.org/10.1136/bmj.l294.
- Witten, A., Clausen, M.B., Thorborg, K., Attrup, M.L., H¨olmich, P., 2018. Patients who are candidates for subacromial decompression have more pronounced range of motion deficits, but do not differ in self-reported shoulder function, strength or pain compared to non-candidates. Knee Surg. Sports Traumatol. Arthrosc. 17 https://doi. org/10.1007/s00167-018-4894-6. Published online March.