Możliwość przemieszczania się daje człowiekowi przywilej bycia niezależnym. Kolano jako największy, a także jeden z najbardziej anatomicznie niestabilnych i złożonych stawów maziowych, jest niezwykle istotnym elementem pomagającym nam w przemieszczaniu się. Wszelkie uszkodzenia strukturalne lub funkcjonalne ograniczają jego funkcje.
Ze względu na pozycję, jaką kolano zajmuje w łańcuchu kinematycznym organizmu, jest częstszą ofiarą przeciążenia i urazów w porównaniu z innymi stawami, które nie są poddawane tak znacznym obciążeniom. Zgodnie z obserwacją kliniczną prowadzoną od lat mięśnie obsługujące staw kolanowy są w większości przypadków osłabione. Przyczynia się to do tego, że ten i tak słaby ze względów anatomicznych i biomechanicznych staw jest podatny na wiele urazów. Zaburzenia mięśniowe lub stawowe mogą się przenosić na trudności osiągnięcia końcowego zakresu wyprostu w stawie kolanowym. Przyczyną tego deficytu bywają sąsiednie struktury, takie jak staw skokowy i biodrowy, a nawet dalej położone stawy dolnych partii pleców. Dlatego podczas oceny i leczenia pacjenta koniecznie trzeba poświęcić uwagę także innym elementom, które bezpośrednio lub pośrednio mają związek ze stawem, w którym przejawiają się główne problemy.
Dysfunkcja przedziału prostowników kolana - badania
W trakcie kariery zawodowej każdy fizjoterapeuta w jakimś momencie zdaje sobie sprawę, że to, czego uczy się dzięki praktycznemu doświadczeniu manualnemu, nie jest czymś, co może zostać zastąpione wiedzą książkową. Wysnuwając z tego wnioski, można powiedzieć, że w idealnym świecie 90% pracy fizjoterapeuty powinno obejmować elementy badania i oceny, a 10% – przemyślane, oparte na wynikach oddziaływania terapeutyczne.
Wielu terapeutów zakłada, że "normalny" zakres ruchu kolana nie może różnić się liczbowo od wartości wymienionych w podręcznikach. W pewnym momencie odkrywamy jednak, że najlepszym sposobem oceny jest przyjrzenie się zdrowej kończynie pacjenta. Daje nam to dokładne wyobrażenie, czym jest norma indywidualna u każdego pacjenta. Mówiąc o ocenie zakresu ruchu kolana po drugiej stronie, nie mamy na myśli konieczności przesiadywania z goniometrem przez siedem i pół minuty, aby obliczyć wyprost kolana po stronie nienaruszonej.
Orientacyjne, proste i szybkie manualne narzędzia oceny znakomicie sprawdzają się w tych przypadkach. Wystarczy jedną ręką ustabilizować dystalny koniec uda, a drugą podłożyć pod dystalną część podudzia (pacjent leżący na plecach) i następnie wykonać ruch wyprostu, aby ocenić jego zakres. Inna metoda polega na uchwyceniu pacjenta leżącego tyłem za paluch i powolnym unoszeniu kończyny dolnej, aż ruch przeniesie się przez staw skokowy, kolano i biodro. Wykonując ten manewr po obu stronach, ocenimy nie tylko zakres wyprostu, lecz również jego jakość i czucie końcowe, a także kolejność włączania się do ruchu członów stawowych. Taka ocena dostarcza nam zdecydowanie więcej informacji o stanie kolana pacjenta i jego biomechanice – zarówno w odniesieniu do elementów biernych stawu, jak i do tkanek miękkich.
Należy również pamiętać, że pewien stopień przeprostu w stawie kolanowym jest normalny (o mniej więcej pięć stopni u mężczyzn i sześć stopni u kobiet). Dążenie do osiągnięcia pozycji zerowej poprzez zniwelowanie przeprostu może być z jednej strony frustrujące i zakończyć się niepowodzeniem, z drugiej zaś, nawet gdyby było możliwe, nie przełoży się w żaden sposób na poprawę biomechaniki (oczywiście, jeśli nie mówimy o patologicznym przeproście).
Jednym z głównych nieporozumień, które często zdarzają się podczas pomiarów, jest kwestia zapisu. Przeprost kolana czasami oznaczany jest znakiem + (plus), a czasami – (minus) przy ustalonej wartości liczbowej. Załóżmy, że istnieje u pacjenta stała deformacja zgięcia, która powoduje ograniczenie wyprostu. W takiej sytuacji określimy ją zgięciem +10 stopni lub może deficytem wyprostu -10 stopni. Niektórzy lekarze, jak dr Reinold i dr Shelbourne (USA), zalecają usystematyzowaną metodę, aby uniknąć nieporozumień. Nazywa się ją metodą A · B · C.
Metoda A · B · C - ocena zakresu ruchomości wyprostu kolana
Jeśli dana osoba ma 15 stopni przeprostu, 128 stopni zgięcia kolana, wówczas zapis będzie wyglądał następująco: 15–0–128. Jeśli u innej osoby zakres zgięcia zaczyna się od 15 stopni i nie występuje u niej pełny wyprost kolana, a maksymalne zgięcie wynosi 130 stopni w stawie kolanowym, wówczas informację tę zapiszemy w następujący sposób: 0–15–130.
Przyjrzyjmy się innym kluczowym aspektom, których nie można przeoczyć podczas oceny zakresu ruchomości wyprostu kolana.
- Ruchliwość w stawie rzepkowo-udowym. Ten staw jest odpowiedzialny głównie za przenoszenie sił naprężeniowych wytwarzanych przez mięsień czworogłowy uda (m. quadriceps femoris) na więzadło rzepki (lig. patellae). Gruby obszar chrząstki stawowej w normalnym stawie rzepkowo-udowym wyjaśnia, dlaczego prawie pełne zgięcie przyczynia się do obciążenia 150% siły przechodzącej przez normalny staw piszczelowo-udowy. Dysfunkcje lub blizny więzadła rzepki mogą ograniczać prawidłowy ślizg rzepki i pełny wyprost kolana.
- Artrokinematyka stawu piszczelowo-udowego.
- Należy wziąć pod uwagę ograniczenia tkanek miękkich, takie jak napięta powięź, osłabione mięśnie, ich siła i wytrzymałość, wiotkość więzadeł i wszelkie wcześniejsze urazy tkanek miękkich.
- Trzeba również ocenić inne sąsiednie struktury, takie jak staw skokowy, biodrowy i dolne partie kręgosłupa. Na przykład nadmierna pronacja w stawie skokowym dolnym może czasami powodować przywiedzenie kolana i biodra. Należy przy tym pamiętać o ocenie mięśni dwustawowych.
ĆWICZENIA PRZYWRACAJĄCE SPRAWNOŚĆ
Celem każdego fizjoterapeuty jest maksymalizacja wyników i minimalizowanie niepełnosprawności. Rozpoczęcie wczesnej rehabilitacji zmniejsza szkodliwe skutki unieruchomienia nie tylko chorego stawu, ale także wszystkich kluczowych struktur, w tym dolnej części pleców. Należy w związku z tym opracować kompleksowy program uwzględniający niezależność funkcjonalną pacjenta. Aby osiągnąć pozytywne wyniki oddziaływania usprawniającego, można stosować poniższe strategie, łącząc je ze sobą (zgodnie z indywidualnymi potrzebami każdego pacjenta).
Autostretching
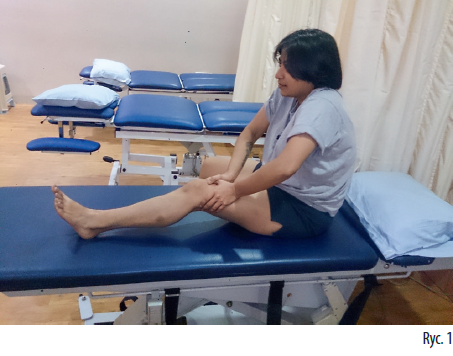
Najlepiej sprawdza się samodzielne rozluźnienie mięśniowo-powięziowe zbyt napiętego mięśnia naprężacza powięzi szerokiej (m. tensor fasciae latae), pasma biodrowo-piszczelowego (tractus iliotibialis), mięśnia dwugłowego uda (m. biceps femoris) oraz mięśnia brzuchatego łydki (m. gastrocnemius) za pomocą piankowego rollera lub innych podobnych przyborów. Są to najlepsze techniki terapii domowej, które pacjent może opanować podczas sesji z fizjoterapeutą. Pacjenci mogą poprawiać wyprost poprzez rozciąganie dystalnej części uda (ryc. 1).
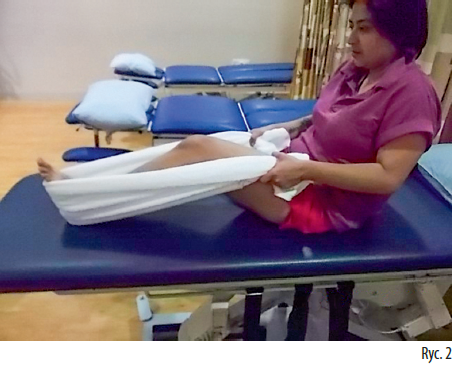
Gdy zadanie to stanie się łatwe, można dokonać progresji poprzez owinięcie ręcznika wokół stopy. Dzięki temu podczas dociskania tylnej strony uda do podłoża osoba ćwicząca jednocześnie pochyla się ku przodowi i rozciąga mięśnie grupy kulszowo-goleniowej (ryc. 2).
Ćwiczenia mięśnia czworogłowego i progresywny program wzmacniający
Istnieje duży wybór ćwiczeń wzmacniających, które można dostosować do pacjenta w zależności od jego indywidualnych potrzeb i poziomu sprawności.
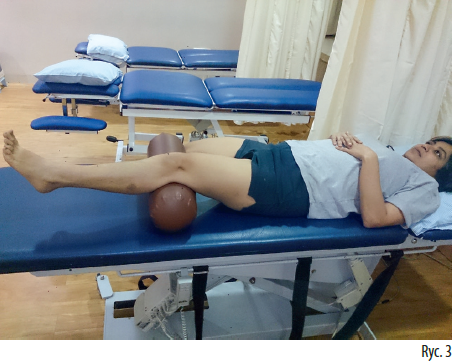
Statyczny skurcz mięśnia czworogłowego wewnętrznego, ćwiczenia mięśnia obszernego przyśrodkowego skośnego (m. vastus medialis obliquus), przysiady, dynamiczna praca mięśnia czworogłowego z wykorzystaniem opasek, mankietów i innych obciążników (ryc. 3, 4, 5) to jedynie niektóre z licznych propozycji, na których można oprzeć trening. Należy stosować progresywne programy wzmacniające wszystkie mięśnie wokół stawu kolanowego, biodrowego, miednicy i stawów skokowych, które współpracują ze sobą w ramach łańcuchów artrokinematycznych (ryc. 6, 7).
Mobilizacje tkanek miękkich
Jeśli próbujemy wszystkiego, co w naszej mocy, aby odzyskać utracony wyprost kolana, lecz nie poświęcimy wystarczającej uwagi tkankom miękkim okolicy stawu kolanowego (m.in. mięśniowi czworogłowemu i grupie kulszowo-goleniowej), to bardzo prawdopodobne, że dysfunkcja powróci. Błędem jest również koncentrowanie się jedynie na dużych mięśniach, a zapominanie o okolicy dołu podkolanowego. W kompleksowej terapii istotne jest skupienie się także na mięśniach spoza grupy prostowników – np. mięśnia (m. popliteus). Wskazane tu zaniedbania zwiększają ryzyko nawrotu dysfunkcji kolana.
Techniki uwalniania mięśniowo-powięziowego i mobilizacje tkanek miękkich ukierunkowane na określone struktury, takie jak mięśnie, ścięgna i powięź, mogą w dużym stopniu przyczynić się do przywrócenia zakresu ruchomości. Ważne jest opracowanie powięzi i przedziałów powięziowych dużych mięśni, a także praca z elementami powięziowymi w obrębie struktur mięśniowych. Należy pamiętać, że układ powięziowy wnika w głąb samego mięśnia, tworząc jego wewnętrzny szkielet. W wielu przypadkach zwiększone napięcie struktur biernych mięśnia zwiększa jego napięcie spoczynkowe oraz przyczynia się do jego przykurczu. W takiej sytuacji należy wykonać odpowiednią technikę mającą na celu uzyskanie zjawiska pełzania w obrębie struktur powięziowych.
LLLD (low load, long duration, czyli niskie obciążenie, długi czas trwania)
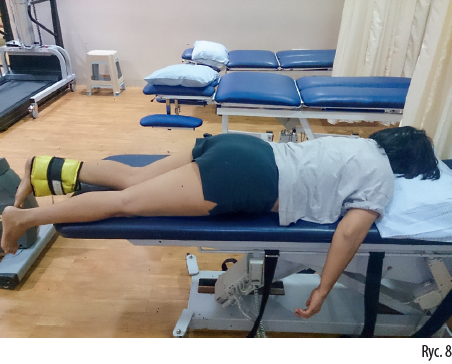
Kiedy pacjent leży na brzuchu, nie jest w stanie uniknąć kompensacji i zrelaksować się. Nawet podczas dziesięciominutowej sesji zazwyczaj dochodzi do zgięcia biodra, rotacji i innych kompensacji minimalizujących skuteczność oddziaływania (ryc. 8). Terapeuta musi wówczas stabilizować biodro, aby przeciwdziałać negatywnym wzorcom występującym u pacjenta.
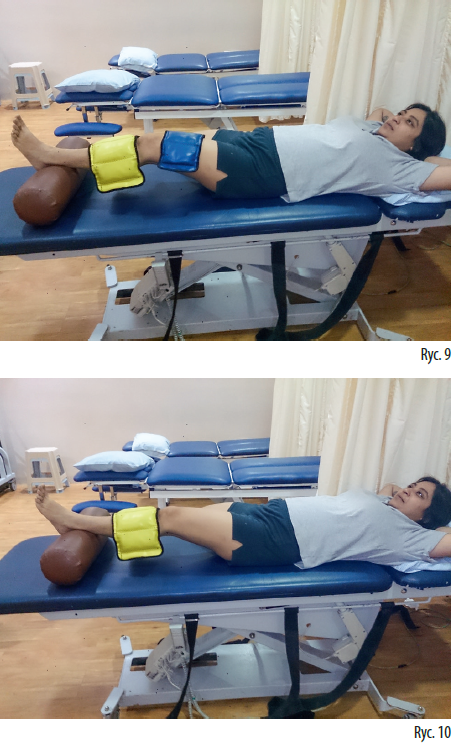
Kiedy osoba ćwicząca leży na plecach, czuje się bardziej zrelaksowana i jest jej wygodniej. Pod piętą warto umieścić zwinięty ręcznik, aby umożliwić maksymalny wyprost, a następnie umieszcza się niezbyt duży (lecz skuteczny) ciężar na proksymalnej części podudzia (ryc. 9, 10). Pewien dyskomfort jest nie do uniknięcia, co wiąże się ze sztywnością przykurczonych tkanek. Jednak wszelkie czynniki powodujące, że pacjent „walczy” nawet przez tak krótki czas jak 10 minut wykonywania ćwiczenia LLLD, należy usunąć lub odpowiednio zaadaptować. W innym przypadku postępowanie jest zbyt agresywne i kontraproduktywne.
W miarę postępów pacjenta można dodawać obciążniki w proksymalnej części uda lub tuż poniżej stawu kolanowego. Zazwyczaj zalecany jest ciężar od 3 do 7 kilogramów (dobrany indywidualnie), który utrzymywany jest w opisanej pozycji przez co najmniej 10 minut. Jeżeli chcemy wydłużyć czas, możliwe jest wprowadzanie krótkich przerw. Jednoczesne umieszczenie gorących okładów (hotpack) na kolanie przynosi znaczne korzyści pacjentowi, powoduje lepsze ukrwienie i rozluźnienie tkanek.
Mobilizacja stawów
Celem jest przywrócenie ruchów ślizgowych w stawie piszczelowo-udowym i rzepkowo-udowym, co ma pomóc w poprawnym wykonywaniu ruchów kątowych w tych stawach.
Manipulacja o małej amplitudzie i dużej prędkości (HVLA) po uzyskaniu bariery stawowej może pomóc w zwiększeniu ruchomości stawów i zmniejszeniu napięcia mięśni. Technika ta może przynieść największe korzyści dla odtworzenia dodatkowych ruchów ślizgowych rzepki po kości udowej.
Urządzenia poprawiające zakres ruchomości
Urządzenia do przywracania zakresu ruchomości, takie jak szyny dynamiczne wspomagające, zapewniają „dynamiczne rozciąganie”, które może być kluczowe zwłaszcza przy występowaniu przewlekłej sztywności. Inne urządzenia, które pozwalają pacjentowi na samodzielne wykonywanie ćwiczeń rozciągających typu LLLD (w zakresie tolerowanym przez pacjenta) także w domu, pomagają w częstym powtarzaniu ruchu w ciągu dnia i wzmacniają w ten sposób pozytywny efekt terapeutyczny osiągany podczas sesji rehabilitacyjnych.
Metody wspomagania rekonwalescencji stawów
Istnieją również zaawansowane metody wspomagania rekonwalescencji wykraczające poza zindywidualizowany protokół terapeutyczny. Kilka z nich może zostać dodanych, aby wspomóc proces rehabilitacyjny.
Rozciąganie i wzmacnianie
Czasami, w zależności od rodzaju patologii, główną rolę w dysfunkcji prostowników może odgrywać przedział przyśrodkowy kolana lub przedział boczny. W przypadku szpotawości kolana mięśnie takie jak krawiecki (m. sartorius), smukły (m. gracilis), głowa przyśrodkowa mięśnia brzuchatego łydki (m. gastrocnemius), mięsień półbłoniasty (m. semimembranosus) i półścięgnisty (m. semitendinosus), które powodują ustawienie w szpotawości, są zwykle nadmiernie napięte w porównaniu z boczną głową mięśnia brzuchatego łydki, mięśniem podkolanowym (m. popliteus) i dwugłowym uda (m. biceps femoris), które powodują koślawienie.
Rozciąganie napiętych struktur i wzmacnianie słabszych często staje się nieodzowną podstawą prawidłowego programu fizjoterapii usprawniającej staw kolanowy.
Suche igłowanie
Suche igłowanie mięśni związanych ze stawem kolanowym pomaga w usunięciu objawów punktów spustowych oraz w rozluźnieniu tkanek. Oprócz wyżej wymienionych mięśni często nakłuwane są również inne mięśnie, takie jak: obszerny przyśrodkowy skośny, obszerny boczny (m. vastus lateralis), piszczelowy przedni (m. tibialis anterior), pasmo biodrowo-piszczelowe, naprężacz powięzi szerokiej, przywodziciel długi (m. adductor longus) i przywodziciel wielki (m. adductor magnus).
Trening mięśnia obszernego przyśrodkowego skośnego (VMO)
Często słaby mięsień obszerny przyśrodkowy skośny nie stanowi właściwej przeciwwagi dla przykurczonych struktur bocznych, przez co odgrywa on rolę w dysfunkcji stawu rzepkowo-udowego, a dokładniej w zaburzonym poruszaniu się rzepki po kłykciach piszczeli oraz w jej niewłaściwym ustawieniu.
Mięsień obszerny przyśrodkowy skośny o kształcie kropli łzy jest najbardziej aktywny w ostatnich 30 stopniach wyprostu, przez co jest kluczowym elementem mechanizmu odpowiedzialnego za rotację w końcowym zakresie wyprostu, który nazywany jest mechanizmem "screw home".
Trening medyczny mięśnia obszernego przyśrodkowego skośnego można rozpocząć, najpierw ustawiając kolano w zgięciu 10 stopni (w pozycji siedzącej), a następnie dokonując progresji do pozycji stojącej. Pod wpływem facylitacji nerwowo-mięśniowej występują powtarzające się skurcze i szybkie rozciągnięcia. Możliwe jest również podjęcie próby odtworzenia funkcjonalności mięśnia za pomocą dobrze dobranej elektrostymulacji.
Taping
Taping rzepki może zapobiec jej zbaczaniu w kierunku przyśrodkowym, a także pomóc w rozciągnięciu przykurczonych struktur wokół kolana. Także struktury w okolicy biodra, dolnej części pleców i stawu skokowego można poddawać tapingowi w celu oddziaływania na propriocepcję i właściwe sterowanie nerwowo-mięśniowe. Taping pomaga również złagodzić ból wokół obszarów po intensywnych sesjach rehabilitacyjnych.
Zindywidualizowane programy ćwiczeń domowych
Wykonanie nawet prostego rozciągania mięśni 4–5 razy dziennie jest bardziej efektywne niż pozostanie tylko przy powtórzeniach wykonywanych jedynie w trakcie zajęć z fizjoterapeutą. Utrwalenie efektu jest istotne ze względu na możliwość przebudowy struktury, a także zaangażowanie pacjenta w proces rehabilitacji.
W ten sposób pacjent wykazuje inicjatywę i przejmuje odpowiedzialność za stan swojego organizmu. Indywidualizacja programu rehabilitacyjnego oznacza również indywidualny udział samego pacjenta w tym procesie, a rola fizjoterapeuty nie powinna się ograniczać do roli trenera i terapeuty manualnego. Równie ważny jest aspekt edukacyjny, który ma niezwykle istotne znaczenie prewencyjne.