Wprowadzenie bezpośredniego dostępu pacjenta do usług fizjoterapeutycznych, czyli uczynienie z fizjoterapeuty specjalisty pierwszego kontaktu, zwiększyło odpowiedzialność w ramach obowiązków i przywilejów wynikających z wykonywanego zawodu. Sytuację tę obserwują inne środowiska medyczne, w tym lekarze, których uprawnienia w poszczególnych aspektach stały się konkurencyjne względem tego, co może zaoferować fizjoterapeuta, a także świadomi zdrowia konsumenci, pacjenci czy też odbiorcy usług fizjoterapeutycznych.
Wynika stąd potrzeba zdefiniowania i promowania takich cech i rozwiązań, które prowadzą do lepszych wyników klinicznych. Konieczne jest tworzenie oraz wdrażanie ich w ramach polityki zawodowej, aby mocno ugruntować pozycję fizjoterapeutów jako autonomicznych, kompetentnych pracowników służby zdrowia zdolnych do podejmowania właściwych decyzji klinicznych i skutecznego zarządzania pacjentami (Jones i in.). Troska o osiąganie jak najbardziej zadowalających wyników klinicznych doprowadziła do szybkiego wzrostu zainteresowania tematem rozumowania klinicznego.
Czym jest rozumowanie kliniczne?
Rozumowanie kliniczne (clinical reasoning) definiuje się jako proces poznawczy lub myślenie stosowane przy ocenie i postępowaniu z pacjentami; obejmuje ono proces rozpoznawania wzorców, ułatwiając tworzenie hipotez, testowanie i modyfikowanie hipotez, które są tworzone w odniesieniu do wszystkich aspektów kontaktu z pacjentem.
Zbyt często zwraca się uwagę tylko na badania i techniki leczenia bez uzasadnienia konieczności i celu ich przeprowadzania. Z tego powodu fizjoterapeuci muszą dogłębnie rozważać zasadność zadawanych pytań, wykonywania testów i przeprowadzania interwencji w celu postawienia jak najtrafniejszych i precyzyjnych hipotez, które następnie pokierują poszukiwaniem i odnalezieniem skutecznego i bezpiecznego rozwiązania problemu pacjenta.
Zmienne, które mają charakter dyskretny, są jednak powiązane z poszczególnymi kategoriami hipotez, obejmują:
- dysfunkcje,
- mechanizm patobiologiczny,
- źródło objawów lub dysfunkcji,
- czynniki przyczyniające się do utrzymywania się objawów lub dysfunkcji,
- środki ostrożności i przeciwwskazania,
- prognozę,
- zarządzanie pacjentem.
Problemy z barkiem - opis przypadku
Poniższy przypadek kliniczny ilustruje przytoczony sposób formułowania hipotez i omawia przebieg procesu zwanego rozumowaniem klinicznym.
Marta jest 52-letnią kobietą, pomocą domową. Skarży się na rozlany ból po stronie przednio-bocznej prawego stawu łopatkowo-ramiennego oraz w okolicy mięśnia naramiennego, który narasta w wyniku wykonywanych ruchów. Doświadczane dolegliwości ograniczają jej funkcjonowanie. Nie może spać na stronie objętej dysfunkcją, ma trudności w zakładaniu bluzki, zapinaniu biustonosza na plecach, czesaniu włosów, nakładaniu mydła na górną część pleców.
Problemy w miejscu pracy obejmują niemożność wyszorowania czyszczonych powierzchni, trudności w wieszaniu odzieży do suszenia, w myciu podłogi, a także podnoszeniu kosza z ubraniami. Pacjentka przestała też chodzić na rynek na zakupy z powodu wzrostu natężenia bólu po noszeniu ciężaru. Jest mężatką, ma syna, który obecnie studiuje.
Źródła bólu barku
Cechy jakościowe i opisy głębokości bólu mogą dawać wskazówki na temat struktury anatomicznej będącej źródłem bólu.
- W przypadku gdy pacjent zgłasza głęboki, tępy i słabo umiejscowiony ból, przypisuje się go głęboko położonym więzadłom, mięśniom, kościom lub jest on rzutowany ze struktur trzewnych.
- Powierzchowny ból opisywany jako ostry i palący występujący po stronie przednio-bocznej sugeruje zapalenie ścięgna mięśnia nadgrzebieniowego lub zapalenie kaletki podbarkowej.
- Ból obecny w spoczynku może oznaczać zapalenie kaletki maziowej, podczas gdy ból nasilający się w wyniku wykonywania ruchów sugeruje zapalenie ścięgna.
Rozumowanie kliniczne a badanie pacjenta z dysfunkcją barku
Artykuł jest próbą wglądu w proces rozumowania klinicznego podczas subiektywnego i fizykalnego badania pacjenta, u którego występuje dysfunkcja barku z towarzyszącym uczuciem bólu i sztywności.
Hipotezy dotyczące źródła dolegliwości i czynników przyczyniających się do utrzymywania się objawów lub dysfunkcji formułuje się po zakończeniu badania podmiotowego (wywiadu). Są one testowane za pomocą badania fizykalnego, które stanowi poszerzenie badania subiektywnego, a nie jest rutynową serią testów. Również zakres badania przedmiotowego będzie uzależniony od hipotezy dotyczącej kategorii środków ostrożności, które należy zachować, i przeciwwskazań, które należy uwzględnić.
Po zidentyfikowaniu uszkodzonych struktur planowane są interwencje mające na celu przywrócenie funkcjonalnej niezależności. Proces ten uważa się za udany, jeśli dostarcza on uporządkowanej wiedzy, na podstawie której generowane są hipotezy o charakterze jakościowym. Niezwykle istotne w tym przypadku są zdolności terapeuty do analizowania i syntezy zebranych danych oraz umiejętności metapoznawcze, które zapewniają krytyczny przegląd uzyskanych danych. Nawet mając jedynie powyższe informacje, terapeuta będzie mógł się podjąć leczenia pacjenta, jednak jakość terapii bez wykrycia zaburzeń strukturalnych będzie zdecydowanie ograniczona i związana z ryzykiem poniesienia dodatkowych kosztów oraz mniejszą efektywnością czasową.
W zależności od stopnia unaczynienia (trofiki) każda struktura ma określony czas gojenia. Dlatego powinna powracać do zdrowia w przewidywalnym czasie w wyniku zastosowania konkretnego sposobu oddziaływania terapeutycznego. Oczywiście należy przy tym uwzględnić środki ostrożności i przeciwwskazania zarówno w odniesieniu do pewnych metod badania fizykalnego, jak i do konkretnych rozwiązań terapeutycznych i procedur leczniczych.
Informacje dotyczące stopnia ciężkości dolegliwości, ich dokuczliwości, etapu gojenia się tkanki i potencjału gojenia, obecności prawidłowych (adaptacyjnych) lub nieprawidłowych (nieprzystosowawczych) mechanizmów radzenia sobie z bólem, stopnia uszkodzenia lub urazu, długości historii i przebiegu choroby, ogólnego stanu zdrowia pacjenta, osobowości i stylu życia oraz oczekiwań pacjenta są niezbędne, aby móc wywierać pozytywny wpływ na wyniki leczenia.
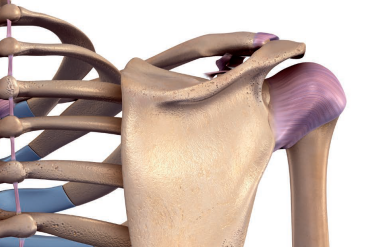
Rozlany ból u opisanej pacjentki w okolicy przednio-bocznej barku może pochodzić z miejscowych struktur, takich jak przednia część torebki stawowej, głowa długa mięśnia dwugłowego ramienia, struktury podbarkowe, a także z odległych struktur somatycznych rzutujących do poziomu C5–C6. Struktury stawu łopatkowo-ramiennego są w większości unerwione przez nerwy rdzeniowe C5 i C6, które również unerwiają struktury szyi, co może być przyczyną odczuwania bólu przeniesionego do bocznej strony ramienia.
Z tego powodu w analogicznej sytuacji konieczne jest zbadanie każdego pacjenta pod kątem dysfunkcji barku i odcinka szyjnego kręgosłupa. Następnym krokiem terapeuty jest poproszenie pacjenta o umieszczenie palca w jednym miejscu lub użycie schematycznej mapy ciała w celu dokładnego zlokalizowania obszaru występowania objawów. Powyższe hipotetyczne struktury okażą się prawdziwe, jeśli pacjent pokaże dwa miejsca, przednią i boczną część szpary stawu łopatkowo-ramiennego. Somatyczny ból rzutowany ze struktur szyjnych można wówczas uznać za ostatnią z możliwych opcji.
Pacjent może wykazywać oznaki zachowań chorobowych zgodnie ze sposobem, w jaki doświadcza bólu, kiedy to jego zasięg jest rozległy lub obserwuje się jego nieanatomiczne rozmieszczenie na schemacie ciała. Natężenie bólu można mierzyć za pomocą numerycznej (NRS) lub wizualnej skali analogowej (VAS). Informację tę można następnie wykorzystać do skonstruowania profilu bólu, na podstawie którego można ocenić zachowania bólowe lub skuteczność leczenia bólu.
Gdy ból związany z czynnościami funkcjonalnymi jest oceniany przez pacjenta na 5 w skali VAS, a ból w spoczynku na 0, wówczas można wnioskować, że nasilenie objawów nie jest bardzo znaczne, przez co można wykluczyć, że ból jest spowodowany zapaleniem kaletki.
Znajomość czynników zaostrzających i łagodzących daje podstawę do postawienia hipotezy, które struktury są poddawane obciążeniom, a tym samym powodują objawy. Analiza kinematyczna czynności funkcjonalnych, o których informuje pacjentka, sugeruje, że ruchy odwiedzenia i rotacji zewnętrznej są bolesne i ograniczone uczuciem sztywności. Ruchy te obciążają przednią część torebki, która utraciła swoją rozciągliwość. Ogranicza ona ruch rotacji zewnętrznej konieczny podczas unoszenia ramienia. Prowadzi to do konfliktu stożka rotatorów i kaletki podbarkowej oraz ścięgna głowy długiej bicepsa. Dane te należy następnie skorelować z poziomem dokuczliwości problemu.
Niska dokuczliwość (małe drażnienie) oceniona zgodnie z koncepcją Maitlanda pozwoli na bezpieczne badanie wszystkich ruchów bez wywoływania objawów. Na podstawie przytoczonych informacji można postawić hipotezę, że torebka stawowa i/lub ścięgno bicepsa są źródłem bólu po przedniej stronie stawu, a ścięgno mięśnia nadgrzebieniowego może być odpowiedzialne za ból występujący po stronie bocznej. Dominujący mechanizm bólu w opisie przypadku można zaliczyć do bólu nocyceptywnego.
Kolejny krok: terapeuta decyduje, które testy należy uwzględnić w badaniu przedmiotowym, aby potwierdzić lub obalić powyższą hipotezę, zgodnie z którą przednia część torebki stawowej, ścięgno mięśnia dwugłowego i stożek rotatorów są źródłem objawów pacjenta. Ocena aktywnego zakresu ruchu ujawni nieprawidłowe wzorce ruchu i potwierdzi możliwości i zaburzenia funkcjonalne pacjenta. Funkcjonalne testy ruchowe wykażą u pacjentki niemożność założenia ręki za szyję i plecy.
Aby potwierdzić, że torebka jest źródłem objawu, w ocenie czynnego i biernego zakresu ruchu w płaszczyźnie łopatki należy stwierdzić, że rotacja zewnętrzna będzie najbardziej ograniczonym ruchem, a po niej – pod względem ograniczeń – najbardziej widoczne będą odpowiednio: odwiedzenie i rotacja wewnętrzna. W celu skompensowania upośledzonego ruchu zostanie zauważona tendencja do nadmiernego ruchu łopatki doprowadzającego do zmiany normalnego rytmu łopatkowo-ramiennego w odniesieniu do ruchów odwiedzenia i zgięcia. Czucie końcowe badane na końcu dostępnego zakresu również będzie nieprawidłowe.
Poziom dokuczliwości według Cyriaxa u takiego pacjenta byłby określony jako umiarkowany, to znaczy, że charakteryzowałby się bólem i oporem napotykanym jednocześnie podczas ruchów biernych, które okazały się ograniczone. Przy pomocy dodatkowych testów ruchomości można stwierdzić ograniczenie przedniego i dolnego ślizgu w stawie łopatkowo-ramiennym. Test rozciągania przedniej i dolnej części torebki stawowej również da wynik dodatni.
Jednak dla pacjenta z wyraźnym ograniczeniem ruchomości pozycja testowa będzie trudna do osiągnięcia. Możliwość wykonania silnego i bezbolesnego skurczu (zgodnie z założeniami metody Cyriaxa) w teście izometrycznym z oporem dla mięśnia dwugłowego wyklucza jako źródło dolegliwości ścięgno bicepsa. Bolesny łuk pomiędzy 70 a 120 stopni podczas aktywnej elewacji ramienia oraz możliwość wykonania silnego skurczu przy odwodzeniu barku oraz rotacji zewnętrznej przeciwko oporowi, któremu jednak towarzyszy ból, sugeruje konflikt stożka rotatorów.
Ból podczas testowania ruchomości za pomocą testów dodatkowych w przypadku ślizgu dolnego z dystrakcją boczną rozciąga mięsień nadgrzebieniowy i jego ścięgno, natomiast ślizg tylny rozciąga mięsień podgrzebieniowy i obły mniejszy jako część stożka rotatorów.
Nadmierny ruch łopatki ma na celu skompensowanie niewydolności ruchowej stawu łopatkowo- ramiennego, której towarzyszy występowanie doznań bólowych. Wtórne zaburzenie rozciągliwości środkowej i dolnej części mięśnia czworobocznego i mięśni równoległobocznych oraz przykurczonego górnego aktonu mięśnia czworobocznego oraz mięśnia dźwigacza łopatki wynika z nadmiernej kompensacyjnej ruchomości łopatki. Pochylenie łopatki do przodu uzasadnia ocenę mięśnia piersiowego mniejszego i zębatego przedniego, które mogły ulec skróceniu. Również adaptacyjne skrócenie mięśnia piersiowego większego, najszerszego grzbietu i obłego większego można stwierdzić na podstawie schematu ograniczonego ruchu, w którym ramię jest utrzymywane w pozycji przywiedzenia i rotacji wewnętrznej.
Punkty spustowe w tych mięśniach, których występowanie i jakość ocenia się za pomocą technik palpacyjnych, implikują osłabienie napięcia wymienionych mięśni, ponieważ ograniczony zakres nie pozwoli na ocenę mięśnia w pozycji testowej.
Podsumowanie zaburzeń ze względu na źródło objawów dysfunkcji pacjentki, które można usunąć za pomocą fizjoterapii:
- zaburzenia przedniej i dolnej części torebki stawowej powodujące ograniczenie rotacji zewnętrznej, a następnie odwodzenia i rotacji wewnętrznej;
- konflikt stożka rotatorów, powodujący stan zapalny i ból; • osłabienie rozciągowe mięśni odpowiadających za retrakcję i depresję łopatki oraz napięcie mięśni wykonujących elewację;
- przykurcz przywodzicieli stawu łopatkowo-ramiennego i rotatorów wewnętrznych, który przyczynia się do jeszcze większego ograniczenia zakresu ruchomości;
- protrakcja i pochylenie łopatki do przodu może być związane z napięciem mięśnia piersiowego mniejszego i zębatego przedniego.
Czynniki przyczyniające się do utrzymywania się dolegliwości bólowych barku:
- kifoza piersiowa,
- obciążenie fizyczne związane z pracą.
Poziom dokuczliwości i nasilenie objawów można uznać za umiarkowane, natomiast struktury osiągnęły tzw. drugie stadium, charakteryzujące się przebiegiem procesów naprawczych i regeneracyjnych uszkodzonych tkanek.
Rehabilitacja na tym etapie koncentruje się na przywróceniu zakresu ruchomości i jakości tkanek poprzez zastosowanie kontrolowanego obciążenia skierowanego na nowo powstałą tkankę. Postępowanie takie sprzyja osiąganiu optymalnej orientacji włókien kolagenowych i minimalizowaniu zrostów.
Jakie są cele i strategie leczenia wraz z uzasadnieniem każdej interwencji?
Dysfunkcje barku - cele leczenia
1) Odzyskanie zadowalającego, bezbólowego poziomu ruchomości – osiągnięcie zakresu pozwalającego na samodzielność w ubieraniu się, higienie i zajęciach domowych oraz w pracy.
Odzyskanie zadowalającego poziomu ruchomości barku osiągnięto poprzez:
- polepszenie rozciągliwości torebki i przywrócenie długości mięśniom, które uległy nieprzystosowawczym przykurczom,
- dążenie do usunięcia stanu zapalnego ścięgna mięśnia nadgrzebieniowego i złagodzenie bólu,
- wzmocnienie i odtrenowanie mięśni łopatek, w tym odpowiedzialnych za retrakcję oraz rozluźnienie mięśni odpowiedzialnych za elewację,
- wzmocnienie mięśni stożka rotatorów,
- korekcję postawy kifotycznej klatki piersiowej,
- edukację pacjenta.
2) Aby osiągnąć wyższy poziom funkcjonalny w miejscu pracy pacjenta, zaplanowano następujące interwencje:
- porady dotyczące ergonomii,
- poprawę wydolności aerobowej.
Strategie leczenia dysfunkcji barku zastosowane do osiągnięcia celów obejmowały:
- wilgotne ciepło w celu poprawy elastyczności tkanek powierzchownych oraz terapię za pomocą ultradźwięków, aby zmniejszyć stan zapalny i przyspieszyć gojenie ścięgna mięśnia nadgrzebieniowego oraz poprawić rozciągliwość torebki;
- stopniowane techniki mobilizacji, statyczne, dynamiczne rozciąganie z wykorzystaniem technik PNF, ćwiczenia wahadłowe i ćwiczenia czynne w płaszczyźnie terapeutycznej w odciążeniu w celu poprawy mobilności;
- wzmocnienie mięśni łopatki, które wykazują osłabienie, oraz rozciąganie mięśnia piersiowego mniejszego i zębatego w celu przywrócenia właściwego ustawienia łopatki na klatce piersiowej. Mobilizacja kręgosłupa piersiowego i wzmocnienie mięśni prostowników grzbietu odcinka piersiowego w celu przywrócenia wyprostu i korekcji kifozy;
- ćwiczenia aerobowe zalecono w celu poprawy przepływ krwi w kończynach, ogólnego tonusu mięśni ciała i optymalizacji samopoczucia psychicznego.