Wprowadzenie
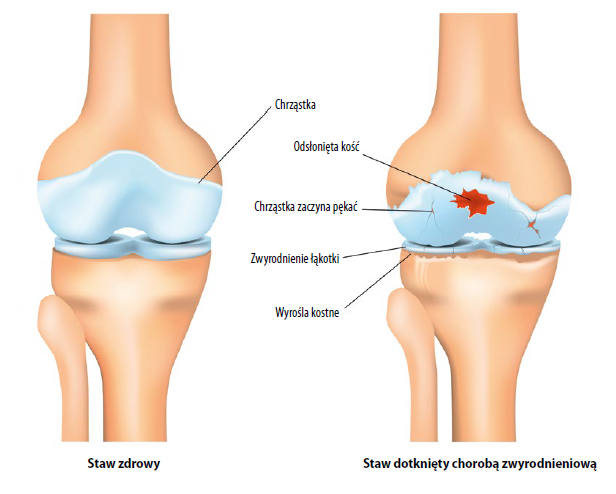
Choroba zwyrodnieniowa stawów (ChZS) dotyka 528 milionów osób na całym świecie, przy czym największe obciążenie z powodu tego schorzenia związane jest ze stawem kolanowym i biodrowym1. ChZS może rozwinąć się na różne sposoby, przy udziale jednego lub więcej czynników ryzyka, które – jak wykazano – są różne dla stawu kolanowego i biodrowego. Na przykład nadwaga i otyłość wiążą się z o wiele większym ryzykiem radiograficznej ChZ stawu biodrowego niż stawu kolanowego2. Dlatego kliniczne obrazy pacjentów z ChZ stawu kolanowego i stawu biodrowego mogą się różnić, niewiele jest jednak dostępnych danych porównawczych3.
Podstawą leczenia ChZS jest terapia ćwiczeniowa, a przeglądy systematyczne dostępnych danych pochodzących z randomizowanych badań sugerują, że efekt uśmierzania bólu występujący bezpośrednio po leczeniu jest większy u pacjentów z ChZ stawu kolanowego, z wielkością efektu na poziomie -0,494, w porównaniu z ChZ stawu biodrowego (wielkość efektu -0,38)5. Jednak tylko nieliczne spośród badań ujętych w tych przeglądach systematycznych biorą pod uwagę zarówno pacjentów z ChZ stawu biodrowego, jak i z ChZ stawu kolanowego, co pozwoliłoby na bezpośrednie porównanie wyników leczenia6-10.
Dlatego też trudno jest stwierdzić, czy różnica w efekcie uśmierzania bólu, o której donoszą przeglądy systematyczne, wynika z różnej odpowiedzi na terapię ćwiczeniową pacjentów z ChZ stawu kolanowego i stawu biodrowego, czy też jest skutkiem różnic w programach terapeutycznych.
Niewiele jest też badań opisujących wyniki edukacji pacjenta i terapii ćwiczeniowej odnośnie do jakości życia (QOL – quality of life) i obiektywnie ocenianych funkcji takich jak szybkość chodzenia. Wiedza na temat porównania efektów leczenia, przy wspólnym uczestnictwie pacjentów z ChZ stawu kolanowego i ChZ stawu biodrowego w tym samym programie rehabilitacyjnym, może pomóc w priorytetyzacji leczenia w systemie opieki zdrowotnej.
Program „Good Life with osteoArthritis in Denmark” (GLA:D®) to program edukacji pacjenta i nadzorowanej terapii ćwiczeniowej dla osób z ChZ stawu kolanowego i stawu biodrowego rozpoczęty w Danii w roku 201311 w celu ułatwienia wdrożenia wytycznych klinicznych odnośnie do ChZ stawu kolanowego wydanych w 2012 r.12. W tym samym programie, w grupach mieszanych, uczestniczą pacjenci z ChZ stawu kolanowego i ChZ stawu biodrowego. Wyniki podawane przez pacjentów i przez klinicystów zbierane są w rejestrze klinicznym. Udział w GLA:D® wiąże się z ogólnym obniżeniem bólu o 25%, zwiększeniem szybkości chodu o 10%, zmniejszeniem liczby dni na zwolnieniu chorobowym w porównaniu z rokiem przed udziałem w GLA:D® oraz redukcją sięgania po farmakologiczne środki przeciwbólowe o 1/311,13.
Celem niniejszego badania było porównanie charakterystyki klinicznej oraz zmian w wynikach po udziale w GLA:D® pacjentów z objawową ChZ stawu kolanowego lub ChZ stawu biodrowego jako główną dolegliwością.
Pacjenci i metody
Projekt
Jest to porównawcze badanie podłużne wykorzystujące dane z rejestru GLA:D® w Danii, zawierającego informacje na temat pacjentów z bólem i/lub ograniczeniami funkcjonalnymi w związku z ChZ stawu kolanowego lub biodrowego uczestniczących w programie GLA:D®. Badanie porównywało charakterystykę kliniczną i zmianę w wynikach bezpośrednio po interwencji (3 miesiące od rozpoczęcia programu) oraz po 12 miesiącach. Interwencja GLA:D® składała się z 2-3 sesji edukacji pacjenta oraz 12 sesji terapii ćwiczeniowej nadzorowanej przez klinicystę (szczegóły w ramce). Kryteriami włączenia do programu są „problemy ze stawem kolanowym i/lub biodrowym skutkujące kontaktem z systemem opieki zdrowotnej”. Kryteriami wyłączającymi są: inne przyczyny problemu niż ChZS, np. guz; choroba zapalna stawu lub powikłania po złamaniu stawu biodrowego; większe nasilenie objawów innych niż związane z ChZS, np. przewlekły uogólniony ból lub fibromialgia, lub nieznajomość języka duńskiego. Program został wcześniej szczegółowo opisany11.
Uczestnicy
Niniejsze badanie obejmowało pacjentów biorących udział w programie GLA:D® między lutym 2014 r., gdy do rejestru dodano kwestionariusz jakości życia EuroQoL5- -Dimensions (EQ-5D), a grudniem 2018 r. Do analizy włączono pacjentów z objawami ze strony stawu kolanowego lub biodrowego jako główną dolegliwością oraz z dostępnymi danymi zgłaszanymi przez pacjenta w momencie początkowym. Analizę zmiany wyniku szybkiego 40 m testu marszowego oparto na danych wprowadzonych przez klinicystę i przeprowadzano ją dla tych pacjentów, którzy przeszli ten test podczas wizyty początkowej. Uwzględniono dane z wizyt kontrolnych przeprowadzonych 3 miesiące i 12 miesięcy po rozpoczęciu interwencji.
Opis interwencji stosowanej w programie GLA:D®11,25
1. Edukacja pacjenta
Każdy pacjent odbył dwie sesje prowadzone przez fizjoterapeutę i jedną sesję prowadzoną przez osobę, która w przeszłości przeszła program GLA:D® (pacjent-ekspert). W sesjach prowadzonych przez fizjoterapeutę nacisk położony był na wiedzę pacjenta na temat ChZS i leczenia tej choroby ze szczególnym uwzględnieniem ćwiczeń i ich korzystnego wpływu na objawy i zdrowie ogólne oraz na sposoby, w jakie pacjent może sam sobie pomóc. Na sesji trzeciej pacjent miał okazję utożsamienia się z innym pacjentem, który podczas programu uzyskał znaczącą poprawę objawów.
2. Program ćwiczeń neuromięśniowych (NEMEX)
Trening neuromięśniowy ma na celu poprawę kontroli sensomotorycznej i uzyskanie kompensującej stabilności funkcjonalnej. Opiera się on na następujących zasadach:
- aktywny ruch w synergii wszystkich stawów chorej kończyny, przy czym ruch zaczyna się od kończyny zdrowej, inicjując normalny wzorzec ruchu, po czym stosuje się efekt przeniesienia obustronnego, by zaangażować kończynę chorą,
- ćwiczenia wykonywane są głównie w zamkniętym łańcuchu kinetycznym, w różnych pozycjach (leżącej, siedzącej, stojącej), w celu uzyskania niskiego, równomiernego obciążenia powierzchni stawowych,
- wzmacniane są antygrawitacyjne funkcje posturalne i prowokowane są posturalne reakcje chorej kończyny dolnej z wykorzystaniem ruchów celowych drugiej kończyny dolnej, tułowia i kończyn górnych,
- celem jest uzyskanie równowagi obciążonych segmentów w sytuacjach statycznych i dynamicznych bez niepożądanych ruchów kompensacyjnych, tak aby pacjent uzyskał kontrolę postawy w sytuacjach przypominających warunki życia codziennego,
- przywiązuje się wagę do jakości wykonywania każdego ćwiczenia przy właściwej pozycji stawów wobec siebie.
Program ćwiczeń składał się z 12 sesji po 60 min., w grupach po 6-12 pacjentów nadzorowanych przez fizjoterapeutę. Jeśli pacjent z jakiegoś powodu nie chciał lub nie mógł uczestniczyć w zajęciach, otrzymywał szczegółowe instrukcje, jak wykonywać ćwiczenia w domu. Po 8 tygodniach programu pacjentów zachęcano do utrzymywania aktywności fizycznej i wykonywania ćwiczeń w celu długoterminowego podtrzymania efektu uzyskanego podczas terapii. Indywidualne strategie podtrzymywania aktywności omawiane są podczas pierwszej wizyty kontrolnej.
Wyniki
Wyniki oceniane w badaniu we wszystkich trzech punktach czasowych obejmowały: intensywność bólu w ostatnim miesiącu mierzoną przy pomocy 100 mm wizualnej skali analogowej (VAS), związaną z jakością życia podskalę skali oceny kolana KOOS (Knee Injury and Osteoarthritis Outcome Score) / skali oceny biodra HOOS (Hip disability and Osteoarthritis Outcomes Score)14,15 oraz ogólną związaną ze zdrowiem jakość życia mierzoną przy pomocy skali EQ-5D skonwertowanej na wynik indeksowany (od najgorszego wyniku na poziomie -0,624 do najlepszego na poziomie 1)16,17. Prędkość chodu szacowaną przy pomocy szybkiego 40 m testu marszowego (m/s) mierzył terapeuta podczas wizyty początkowej i bezpośrednio po interwencji (podczas wizyty kontrolnej po 3 miesiącach od rozpoczęcia programu)18.
Rezultaty
Spośród 32599 pacjentów, 75% podało swoje wyniki uzyskane po leczeniu (kontrola po 3 miesiącach), 60% – wyniki po 12 miesiącach, a 55% podało pełne wyniki odnośnie do wszystkich trzech punktów czasowych. W momencie początkowym informacje na temat szybkości chodzenia były dostępne dla 95% pacjentów, którzy podali swoje wyniki. Dane odnośnie do prędkości chodzenia podczas wizyty kontrolnej bezpośrednio po interwencji dostępne były dla 67% pacjentów o znanych danych z momentu początkowego. Nieco więcej osób o niekompletnych danych miało oznaki gorszego stanu zdrowia (np. wyższe BMI, niższy poziom wykształcenia, mieszkanie samotnie, więcej chorób współistniejących, większe ilości leków przeciwbólowych, większa intensywność bólu, niższa prędkość chodu, niższy poziom aktywności fizycznej, niższa jakość życia) – ale sytuacja ta wyglądała podobnie w grupie z ChZ stawu kolanowego i grupie z ChZ stawu biodrowego.
Badaniem objęto 24241 pacjentów z ChZ stawu kolanowego i 8358 pacjentów z ChZ stawu biodrowego. W obu grupach zaobserwowano podobną charakterystykę demograficzną, jeśli chodzi o wiek, płeć, czas trwania objawów, korzystanie z leków przeciwbólowych, intensywność bólu, funkcję fizyczną oraz jakość życia związaną z chorym stawem i zdrowiem ogólnym.
Otyłość występowała u większego odsetka pacjentów z chorym kolanem niż z chorym biodrem; także w grupie pacjentów z chorym kolanem zaobserwowano większy odsetek osób z chorobą obustronną. Objawy ze strony stawu biodrowego występowały u pacjentów z chorym kolanem rzadziej niż objawy ze strony stawu kolanowego u pacjentów z chorym biodrem. Wcześniejsze urazy i zabiegi chirurgiczne odnotowywano częściej u pacjentów z chorym kolanem niż z chorym biodrem. W momencie początkowym u pacjentów z chorym kolanem występowała nieco niższa jakość życia związana ze stawem (45,1) niż u pacjentów z chorym biodrem (47,1), ale w tej pierwszej grupie zaobserwowano nieco lepszą jakość życia związaną ze zdrowiem ogólnym (0,711) niż w grupie drugiej (0,697), natomiast intensywność bólu i szybkość chodzenia były podobne.
Bezpośrednio po leczeniu (3 miesiące po rozpoczęciu programu) zaobserwowano nieco większą średnią poprawę u pacjentów z chorym kolanem niż z chorym biodrem: zmniejszenie intensywności bólu większe o 2,1 mm (VAS), poprawę w podskali jakości życia skali KOOS większą o 1,1 punkta, poprawę wyniku EQ-5D większą o 0,01 punktu oraz poprawę szybkości chodzenia większą o 0,02 m/s. Po 12 miesiącach, gdy zbierano jedynie wyniki zgłaszane samodzielnie przez pacjentów, te nieznaczne różnice między grupami się wyrównały.
Przeprowadziliśmy analizę wrażliwości przy użyciu danych zgłaszanych przez pacjentów po 12 miesiącach, ale bez uwzględnienia tych uczestników, którzy przed wizytą kontrolną przeszli zabieg całkowitej wymiany stawu kolanowego lub biodrowego. Analiza ta ujawniła niewielkie, ale konsekwentnie utrzymujące się różnice w uzyskanej poprawie na korzyść pacjentów z ChZ stawu kolanowego: zmniejszenie intensywności bólu większe o 3,5 mm, poprawę wyniku KOOS QOL większą o 1,9 punktu oraz poprawę wyniku EQ-5D większą o 0,019 punktu. Analiza taka przeprowadzona osobno dla każdej z trzech grup pacjentów – tylko z chorym kolanem, tylko z chorym biodrem oraz z chorym i biodrem, i kolanem – nie uwidoczniła żadnych znaczących różnic między wynikami grup.
Dla ułatwienia interpretacji analizy średniej grupowej przeprowadziliśmy analizę odpowiedzi na leczenie w odniesieniu do wszystkich wyników. Bezpośrednio po zakończeniu programu 44% pacjentów z ChZ stawu kolanowego i 40% pacjentów z ChZ stawu biodrowego doświadczyło zmniejszenia intensywności bólu o co najmniej 15 mm (w skali VAS). Na kontroli po 12 miesiącach odsetek ten wyniósł 44% w obu grupach pacjentów. Po wyłączeniu z analizy pacjentów, którzy przeszli całkowitą wymianę stawu, ujawniono, że poprawy o co najmniej 15 mm doświadczyło 43% pacjentów z ChZ stawu kolanowego i 37% pacjentów z ChZ stawu biodrowego. Również analiza odpowiedzi na leczenie z wykorzystaniem danych dotyczących jakości życia i szybkości chodzenia wykazała jedynie niewielkie różnice między pacjentami z chorym kolanem i z chorym biodrem. Największa bezwzględna różnica w proporcji pacjentów reagujących na leczenie w jakiejkolwiek analizie tego typu między pacjentami z chorym kolanem i chorym biodrem wyniosła 6%, co stanowi wielkość niższą od przyjętego przez autorów badania progu 20% jako mającego wpływ na priorytetyzację kliniczną.
Omówienie
Niniejsze badanie jest pierwszym, które na wielką skalę porównało kliniczne charakterystyki, oraz jednym z pierwszych, które osobno podało zmiany w wynikach pacjentów z ChZ stawu kolanowego i ChZ stawu biodrowego leczonych w podstawowej opiece zdrowotnej22,23. Poza zwykle raportowanymi wynikami leczenia, takimi jak wpływ na ból i funkcjonowanie, autorzy tego badania prezentują także dane na temat jakości życia – ogólnej związanej ze zdrowiem i związanej konkretnie z chorym stawem – oraz szybkości chodzenia.
Klinicyści powinni spodziewać się większego podobieństwa niż różnic między pacjentami zgłaszającymi się do podstawowej opieki zdrowotnej z objawową ChZ stawu kolanowego lub ChZ stawu biodrowego jako główną dolegliwością. Choć ogólnie występują między nimi różnice odnośnie do wzorców otyłości, wcześniejszych urazów i zabiegów chirurgicznych, przeciętnie wykazywali oni podobieństwo odnośnie do innych badanych danych klinicznych, w tym wyników podawanych przez pacjenta. Bezpośrednio po leczeniu zaobserwowano podobny poziom zmniejszenia bólu – o 13 mm u pacjentów z ChZ stawu kolanowego i o 10,9 mm u pacjentów z ChZ stawu biodrowego. Po 12 miesiącach w obu grupach stwierdzono utrzymywanie się obniżonego poziomu bólu. Po wyłączeniu osób, które przeszły całkowitą wymianę stawu kolanowego lub biodrowego, średnia różnica uzyskanej ulgi w bólu między grupami wyniosła 3.5 mm i o 6 punktów procentowych więcej pacjentów z chorym kolanem osiągnęło próg zmiany o znaczeniu klinicznym niż pacjentów z chorym biodrem. Różnice te są nadal bardzo niewielkie i nie powinny wpływać na priorytetyzację kliniczną. Do tych drobnych różnic zaobserwowanych między tymi dwiema grupami pacjentów mogły się przyczynić różnice w proporcjach pacjentów przechodzących zabieg chirurgiczny, umiejscowieniu tego zabiegu w czasie oraz czasie trwania rehabilitacji pooperacyjnej.
Niewiele jest badań wysokiej jakości porównujących wyniki leczenia przy pomocy terapii ćwiczeniowej u pacjentów z ChZ stawu kolanowego i stawu biodrowego. Choć najnowsze przeglądy Cochrane na temat ćwiczeń w ChZ stawu kolanowego i ChZ stawu biodrowego obejmowały odpowiednio 54 i 10 randomizowanych badań4,5, to tylko w pięciu z nich uczestniczyli zarówno pacjenci z chorym kolanem, jak i z chorym biodrem6-10. Tylko jedno badanie miało dostateczną moc (n = 181)6, by wykryć ewentualne różnice, i żadne z badań nie podawało osobno danych odnośnie do jednego i drugiego stawu.
W przeglądach Cochrane efekt przeciwbólowy wyliczony po uzyskaniu dodatkowych danych od autorów tych pięciu badań za każdym razem był większy u pacjentów z ChZ stawu biodrowego niż u pacjentów z ChZ stawu kolanowego. Stoi to w sprzeczności z całościową syntezą wyników, gdzie ćwiczenia w ChZ stawu kolanowego wiązały się z większym efektem przeciwbólowym niż w ChZ stawu biodrowego, przy standaryzowanej średniej różnicy wynoszącej odpowiednio 0,49 i 0,384,5. Podobne rezultaty, co w poszczególnych badaniach z przeglądów Cochrane, uzyskano w dużym badaniu (n = 165) nad ćwiczeniami, gdzie u pacjentów czekających na całkowitą wymianę stawu biodrowego zaobserwowano umiarkowany efekt przeciwbólowy (średnia różnica 0,57), a u pacjentów czekających na całkowitą wymianę stawu kolanowego – jedynie mały (średnia różnica 0,15)24.
Niniejsze badanie obserwacyjne jest bez wątpienia największym z badań, w których pacjentom z ChZ stawu kolanowego i stawu biodrowego zapewniono edukację i wspólne ćwiczenia w grupach mieszanych, umożliwiając bezpośrednie porównanie rezultatów terapii dzięki takiej samej interwencji.
W programie GLA:D® wszyscy kierujący leczeniem klinicyści przeszli dwudniowe szkolenie teoretyczne i praktyczne na temat przeprowadzania takiego samego godzinnego programu ćwiczeń neuromięśniowych u pacjentów z chorym kolanem i chorym biodrem, o poziomie początkowym i progresji dostosowanej do indywidualnych potrzeb pacjenta przy użyciu skali monitorowania bólu i dzienniczka ćwiczeń11,25.
Dwa inne ogólnonarodowe programy opieki nad pacjentami z ChZS podawały wcześniej osobno wyniki pacjentów z chorym kolanem i z chorym biodrem22,23. Programy te były mniej dopasowane do celu przeprowadzenia porównania rezultatów u pacjentów z tych grup, ponieważ programy terapii ćwiczeniowej zapewniane poszczególnym pacjentom z ChZ stawu kolanowego lub biodrowego mogły się różnić pod względem zawartości, dawkowania i sposobu przeprowadzania w większym stopniu niż w przypadku GLA:D®. Choć komponent edukacyjny jest bardzo podobny we wszystkich trzech programach, interwencje ćwiczeniowe w programach BOA i AktivA nie zostały tak ustandaryzowane jak w GLA:D®.
W szwedzkim programie BOA fizjoterapeutów poinstruowano, by kierowali się zasadami neuromięśniowymi, ale nie zostali oni przeszkoleni odnośnie do przeprowadzania konkretnego programu ćwiczeń. Brak jest danych, jakie typy ćwiczeń (aerobowe, siłowe, neuromięśniowe) były wykorzystywane. Sposoby przeprowadzania programu (w domu, indywidualnie, grupowo) i liczby przeprowadzonych sesji były różne, przy czym mniej niż 25% pacjentów uczestniczyło w co najmniej 10 sesjach nadzorowanych26.
W norweskim programie ćwiczeniowym AktivA leczący klinicysta dopasowuje program do indywidualnych potrzeb i życzeń pacjenta, wybierając spośród 15 sugerowanych ćwiczeń neuromięśniowych i siłowych23. Dlatego nie wiadomo, do jakiego stopnia liczba i typ ćwiczeń wybieranych dla pacjentów z chorym kolanem i chorym biodrem są takie same. Poza tym nie podano czasu trwania każdej sesji. Podobnie jak w niniejszym badaniu uczestnictwo w AktivA było wysokie – 78% pacjentów ukończyło co najmniej 10 nadzorowanych sesji23. Zaobserwowano różnice w odpowiedzi na leczenie farmakologiczne naproksenem między grupami z chorobą kolana i chorobą biodra. Sześć tygodni po leczeniu naproksenem pacjenci z ChZ stawu kolanowego donosili o zmniejszeniu bólu i poprawie funkcjonowania większej o 5 mm niż pacjencji z ChZ stawu biodrowego – w tej pierwszej grupie wielkość efektu była duża (0,8), a w drugiej umiarkowana (między 0,5 a 0,6)27. Odkrycie to sugeruje, że wyniki leczenia pacjentów z ChZ kolana i ChZ biodra, uczestniczących w jednym badaniu i poddanych temu samemu leczeniu, mogą się nieco różnić. Różna odpowiedź na leczenie pacjentów z ChZ kolana i ChZ biodra może wiązać się z odmiennością czynników związanych z bólem w tych grupach pacjentów.
Niedawna metaanaliza podała dowody umiarkowanej jakości, że ból kolana wiąże się z chorobą radiograficzną, nagromadzeniem płynu w stawie, uszkodzeniem łąkotki i starszym wiekiem, podczas gdy ból biodra wiąże się z większymi zmianami w szpiku kostnym oraz przewlekłym rozległym bólem28. Różnice w odpowiedzi na leczenie wymagają dalszych badań, które ułatwiłoby podawanie danych na temat tej odpowiedzi osobno dla pacjentów z ChZ kolana i ChZ biodra.
Wielką zaletą niniejszego badania jest duża wielkość próby oraz fakt, że wszyscy pacjenci byli leczeni razem, w grupach mieszanych, według tego samego programu nadzorowanego przez certyfikowanych klinicystów, przeprowadzających program w praktykach klinicznych zlokalizowanych w całym kraju, na obszarach wiejskich i miejskich. Głównym jego ograniczeniem jest brak grupy kontrolnej, dlatego też zaobserwowanej poprawy nie można przypisać samemu programowi jako takiemu. Innym ograniczeniem jest niekompletność danych niektórych pacjentów lub ich niestawianie się na wizyty kontrolne, jednak ograniczenia te wpływają w ten sam sposób na pacjentów z obu grup, dlatego nie powinny one zaburzać wyniku porównania.
Wnioski
Klinicyści powinni spodziewać się, że między pacjentami zgłaszającymi się do podstawowej opieki zdrowotnej z objawową ChZ stawu kolanowego i ChZ stawu biodrowego będzie występować przeciętnie więcej podobieństw niż różnic. Klinicznie znaczącą poprawę zaobserwowano w obu tych grupach pacjentów. Różnice w wynikach leczenia między nimi były niewielkie i nie powinny wpływać na priorytetyzację jednej z nich kosztem drugiej, jeśli chodzi o leczenie przy pomocy edukacji pacjenta i nadzorowanej terapii ćwiczeniowej.
Źródło: Osteoarthritis and Cartilage, doi: 10.1016/j.joca.2022.02.001 ©2022 The Authors. Adaptacja: Katarzyna Bogiel Na podstawie licencji CC BY (http://creativecommons.org/licenses/by/4.0/)
- Diseases GBD, Injuries C. Global burden of 369 diseases and injuries in 204 countries and territories, 1990-2019: a systematic analysis for the Global Burden of Disease Study 2019. Lancet 2020;396:1204e22.
- Richmond SA, Fukuchi RK, Ezzat A, Schneider K, Schneider G, Emery CA. Are joint injury, sport activity, physical activity, obesity, or occupational activities predictors for osteoarthritis? A systematic review. JOrthopSportsPhysTher2013;43:515eB519.
- Hall M, van der Esch M, Hinman RS, Peat G, de Zwart A, Quicke JG, et al. How does hip osteoarthritis differ from knee osteoarthritis? Osteoarthritis Cartilage 2022;30:32e41.
- Fransen M, McConnell S, Harmer AR, Van der Esch M, Simic M, Bennell KL. Exercise for osteoarthritis of the knee. Cochrane Database Syst Rev 2015;1:CD004376.
- Fransen M, McConnell S, Hernandez-Molina G, Reichenbach S. Exercise for Osteoarthritis of the Hip. Cochrane Database Syst Rev; 2014CD007912.
van BaarME, Dekker J, Lemmens JA, Oostendorp RA, Bijlsma JW. Pain and disability in patients with osteoarthritis of hip or knee: the relationship with articular, kinesiological, and psychological characteristics. J Rheumatol 1998;25:125e33. - Hopman-Rock M, Westhoff MH. The effects of a health educational and exercise program for older adults with osteoarthritis for the hip or knee. J Rheumatol 2000;27:1947e54.
- Fransen M, Nairn L, Winstanley J, Lam P, Edmonds J. Physical activity for osteoarthritis management: a randomized controlled clinical trial evaluating hydrotherapy or Tai Chi classes. Arthritis Rheum 2007;57:407e14.
- Abbott JH, Robertson MC, Chapple C, Pinto D, Wright AA, Leon de la Barra S, et al. Manual therapy, exercise therapy, or both, in addition to usual care, for osteoarthritis of the hip or knee: a randomized controlled trial. 1: clinical effectiveness. Osteoarthritis Cartilage 2013;21:525e34.
- Foley A, Halbert J, Hewitt T, Crotty M. Does hydrotherapy improve strength and physical function in patients with osteoarthritis–a randomised controlled trial comparing a gym based and a hydrotherapy based strengthening programme. Ann Rheum Dis 2003;62:1162e7.
- Skou ST, Roos EM. Good Life with osteoArthritis in Denmark (GLA:D): evidence-based education and supervised neuromuscular exercise delivered by certified physiotherapists nationwide. BMC Muscoskel Disord 2017;18:72.
- Knæartrose e Nationale Kliniske Retningslinjer Og Faglige Visitationsretningslinjer. København: Sundhedsstyrelsen; 2012.
- Thorlund JB, Roos EM, Goro P, Ljungcrantz EG, Gronne DT, Skou ST. Patients use fewer analgesics following supervised exercise therapy and patient education: an observational study of 16 499 patients with knee or hip osteoarthritis. Br J Sports Med 2021 Jun;55(12):670e5, https://doi.org/10.1136/ bjsports-2019-101265. Epub 2020 Sep 21. PMID: 32958468.
- Roos EM, Roos HP, Lohmander LS, Ekdahl C, Beynnon BD. Knee injury and osteoarthritis outcome score (KOOS)–development of a self-administered outcome measure. J Orthop Sports Phys Ther 1998;28:88e96.
- Collins NJ, Prinsen CA, Christensen R, Bartels EM, Terwee CB, Roos EM. Knee Injury and Osteoarthritis Outcome Score (KOOS): systematic review and meta-analysis of measurement properties. Osteoarthritis Cartilage 2016;24:1317e29.
- Wittrup-Jensen KU, Lauridsen J, Gudex C, Pedersen KM. Generation of a Danish TTO value set for EQ-5D health states. Scand J Publ Health 2009;37:459e66.
- Bilbao A, García-Perez L, Arenaza JC, García I, Ariza-Cardiel G, Trujillo-Martín E, et al. Psychometric properties of the EQ-5D-5L in patients with hip or knee osteoarthritis: reliability, validity and responsiveness. Qual Life Res : Int J Qual Life Aspects Treat Care Rehabilit 2018;27:2897e908.
- Dobson F, Hinman RS, Roos EM, Abbott JH, Stratford P, Davis AM, et al. OARSI recommended performance-based tests to assess physical function in people diagnosed with hip or knee osteoarthritis. Osteoarthritis Cartilage 2013;21:1042e52.
- Tubach F, Ravaud P, Baron G, Falissard B, Logeart I, Bellamy N, et al. Evaluation of clinically relevant changes in patient reported outcomes in knee and hip osteoarthritis: the minimal clinically important improvement. Ann Rheum Dis 2005;64:29e33.
- Monticone M, Ferrante S, Salvaderi S, Motta L, Cerri C. Responsiveness and minimal important changes for the Knee Injury and Osteoarthritis Outcome Score in subjects undergoing rehabilitation after total knee arthroplasty. Am J Phys Med Rehabil 2013;92:864e70. E.M. Roos et al. /
- Osteoarthritis and Cartilage xxx (xxxx) xxx 7 Please cite this article as: Roos EM et al., Knee and hip osteoarthritis are more alike than different in baseline characteristics and outcomes: a longitudinal study of 32,599 patients participating in supervised education and exercise therapy, Osteoarthritis and Cartilage, https://doi.org/10.1016/j.joca.2022.02.001
- Gilbert AL, Song J, Cella D, Chang RW, Dunlop DD. What is an important difference in gait speed in adults with knee osteoarthritis? Arthritis Care Res 2021 Apr;73(4):559e65, https://doi.org/10.1002/acr.24159.
- Dell’Isola A, Jonsson T, Ranstam J, Dahlberg LE, Ekvall Hansson E. Education, home exercise, and supervised exercise for people with hip and knee osteoarthritis as part of a nationwide implementation program: data from the better management of patients with osteoarthritis registry. Arthritis Care Res 2020;72:201e7.
- Holm I, Pripp AH, Risberg MA. The active with OsteoArthritis (AktivA) Physiotherapy implementation model: a patient education, supervised exercise and self-management program for patients with mild to moderate osteoarthritis of the knee or hip joint. A national register study with a two-year followup. J Clin Med 2020;9.
- Villadsen A, Overgaard S, Holsgaard-Larsen A, Christensen R, Roos EM. Immediate efficacy of neuromuscular exercise in patients with severe osteoarthritis of the hip or knee: a secondary analysis from a randomized controlled trial. J Rheumatol 2014;41:1385e94.
- Ageberg E, Link A, Roos EM. Feasibility of neuromuscular training in patients with severe hip or knee OA: the individualized goal-based NEMEX-TJR training program. BMC Muscoskel Disord 2010;11:126.
- Limb€ack Svensson G, Wetterling K, Anderson L. BOA Årsrapport 2019 2020.
- Svensson O, Malmenas M, Fajutrao L, Roos EM, Lohmander S. Greater reduction of knee than hip pain in osteoarthritis treated with naproxen, as evaluated by WOMAC and SF-36. Ann Rheum Dis 2006 Jun;65(6):781e4, https://doi.org/10.1136/ard.2005.040519.
- Sandhar S, Smith TO, Toor K, Howe F, Sofat N. Risk factors for pain and functional impairment in people with knee and hip osteoarthritis: a systematic