Czym jest zespół zaburzeń po intensywnej terapii?
Wirus SARS-CoV-2 wywołuje ciężki przebieg choroby u 15–20% pacjentów. Wielu z nich wymaga hospitalizacji, część – wentylacji mechanicznej i pobytu na oddziale intensywnej terapii.
Najcięższe przypadki wiążą się ze zwłóknieniem płuc, a nierzadko także z zatorowością płucną, problemami kardiologicznymi, neurologicznymi i innymi powikłaniami. Taki przebieg choroby osłabia organizm pacjenta, w tym jego układ mięśniowy, często uniemożliwiając powrót do normalnej aktywności. Sytuację może znacznie poprawić odpowiednia rehabilitacja.
Jak piszą Hosey i Needham, aż do 80% pacjentów, których dotknęła ostra niewydolność oddechowa, wymagająca zastosowania wentylacji mechanicznej, boryka się z problemami fizycznymi, poznawczymi lub mentalnymi.
Współwystępowanie tych problemów nazywane jest zespołem zaburzeń po intensywnej terapii. Niedomagania te mogą być nowe lub mogą stanowić nasilenie problemów istniejących wcześniej i zwykle utrzymują się po wyjściu pacjenta ze szpitala.
Czynnikami ryzyka zespołu zaburzeń po intensywnej terapii są:
- starszy wiek,
- wcześniejsze osłabienie fizyczne,
- problemy psychiczne lub kognitywne.
Brak czynników ryzyka nie znaczy jednak, że zespół nie rozwinie się u danego pacjenta – dotyka on również osoby młode i bez uprzednich dolegliwości. By zmniejszyć występowanie i nasilenie objawów zespołu zaburzeń po intensywnej terapii wskazane byłoby jak najwcześniejsze rozpoczynanie programów rehabilitacyjnych.
Oczywiście wielodyscyplinarne możliwości rehabilitacji na covidowych oddziałach intensywnej terapii są mocno ograniczone ze względu na środki ostrożności (kwarantanna) i pozycję na brzuchu, w jakiej często kładzeni są pacjenci dla poprawy natlenienia organizmu. Stąd zwiększona konieczność rehabilitacji po wypisie z takiego oddziału.
Profil pacjenta po szpitalnym leczeniu COVID-19
Ogólnie problemy zdrowotne pacjentów po pobycie na covidowym oddziale intensywnej terapii można podzielić na fizyczne, kognitywne i mentalne.
Problemy fizyczne wynikają z samej choroby (słaba wydolność płuc, miopatia wywołana wirusem) oraz z długotrwałego unieruchomienia w głębokiej sedacji, z zastosowaniem środków zwiotczających, a obejmują przeważnie niedotlenienie, zwłaszcza wysiłkowe, przykurcze stawów, utratę masy mięśniowej i słabość mięśni.
Osoby po długim pobycie na OIT typowo doświadczają również długotrwałych zaburzeń psychicznych. Objawy lęku, depresji i zespołu stresu pourazowego dotykają od 25 do 33% takich osób i utrzymują się aż do pięciu lat.
Ze względu na częste zmienianie pozycji leżącej (na brzuchu/na plecach) pacjenci narażeni są również na uszkodzenia splotu ramiennego i podwichnięcie stawu barkowego. A z powodu długotrwałej mechanicznej wentylacji może dojść do dysfunkcji przepony, urazu krtani, dysfagii i dysfonii – przy badaniu pacjenta należy zwrócić uwagę na te problemy, ponieważ często umykają one uwadze personelu medycznego.
Po pobycie na OIT bardzo często pojawiają się u pacjentów zaburzenia funkcji poznawczych (lub dochodzi do nasilenia zaburzeń istniejących już przed zachorowaniem). Mogą się one długo utrzymywać.
Jeszcze po roku od hospitalizacji u jednej trzeciej pacjentów, którzy przeszli ostrą niewydolność oddechową, stwierdza się takie zaburzenia – dające w testach neuropsychologicznych obraz podobny do umiarkowanego urazowego uszkodzenia mózgu.
Są to głównie takie zaburzenia jak: problemy z pamięcią, problemy ze skupianiem uwagi i funkcjami wykonawczymi – przejawiające się zwykle jako nieradzenie sobie z przyjmowaniem leków czy finansami, jako trudności w czytaniu ze zrozumieniem lub w uczestniczeniu w rozmowach z rodziną lub przyjaciółmi.
Ważnym czynnikiem ryzyka zaburzeń funkcji poznawczych jest przedłużony zespół majaczeniowy (delirium), wywołany silnymi lekami sedacyjnymi. Nasileniu takich zaburzeń sprzyja również ograniczenie kontaktów międzyludzkich (ze względu na ryzyko zakażenia) na oddziałach covidowych.
Czynnikami ryzyka są tutaj zaburzenia psychiczne istniejące przed zachorowaniem oraz zmienione z powodu epidemii warunki funkcjonowania w szpitalach (np. utrudniony kontakt z rodziną, brak dostępu do rehabilitacji).
Wiadomo, że izolacja może się wiązać z nasileniem objawów depresyjnych i lękowych oraz z obawą, a nawet wrogością wobec pracowników służby zdrowia. Inne czynniki stresogenne to ciągłe doniesienia o ofiarach pandemii w mediach, obawa przed zarażeniem najbliższych, poczucie winy osoby ocalałej czy stygmatyzacja w otoczeniu ze względu na rozprzestrzenianie choroby. Ponadto problemy psychiczne mogą dotykać również rodzinę pacjenta.
Połączenie tych trzech rodzajów zaburzeń – fizycznych, poznawczych i psychicznych – może poważnie ograniczać funkcjonowanie ozdrowieńca, np. wywoływać utrzymujące się zmęczenie, przewlekły ból, problemy ze snem i obniżenie jakości życia. Ponadto w skali globalnej obserwuje się, że jedna trzecia ozdrowieńców, którzy przed zachorowaniem mieli pracę, rok po infekcji COVID-19 pozostaje bez pracy1.
W lutym tego roku opublikowano badanie przedstawiające charakterystykę pacjentów objętych pierwszą fazą rehabilitacji tuż po pobycie na oddziale intensywnej opieki medycznej. Może dawać ono fizjoterapeutom pojęcie na temat potrzeb takich pacjentów.
Badanie przeprowadzono w jednym ośrodku rehabilitacyjnym w Holandii; objęło ono 60 osób przyjętych do ośrodka podczas sześciu tygodni kwietnia i maja zeszłego roku, czyli w początkach pandemii. Wszyscy uczestnicy mieli ukończone 18 lat i przed zachorowaniem na COVID-19 funkcjonowali samodzielnie, bez ograniczeń w poruszaniu się.
Cechą charakterystyczną ozdrowieńców po infekcji SARS-CoV-2 są problemy z odpowiednim natlenieniem organizmu. Przy przyjęciu do ośrodka jedna trzecia pacjentów nadal wymagała donosowej terapii tlenowej z powodu niskiej saturacji spoczynkowej (poniżej 93%), a u 38,3% pacjentów wysiłek wywoływał hipoksję (saturacja poniżej 90%).
Jak sugerują inne badania, COVID-19 upośledza dyfuzję gazów i tolerancję wysiłku na 6–12 miesięcy po wypisaniu ze szpitala, nawet jeśli spirometria wskazuje dobrą regenerację objętości płuc.
U 72,7% chorych zaobserwowano osłabienie mięśni poniżej poziomu 80% wartości referencyjnych w przynajmniej 8 z 10 głównych grup mięśniowych. To bardzo wysoki odsetek w porównaniu z innymi populacjami pacjentów po pobycie na OIT, gdzie osłabienie mięśni obserwowano u 46–60% chorych.
Z punktu widzenia fizjoterapeutycznego ważne jest, by pamiętać o możliwości wystąpienia hipoksji wysiłkowej u pacjentów pocovidowych. W przypadku hipoksji wysiłkowej i saturacji poniżej poziomu 88–90% lub spadku saturacji podczas wysiłku o 2–5 punktów procentowych wskazana jest terapia tlenowa. Dzięki niej organizm pacjenta łatwiej poradzi sobie ze zwiększonym zapotrzebowaniem metabolicznym i uniknie hipoksji, a dynamiczna hiperinflacja płuc będzie zredukowana. Takie postępowanie zwiększa możliwości ćwiczeń.
Również z tego względu intensywność ćwiczeń powinna być zwiększana stopniowo, z punktem wyjściowym nie wyższym niż 4 w skali Borga. Podczas ćwiczeń należy monitorować saturację.
Połowa pacjentów objętych badaniem wymagała żywienia dojelitowego lub żywienia o dostosowanej konsystencji, w większości przypadków z powodu zaburzeń połykania, w pozostałych przypadkach – w wyniku ciężkiego zmęczenia.
U wielu badanych występowały odleżyny, głównie na twarzy, kości krzyżowej i na piętach. Jedna piąta pacjentów miała przykurcze. U wszystkich zakres ruchu przynajmniej jednego barku był ograniczony, czasem ograniczenia dotyczyły także innych stawów. Jest to typowe dla pacjentów po pobycie na oddziale intensywnej terapii – częściowo z powodu stosowania depolaryzujących środków zwiotczających, koniecznych do intubacji.
Mediana siły przywodzenia barku wyniosła 35% normy. Takie osłabienie i atrofia mięśni barku może osłabiać stabilność tego stawu, co może skutkować nawet przemieszczeniem kości ramiennej oraz dysfunkcją barku.
Innym stawem, który może ucierpieć podczas intensywnej terapii, jest staw kolanowy. U pacjentów obserwuje się najczęściej ograniczenie wyprostu tego stawu. Badania USG osób przebywających na OIT wykazały, że najbardziej narażonym na utratę siły jest mięsień obszerny pośredni, a w nieco mniejszym stopniu – mięsień prosty uda.
By zapobiec takim problemom, należałoby wdrożyć rehabilitację stawu barkowego i stawu kolanowego jak najwcześniej, nawet od początku pobytu na oddziale intensywnej terapii. Takie postępowanie zmniejszyłoby występowanie osłabienia nabytego w wyniku leczenia na takim oddziale i poprawiłoby funkcjonowanie fizyczne pacjentów.
U 16,6% pacjentów występowała neuropatia czuciowa o różnym umiejscowieniu. Ponadto u 13,3% występował bezwład stopy, w siedmiu przypadkach jednostronny, a w jednym – obustronny. U pięciu z tych pacjentów bezwładowi towarzyszyła zmniejszona wrażliwość.
Prawie 40% chorych zgłaszało lęk – w większości przypadków przed nawrotem covid-19, zarażeniem innych osób, warunkami izolacji lub funkcjonowaniem w przyszłości. Ogólnie u pacjentów po OIT kilka tygodni lub miesięcy po wypisie mogą pojawiać się problemy natury psychicznej lub kognitywnej, zwłaszcza u tych, którzy bezpośrednio po intensywnej terapii mieli objawy lękowe lub depresyjne. Zaburzenia tego typu mogą negatywnie wpływać na proces rehabilitacji.
U pacjentów przyjmowanych do ośrodka zaobserwowano spadek masy ciała o 10 kg (mediana) podczas pobytu na OIT. Żywienie jest bardzo ważnym elementem rekonwalescencji takich ozdrowieńców, zwłaszcza że deficyty żywieniowe obserwowane po wypisie z oddziału intensywnej terapii są większe niż podczas pobytu na nim.
Do niedożywienia przyczyniają się bowiem takie czynniki jak osłabienie, zaburzenia lękowe, zaburzenia nastroju, utrzymująca się utrata smaku lub węchu2. Dużą część tych niekorzystnych następstw można łagodzić za pomocą rehabilitacji.
Profilaktyka powikłań po COVID-19
Pierwszym etapem wpływania na stan pacjenta jest, oczywiście, niedopuszczenie do pojawienia się komplikacji. Wydaje się, że jeden ze sposobów osiągnięcia tego celu oferuje ozonoterapia jako pozastandardowa uzupełniająca forma leczenia COVID-19.
Jak czytamy w artykule przeglądowym autorstwa zespołu pod kierownictwem Mortezy Izadiego, terapię tę zaleca się w celu przeciwdziałania destrukcyjnemu wpływowi ciężkiej postaci infekcji na tkanki płuc, zwłaszcza jeśli zastosuje się ją we wczesnym stadium choroby.
Może to zapobiec progresji do zespołu ostrej niewydolności oddechowej, a także pojawieniu się takich powikłań jak zatorowość płucna (przy włączeniu tej formy leczenia obserwuje się spadek markerów zakrzepowych) czy ostry zespół wieńcowy (spadek D-dimerów podczas terapii).
Korzystne działanie ozonoterapii przy infekcji wirusem SARS-CoV-2 oparte jest głównie na właściwościach antywirusowych, antyoksydacyjnych i immunostymulujących ozonu. Ta metoda leczenia może zatem wpływać na odpowiedź immunologiczną pacjenta, ograniczać stres oksydacyjny na poziomie komórkowym, wywołany przez covidowe zapalenie płuc, oraz nie dopuścić do wytworzenia się burzy cytokinowej, do której dochodzi przy ciężkim przebiegu choroby3.
W Indiach przeprowadzono badanie kliniczne pierwszej fazy nad ozonoterapią u pacjentów z COVID-19 o łagodnym lub umiarkowanym przebiegu choroby. 60 pacjentów podzielono na dwie grupy.
Pierwsza otrzymywała standardowe leczenie oraz ozonoterapię w postaci rektalnej insuflacji (doodbytnicze podawanie ozonu w postaci gazu) i małej autohemoterapii (podawanie domięśniowe naozonowanej krwi pacjenta). Druga grupa była leczona standardowo i stanowiła grupę kontrolną.
W grupie z ozonoterapią zaobserwowano klinicznie znaczącą poprawę wszystkich mierzonych parametrów (m.in. saturacji, objawów klinicznych, RT-PCR, markerów stanu zapalnego i profilu metabolicznego), choć statystycznie znacząca była jedynie poprawa wartości RT-PCR, zmiany objawów klinicznych i konieczności intensywnej terapii. W grupie tej nie pojawiły się efekty uboczne, podczas gdy w grupie kontrolnej doszło do zgonu dwóch osób.
Autorzy konkludują, że ozonoterapia dodana do standardowego leczenia może poprawić stan kliniczny i szybko zmniejszyć obciążenie wirusem RT-PCR – działa więc lepiej niż samo leczenie standardowe.
Zastosowanie ozonoterapii ułatwia wczesną rekonwalescencję, zmniejsza potrzebę bardziej zaawansowanych form leczenia oraz redukuje śmiertelność4. Jak widać, stosowana w umiejętny sposób i jako uzupełnienie terapii standardowej ozonoterapia może zapobiegać ciężkim powikłaniom po COVID-19.
Brak na razie badań nad wpływem ozonoterapii na rehabilitację ozdrowieńców. Z danych dotyczących astmy czy przewlekłej obturacyjnej choroby płuc wynika, że ta forma leczenia poprawia stan pacjentów z problemami pulmonologicznymi. Czy pomoże osobom ze zwłóknieniami pocovidowymi – pokażą przyszłe ustalenia naukowców.
Rehabilitacja układu oddechowego u pacjentów covidowych
COVID-19 atakuje przede wszystkim układ oddechowy, zwłaszcza płuca. Choroba ta może prowadzić do zwłóknienia tego organu, co wywołuje niewydolność oddechową. Dlatego też ważnym elementem dochodzenia do zdrowia pacjentów po ciężkim przebiegu tej infekcji jest rehabilitacja oddechowa.
Według przeglądu praktyki klinicznej autorstwa Siddiqua i wsp. podczas pandemii z 2020 roku pacjentom z covidowym zapaleniem płuc i produktywnym kaszlem korzyść przynosić może oddychanie przeponą, oddychanie przez "zasznurowane" usta oraz trening oddychania oporowego.
Natomiast u pacjentów z ciężkim przebiegiem COVID-19 (wentylacja mechaniczna) i ozdrowieńców należy rozważyć terapię tlenową, wczesną mobilizację, oczyszczanie dróg oddechowych, ćwiczenia aerobowe, stopniowane (progresywne) ćwiczenia oporowe mięśni kończyn oraz interwencje dietetyczne i psychologiczne.
Podczas fizjoterapii wymagana jest bieżąca ocena parametrów życiowych oraz objawów wywołanych ćwiczeniami. Warunkiem uczestnictwa w rehabilitacji jest ogólny dobry stan pacjenta, czyli między innymi: brak gorączki, duszności, przyspieszonego oddechu, saturacja powyżej 90%, FiO2 < 0,6, częstotliwość oddechów poniżej 40 na minutę, ciśnienie skurczowe w przedziale między 90 a 180 mmHg, średnie ciśnienie tętnicze w przedziale powyżej 65 i poniżej 110 mmHg, tętno wyższe od 40 i niższe od 120 uderzeń na minutę, brak arytmii, zawału mięśnia sercowego, zakrzepicy żył głębokich i zatorowości płucnej.
Szczegółowy program ćwiczeń każdorazowo powinien być indywidualnie dopasowany do potrzeb i stanu pacjenta5 .
Do podobnych wniosków dochodzą autorzy innego przeglądu, również z 2020 roku. Zespół naukowców pod kierownictwem Andrei Demeco pisze, że rehabilitacja oddechowa musi być zindywidualizowana, zwłaszcza w przypadku pacjentów z chorobami współistniejącymi, w zaawansowanym wieku, z licznymi schorzeniami, otyłością i powikłaniami, oraz że pacjentów należy monitorować podczas rehabilitacji.
Celem rehabilitacji oddechowej u pacjentów hospitalizowanych jest zmniejszenie objawów duszności, złagodzenie lęku i depresji, redukcja powikłań, zapobieganie dysfunkcjom lub ich łagodzenie, zmniejszenie niepełnosprawności, zachowanie jak najlepszego funkcjonowania oraz poprawa jakości życia.
Autorzy tego przeglądu zauważają jednocześnie, że z dostępnej literatury wyłaniają się dwa sposoby myślenia. Pierwszy wynika z ogólnych, wcześniej przyjętych zasad i zaleca wczesną rehabilitację oddechową, mobilizację oraz wsparcie psychologiczne począwszy od ostrej fazy choroby.
Drugi natomiast, oparty głównie na doświadczeniach lekarzy chińskich i włoskich (czyli z krajów, które najwcześniej zostały mocno dotknięte pandemią i przeszły w związku z tym poważny kryzys w służbie zdrowia), nie zaleca wczesnej rehabilitacji oddechowej u pacjentów w okresie poważnego zaostrzenia choroby, gdy możliwe jest postępujące pogarszanie się ich stanu.
Według tego podejścia decyzję o rozpoczęciu rehabilitacji należy podejmować po wykluczeniu przeciwwskazań, a w trakcie rehabilitacji – podejmować środki zapobiegające rozprzestrzenianiu się infekcji.
Wskazane jest podejmowanie rehabilitacji oddechowej przez pacjenta dopiero po uzyskaniu negatywnego testu na COVID-19. Wcześniej pacjent powinien być izolowany – można go wspomóc, przekazując mu broszury informacyjne, filmy instruktażowe oraz konsultując się z nim na odległość6.
Należy pamiętać, że wpływ na tę linię rozumowania miały przytłaczające problemy wywołane przez pandemię w Chinach i we Włoszech, m.in. z licznymi zachorowaniami personelu medycznego i brakiem środków ochrony osobistej, i że powstała ona w czasie przed pojawieniem się szczepionek na COVID-19.
W obecnych warunkach zaszczepieni fizjoterapeuci, wyposażeni w środki ochrony osobistej, są narażeni na zdecydowanie mniejsze ryzyko zakażenia i ciężkiego przebiegu infekcji.
Rehabilitacja zdalna dla pacjentów po infekcji COVID-19
Problem zarażania się personelu medycznego można wyeliminować dzięki rehabilitacji zdalnej. Ta forma kontaktu z pacjentem rozwinęła się znacznie podczas pandemii, wymuszona warunkami.
Jak piszą Christopher Tack i wsp.: "Mimo stosunkowo wczesnego etapu rozwoju pracy zdalnej w fizjoterapii, coraz więcej dowodów przemawia za jej włączeniem do praktyki klinicznej jako narzędzia zarówno badania, jak i rehabilitacji"7.
Fizjoterapia zdalna pod pewnymi względami może nawet okazać się lepsza od pracy w bezpośrednim kontakcie twarzą w twarz!
Jeśli chodzi o badanie pacjenta, dane naukowe wskazują, że badanie zdalne w większości obszarów zaburzeń mięśniowo-szkieletowych jest wysoce wiarygodne. Wykazywana jest duża zgodność między oceną zdalną i oceną przeprowadzoną osobiście w klinice fizjoterapeutycznej – dotyczy to zarówno diagnozy, jak i decyzji terapeutycznych. Podobnie dobre wyniki osiągane są w zdalnym leczeniu.
Na przykład według zgłoszeń pacjentów z przewlekłym bólem kolana, są oni zadowoleni z relacji pacjent – terapeuta, korzystania z zastosowanej technologii oraz ćwiczeń zalecanych w trybie zdalnym.
Również – co ma duże znaczenie u pacjentów pocovidowych – u osób przechodzących zdalną rehabilitację oddechową oraz rehabilitację kardiologiczną obserwowano wysoki poziom satysfakcji pacjenta, stosowanie się do zaleceń i znaczącą poprawę stanu zdrowia.
Przy standardowej formie rehabilitacji pacjenci bardzo często nie trzymają się zaleceń, zwłaszcza jeśli zalecono im ćwiczenia w domu. Natomiast rosnąca liczba cyfrowych narzędzi pracy zdalnej pozwala na nadzorowanie wykonywanych przez pacjentów zadań, co zwiększa ich pewność siebie i poprawia stopień stosowania się do zaleceń.
Narzędzia takie mogą ułatwić pacjentom zrozumienie, jak mają wyglądać wykonywane przez nich ćwiczenia, ponieważ mogą zawierać odpowiednie zdjęcia lub nagrania wideo. Mogą również podawać informacje edukujące pacjentów.
Ważną funkcją takich narzędzi jest wysyłanie pacjentowi przypomnień o konieczności wykonania ćwiczeń oraz możliwość sprawdzania przez fizjoterapeutę, czy pacjent rzeczywiście je wykonał. Sprzyja to stosowaniu się pacjentów do programów ćwiczeń i poprawia wyniki, a jednocześnie wzmacnia podmiotowość ćwiczących.
Fizjoterapia zdalna, wymuszona pandemią, będzie mogła oczywiście być stosowana również po jej ustaniu i może być wartościowym sposobem pracy, przynoszącym znakomite wyniki.
Bardzo ważne jest jednak, aby zasadność jej stosowania była każdorazowo oceniana pod kątem trzech parametrów: bezpieczeństwa pacjenta, satysfakcji pacjenta i fizjoterapeuty oraz klinicznej wartości i efektywności7.
Skuteczność fizjoterapii pocovidowej
W tym roku opublikowano systematyczny przegląd badań nad wpływem rehabilitacji na proces rekonwalescencji po ciężkim przebiegu COVID-19 autorstwa Victorii A. Goodwin i wsp. Oto jego najważniejsze ustalenia.
Skuteczność ćwiczeń dla pacjentów covidowych
Program ćwiczeń na oddziale intensywnej terapii (po 90 minut pięć razy w tygodniu) poprawił tylko jeden parametr (w porównaniu z 30 minutami ćwiczeń dziennie), a mianowicie samodzielność funkcjonalną, mierzoną trzy miesiące po wypisie.
Jeśli chodzi o zwiększenie samodzielności, lepiej niż codzienna mobilizacja poprawiał ją program ćwiczeń progresywnych na OIT w wymiarze 40 minut dziennie przez pięć dni w tygodniu.
Uczestnictwo w programach ćwiczeń w warunkach ambulatoryjnych dawało ozdrowieńcom poczucie nadziei na poprawę zdrowia fizycznego i psychicznego, choć zaburzenia fizyczne i psychiczne utrudniały pełne zaangażowanie się w takie ćwiczenia. Programy ćwiczeń dostosowane do potrzeb konkretnych uczestników dawały im pewność siebie i motywację.
Ćwiczenia i trening mobilności po COVID-19
Programy ćwiczeń i treningi mobilności przeprowadzane na oddziałach intensywnej terapii przynosiły redukcję słabości mięśni (ocenianą według Medical Research Council Sum Score) oraz zwiększały prawdopodobieństwo samodzielnego chodzenia w momencie wypisu ze szpitala.
W jednym badaniu oceniono program rehabilitacji domowej przeprowadzony w grupie pacjentów z chorobami kardiologicznymi lub neurologicznymi po ostrej niewydolności oddechowej.
U pacjentów z problemami kardiologiczno-oddechowymi program ten przyniósł poprawę niektórych parametrów oddechowych (choć bez korzyści odnośnie do wykonywania codziennych czynności, siły mięśni czy jakości życia).
Warto zauważyć, że wśród najważniejszych czynników sprzyjających rekonwalescencji pacjenci wymieniali m.in. motywację i własne przekonania na temat aktywności fizycznej. W skutecznej rehabilitacji istotną rolę odgrywają więc aspekty psychologiczne.
Wczesna mobilizacja pacjentów covidowych
Badania wskazują, że wczesna mobilizacja prowadzona na oddziale intensywnej terapii, obejmująca trening gibkości, siły i mobilności, zmniejsza występowanie osłabienia nabytego podczas intensywnej terapii. Nie stwierdza się natomiast korzyści odnośnie do siły mięśni przy wypisie z OIT.
Według metaanalizy przeprowadzonej przez Dinga i wsp. najlepszym czasem na rozpoczęcie wczesnej mobilizacji jest pierwsze 72–96 godzin wentylacji mechanicznej – takie postępowanie zmniejsza osłabienie nabyte podczas pobytu na oddziale intensywnej terapii8.
Najpowszechniejszą korzyścią płynącą z wczesnej mobilizacji była poprawa sprawności, czyli przede wszystkim zdolności chodzenia. Należy przy tym zauważyć, że myśl o poruszaniu się poza łóżkiem budziła w pacjentach odczucia lęku i obawy o bezpieczeństwo, podczas gdy pacjenci, którym zalecono wykonywanie ćwiczeń na rotorze dla osób leżących, zgłaszali pozytywne odczucia związane z powrotem do zdrowia, poczuciem kontroli i normalizacji.
Neuromięśniowa elektrostymulacja u pacjentów po pobycie na OIT
Wczesne przeglądy systematyczne wskazywały na możliwe korzyści z neuromięśniowej elektrostymulacji na oddziale intensywnej terapii w zakresie zmniejszania słabości mięśni, jednak późniejsza metaanaliza nie dała jednoznacznych wyników odnośnie do wpływu tego rodzaju terapii na parametry niepełnosprawności czy efekty uboczne.
Natomiast jeśli chodzi o stosowanie elektrostymulacji neuromięśniowej po pobycie na OIT (ale nadal w szpitalu), małe badanie kliniczne z udziałem starszych pacjentów wykazało poprawę siły mięśni w grupie objętej takim leczeniem.
Interwencje złożone u pacjentów pocovidowych
Według dziewięciu badań klinicznych wczesna mobilizacja i/lub elektrostymulacja neuromięśniowa na oddziale intensywnej terapii zmniejsza prawdopodobieństwo wystąpienia osłabienia nabytego podczas pobytu na takim oddziale.
Jedno małe badanie kliniczne nie stwierdziło różnic między trzema formami rehabilitacji: elektrostymulacją neuromięśniową, elektrostymulacją neuromięśniową w połączeniu z treningiem siłowym i samym treningiem siłowym.
W badaniu klinicznym z udziałem pacjentów przeniesionych z OIT na oddział ogólny nie stwierdzono różnicy w wynikach między grupą objętą interwencją a grupą kontrolną. Mimo to okazało się, że interwencja przyniosła korzyści – opieka nad pacjentami, którzy przeszli rehabilitację, generowała później mniejsze koszty dla szpitala.
Autorzy przeglądu badań nad złożonymi programami rehabilitacyjnymi, prowadzonymi w różnych stadiach po zachorowaniu, doszli do wniosku, że programy obejmujące ćwiczenia i mobilizację, przeprowadzane podczas pobytu na OIT, poprawiają siłę mięśni i są bezpieczne, ale jeśli chodzi o interwencje podejmowane wobec pacjentów wypisanych z oddziału intensywnej terapii, dane nie są rozstrzygające.
Musimy pamiętać o tym, że z jednej strony dla pacjentów na OIT, którzy dotąd skupiali się tylko na tym, by przeżyć, rehabilitacja nie stoi wysoko w hierarchii priorytetów, ale z drugiej strony fizjoterapeuta może pomóc takim osobom – które często utraciły poczucie sensu i tożsamości – odzyskać motywację i wiarę w przyszłość.
Autorzy przeglądu podsumowują, że dzięki progresywnym ćwiczeniom, wczesnej mobilizacji i programom złożonym osoby po pobycie na oddziale intensywnej terapii z powodu ciężkiej choroby układu oddechowego mogą cieszyć się większą samodzielnością i lepszą zdolnością chodzenia.
Uczestnicy badań cenili w nich zindywidualizowane podejście do pacjenta oraz to, że rehabilitacja daje im nadzieję na powrót do zdrowia. Te ustalenia mogą się odnosić również do osób po ciężkim przebiegu COVID-19. Konieczne są obszerniejsze badania dobrej jakości, zwłaszcza nad długoterminowymi programami rehabilitacji pocovidowej9 .
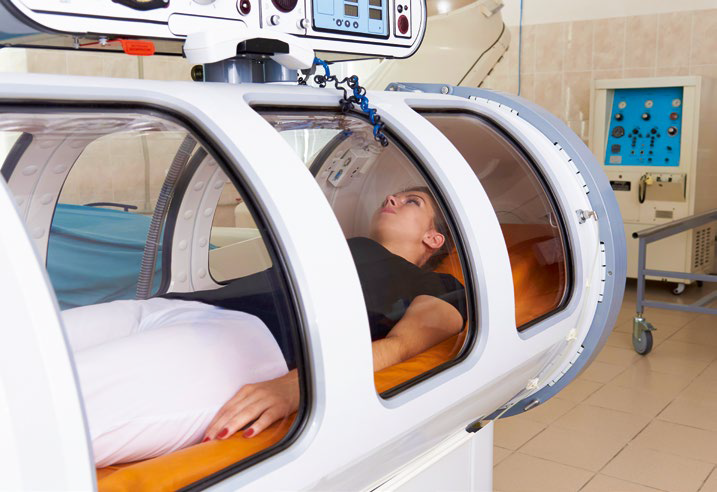
Tlenoterapia hiperbaryczna u pacjentów z COVID-19
Tlenoterapia hiperbaryczna polega na wdychaniu 100% tlenu pod ciśnieniem większym niż ciśnienie atmosferyczne, dzięki czemu do tkanek organizmu dociera większa ilość tego pierwiastka. Badania kliniczne nad stosowaniem tlenoterapii hiperbarycznej u pacjentów pocovidowych wprawdzie rozpoczęto, ale musimy jeszcze poczekać na ich wyniki.
Natomiast według informacji międzynarodowego Towarzystwa Medycyny Podwodnej i Hiperbarycznej terapia tlenem o podwyższonym ciśnieniu wydaje się obiecująca i może przynosić korzyści pacjentom z infekcją wywołaną przez wirusa Sars-Cov-2. Wiadomo bowiem, że tlen hiperbaryczny skutecznie natlenia pacjentów z ciężką hipoksją (np. po zatruciu tlenkiem węgla).
U pacjentów covidowych występuje często nasilona odpowiedź zapalna oraz wzmożona krzepliwość krwi – tlenoterapia hiperbaryczna łagodzi również te problemy zdrowotne, a według jednej z publikacji może również regulować stan zapalny poprzez zwiększanie aktywności mezenchymalnych komórek macierzystych. Ten sposób leczenia prawdopodobnie będzie skutecznie zmniejszać "dług tlenowy", wywołany długim czasem niedotlenienia tkanek10.
Efektywność i bezpieczeństwo tlenoterapii hiperbarycznej może potwierdzać niewielkie badanie kliniczne przeprowadzone na 20 pacjentach covidowych, leczonych w szpitalu wiosną 2020 roku.
Pacjentów tych poddawano 90-minutowym sesjom w komorze hiperbarycznej. Dwoje spośród tych pacjentów (10%) mimo terapii wymagało intubacji, a następnie zmarło. Stan pozostałych 18 poprawił się i zostali oni wypisani ze szpitala. Wyniki te porównano z 60-osobową grupą kontrolną, w której intubowano 30% pacjentów, 22% zmarło, a 5% nadal wymagało hospitalizacji11.
Podobnie obiecujące efekty osiągnięto u pięciu pacjentów z ciężką infekcją COVID-19 w badaniu chińskim z 2020 roku, którego autorzy doszli do wniosku, że tlenoterapia hiperbaryczna dostatecznie natlenia tkanki, korzystnie wpływa na przywrócenie funkcji układu odpornościowego i układu krążenia oraz obniża poziom stresu12.
Wibroterapia po COVID-19
Wibroterapia medyczna to nieinwazyjna fizykoterapia, oddziałująca na organizm wielopoziomowo i kompleksowo. Wibroterapię można z dobrym skutkiem stosować już w fazie ostrej choroby.
Sancho i in. opisali w 2020 roku przypadki chorych na COVID-19, wymagających wentylacji mechanicznej: pacjentów ułożono w pozycji na brzuchu, a następnie zastosowano wibroterapię przy pomocy autonomicznego pasa wibracyjnego, założonego na plecy i dolną część tułowia. U każdego pacjenta przeprowadzono trzy 15-minutowe sesje wibroterapii, z godzinnymi przerwami między sesjami.
Okazało się, że wibroterapia połączona z pozycją na brzuchu znacząco poprawia oksygenację pacjentów, bardziej niż sama pozycja na brzuchu: wyjściowa oksygenacja (PaO2/FiO2) wynosiła średnio 114,86, po ułożeniu pacjentów na brzuchu – 144,73, a po zastosowaniu wibroterapii – 162,66.
Autorzy badania piszą, że "ułatwienie mobilizacji i ewakuacji wydzieliny za pomocą systemu mechanicznego może zmniejszyć niedodmę płucną i ułatwić wentylację pęcherzyków poprzez zapobieganie tworzenia się zatorów śluzowych blokujących oskrzeliki oraz poprzez poprawę wskaźnika oksygenacji"19.
W niemieckich zaleceniach dotyczących rehabilitacji pneumologicznej u pacjentów z COVID-19 czytamy, że wibroterapia poprawia wydolność mięśniową u pacjentów z osłabieniem mięśni. Zalecenia te obejmują również zastrzeżenie, że zakrzepica żył głębokich jest przeciwwskazaniem do treningu wibracyjnego, decyzję o wdrożeniu wibroterapii u pacjentów w fazie ostrej choroby powinien więc podejmować lekarz20.
Ta wspomagająca forma leczenia może być bardzo pomocna również u ozdrowieńców po długim okresie chorowania na COVID-19. W przeglądzie narracyjnym z 2021 roku czytamy, że trening wibracyjny całego ciała może być użyteczny i skuteczny w rehabilitacji osób z zespołem pocovidowym, jako że metoda ta zmniejsza zmęczenie i słabość mięśni, łagodzi ból i objawy neurologiczne, poprawia jakość życia i jakość snu, a także korzystnie wpływa na zaburzoną funkcję płuc oraz problemy psychiczne, nie powodując przy tym efektów ubocznych21.
Model prospektywnego nadzoru pacjentow covidowych
Rehabilitacja pocovidowa powinna być dopasowana do indywidualnych potrzeb pacjentów. Jak jednak poznać te potrzeby? Odpowiedzią na to pytanie może być model prospektywnego nadzoru rehabilitacji pocovidowej dla fizjoterapeutów, utworzony przez zespół hiszpańskich naukowców pod kierownictwem Pauli Postigo-Martin.
Model ten składa się z trzech elementów: szybkiej selekcji, badania ogólnego i szczegółowego badania każdego z układów, które mogły ucierpieć w wyniku choroby.
Szybka selekcja pacjentów z COVID-19
Pierwszy element modelu ma na celu szybką identyfikację osób, które ponownie zaraziły się SARS-CoV-2, wykrycie innych ważnych czynników, wymagających szybkiej konsultacji z lekarzem, oraz przypadków nie tak pilnych, ale związanych z ryzykiem utrudnień w procesie rekonwalescencji lub szybszego przejścia pewnego problemu w fazę przewlekłą.
Szybka selekcja ma formę wywiadu, który można przeprowadzić przez telefon lub internet.
Pytania z wywiadu z pacjentem pocovidowym dotyczą m.in.
- istnienia objawów COVID-19 w momencie przeprowadzania wywiadu,
- dotychczasowych sposobów leczenia tej infekcji (np.: czy był/była pan/pani leczony/ a farmakologicznie?, czy wymagał/wymagała pan/ pani wentylacji mechanicznej?),
- istnienia chorób współistniejących,
- odczuwania zmęczenia/braku siły,
- utraty pracy oraz izolacji społecznej.
Badanie ogólne pacjentów covidowych
Ten etap ma na celu wykrycie ewentualnych objawów poważnych problemów zdrowotnych, pojawiających się lub pogłębiających się w wyniku infekcji COVID-19. Takie problemy mogą być częste, ponieważ wirus Sars-Cov-2 zwykle wywołuje cięższy przebieg choroby u osób o siedzącym trybie życia i obniżonej aktywności fizycznej, z nadwagą, nadciśnieniem, chorobą sercowo-naczyniową lub cukrzycą.
Wyniki tego etapu mogą wskazać na potrzebę bardziej szczegółowej oceny i pomóc w podejmowaniu decyzji o postępowaniu fizjoterapeutycznym w konkretnym przypadku.
Badanie obejmuje pomiar parametrów życiowych, osłuchanie, sprawdzenie, czy pacjent nie ma duszności, ocenę składu masy ciała, ustalenie poziomu aktywności fizycznej oraz jakości życia pacjenta.
Niepokojące wyniki badania ogólnego chorych z COVID-19 to m.in.:
- ciśnienie krwi poniżej 60/90 lub powyżej 140/90 mmHg,
- temperatura ciała powyżej 37,2ºC,
- tętno powyżej 100 uderzeń na minutę,
- częstotliwość oddechu poniżej 12 lub powyżej 20 oddechów na minutę,
- saturacja poniżej 95%,
- bezdech w stopniu 2 lub wyższym w skali mMRC,
- obwód talii u kobiet równy lub wyższy niż 80 cm (przy normalnej wadze) lub 90 cm (przy nadwadze), a u mężczyzn 90 cm (przy normalnej wadze) lub 100 cm (przy nadwadze),
- aktywność fizyczna (IPAQ) poniżej 300 minut umiarkowanego wysiłku fizycznego lub spędzanie więcej niż 8 godzin dziennie w trybie siedzącym,
- jakość życia na poziomie 40 punktów (lub mniej) według kwestionariusza SF-36.
Badania szczegółowe pacjentów z COVID-19
Badania szczegółowe dotyczą układu krążeniowo-oddechowego, układu neuromięśniowego oraz zdrowia psychicznego.
Badanie spiroenergometryczne oraz test 6-minutowego marszu sprawdzają wydolność układu krążeniowo-oddechowego, spirometria wymuszona i prosta bada funkcję płuc, a wartości maksymalnego ciśnienia wdechowego i maksymalnego ciśnienia wydechowego obrazują siłę mięśni oddechowych.
Obniżona wydolność tego układu (np. gdy odległość przebyta w 6-minutowym marszu jest krótsza niż 350 m, a tempo chodu jest niższe niż 1 m/s lub szczytowy pobór tlenu w badaniu spiroenergometrycznym nie przekracza 15 ml/kg/min) wskazuje na konieczność stosowania umiarkowanych ćwiczeń kardiooddechowych (z 50–70% rezerwą tętna) przy kontrolowaniu saturacji i skali Borga.
Przy utracie siły mięśni oddechowych zalecany jest trening tych mięśni, a przy niskich wynikach spirometrii (VC < 80%, FVC i FEV1 < 80%, FEV1/ FVC < 0,7) niezbędna jest rehabilitacja płuc.
Jeśli chodzi o układ neuromięśniowy, sprawdzana jest siła mięśni – za pomocą ręcznego dynamometru. Wartości poniżej 11 kg u mężczyzn i 7 kg u kobiet oznaczają niedowład nabyty podczas pobytu na oddziale intensywnej terapii, a wartości poniżej 25,8 kg (mężczyźni) i 17,4 kg (kobiety) świadczą o dysfunkcji.
Wydolność funkcjonalną tego układu bada również test "wstań i idź" oraz bateria krótkich testów sprawności fizycznej (SPPB). Na nieprawidłowości wskazują wyniki powyżej 20 sekund ("wstań i idź") oraz poniżej 10 punktów (SPPB).
Mobilność stawów sprawdzają pomiary goniometryczne, a równowagę – skala równowagi Berga (tutaj na problemy wskazuje wynik poniżej 49 punktów). W przypadku wykrycia którejś z wyżej wymienionych nieprawidłowości zalecane jest wdrożenie multimodalnego programu ćwiczeń.
Natomiast wynik co najmniej 12 punktów w skali LANSS (Leeds Assessment of Neuropathic Symptoms and Signs) może oznaczać polineuropatię, neuralgię lub ból neuropatyczny, podobnie jak wynik 4–6 (umiarkowane nasilenie) lub co najmniej 7 (duże nasilenie) w skali wzrokowo-analogowej.
Narzędziami terapeutycznymi stosowanymi przy tego typu diagnozie są: elektroterapia, ćwiczenia terapeutyczne, terapia przy zastosowaniu rzeczywistości wirtualnej oraz stopniowane obrazy motoryczne (GMI).
Problemy zdrowia psychicznego, takie jak zaburzenia lękowe, zaburzenia nastroju, zespół stresu pourazowego czy zaburzenia funkcji poznawczych możemy wstępnie diagnozować za pomocą Szpitalnej Skali Niepokoju i Depresji (HADS – o zaburzeniach świadczy wynik co najmniej 8 punktów), Zrewidowanej Skali Wpływu Zdarzeń (IES-R – progowa wartość to 1,6 punktu) oraz Montrealskiej Skali Funkcji Poznawczych (MoCA – wartość powyżej 18 punktów świadczy o zaburzeniach). W przypadku wykrycia problemów ze zdrowiem psychicznym pacjenta należy oczywiście skierować do odpowiedniego specjalisty.
W fizjoterapii natomiast musimy pamiętać, że zaburzenia tego rodzaju, zwłaszcza w połączeniu z zaburzeniami neuropatycznymi, mogą przyczyniać się do pojawienia się sensytyzacji ośrodkowej (bólu przewlekłego). Ten problem zdrowotny diagnozuje się, jeśli wynik Indeksu Centralnej Sensytyzacji przekroczy 40 (umiarkowana sensytyzacja) lub 50 (ciężka sensytyzacja).
Do metod leczenia sensytyzacji ośrodkowej należą:
- techniki terapii manualnej (neuromobilizacja, mobilizacje dużej prędkości, mobilizacje niskiej prędkości),
- multimodalne ćwiczenia terapeutyczne,
- edukowanie pacjenta w zakresie neurobiologii,
- wyobrażanie ruchowe,
- terapia ukierunkowana na poznanie.
Badania z wyżej opisanego modelu prospektywnego nadzoru zaleca się wykonywać co trzy miesiące przez pierwszy rok po zachorowaniu, a następnie raz do roku13 .
Suplementy diety dla ozdrowieńców
W 2019 roku opublikowano systematyczny przegląd badań na temat terapii dietą u pacjentów poddawanych rehabilitacji podczas ostrej i ciężkiej fazy choroby lub po niej. Według autorów połączenie fizjoterapii z suplementacją może poprawiać masę mięśniową i wykonywanie codziennych czynności. Takie postępowanie może więc zapobiegać sarkopenii, która często dotyka pacjentów po pobycie na oddziale intensywnej terapii.
Ważnym elementem dostępnych badań był fakt, że objęci nimi pacjenci powrócili już do żywienia doustnego – dane naukowe wskazują, że wczesny powrót do takiego żywienia wpływa pozytywnie na poprawę funkcjonowania i leczenie choroby14.
Ważnym badaniem ujętym w tym przeglądzie było randomizowane badanie kontrolne z 2015 roku, w którym uczestniczyło 200 pacjentów w wieku powyżej 78 lat, przebywających na oddziale chorób wewnętrznych.
Grupa objęta interwencją (100 osób) otrzymywała, oprócz standardowego żywienia szpitalnego, suplementy diety dostarczające 600 kcal i 20 g białka dziennie oraz uczestniczyła w intensywnym programie rehabilitacyjnym.
W grupie kontrolnej trzy miesiące po wypisie ze szpitala zaobserwowano utratę masy mięśniowej i zmniejszenie samodzielności. Tych niekorzystnych efektów hospitalizacji udało się uniknąć w grupie objętej suplementacją i ćwiczeniami15 .
W przeglądzie literatury na temat roli żywienia i suplementów diety w zapobieganiu, leczeniu i rekonwalescencji po zachorowaniu na COVID-19 z 2021 roku czytamy, że interwencje dietetyczne mogą działać immunostymulacyjnie i pomagać w zapobieganiu infekcjom wirusowym, co potwierdzają badania. Czynnikami ryzyka zachorowania są: niedożywienie, nadwaga i otyłość.
Przy infekcjach wirusowych obserwuje się niewydolność układu odpornościowego, któremu towarzyszy niewystarczający poziom witamin (w tym witamin A, B6, B12, C, D, E oraz kwasu foliowego) oraz minerałów (np. cynku, żelaza, selenu, magnezu i miedzi).
Dowody naukowe wskazują, że przyjmowanie owych witamin, minerałów oraz takich substancji jak niezbędne nienasycone kwasy tłuszczowe, kwas linolowy i niezbędne aminokwasy, może poprawić odpowiedź immunologiczną, zwłaszcza w sytuacjach, gdy odporność może być zaburzona w wyniku ich niedoborów – a tak właśnie się dzieje w przypadku infekcji wirusowych.
Spośród wymienionych powyżej substancji przy chorobie covidowej szczególne znaczenie ma witamina D. Po pierwsze, udowodniono, że suplementacja tej witaminy zmniejsza ryzyko grypy.
Po drugie, niedobory tej witaminy stanowią niezależny czynnik ryzyka śmiertelności ogólnej (niezależnie od przyczyny) – co wynika zapewne z faktu, że witamina D odgrywa ważną rolę w funkcjonowaniu wielu układów organizmu (m.in. kostnego, immunologicznego, hormonalnego), a jej obniżony poziom bezpośrednio wiąże się z zachorowaniami na choroby przewlekłe, takie jak cukrzyca typu 2, choroby sercowo- -naczyniowe, nowotwory czy depresja (lub z pogarszaniem się stanu pacjentów cierpiących na te dolegliwości).
Po trzecie, niedobór witaminy D często zwiększa ryzyko infekcji układu oddechowego, a do takich infekcji należy COVID-19. Witamina ta działa tutaj ochronnie, ponieważ zmniejsza wytwarzanie prozapalnych cytokin, które biorą udział w tzw. burzy cytokinowej.
W badaniach obserwacyjnych stwierdzono związek między niedoborem witaminy D a ciężkim przebiegiem choroby covidowej (zwiększone ryzyko konieczności wentylacji mechanicznej oraz śmierci)16 . Ponadto korzystny wpływ tej witaminy na układ mięśniowo-szkieletowy może wspierać rekonwalescencję ozdrowieńców i sprzyjać ich mobilizacji. Dlatego suplementacja witaminy D u takich osób jest niezwykle ważna.
Musimy pamiętać, że w Polsce niedobory tej witaminy są niestety powszechne, zwłaszcza wśród osób starszych, u których praktycznie nie zachodzi już jej synteza w skórze pod wpływem promieniowania słonecznego. Jedynym wyjściem jest tutaj suplementacja przy minimalnej dawce dziennej (u osób dorosłych) na poziomie 2000 IU17.
Innym suplementem wpływającym korzystnie na poziom witaminy D w osoczu jest magnez – tę jego rolę potwierdzają dwa badania kliniczne. Ponadto z niedawnego badania kohortowego wynika, że podawanie łącznie witaminy D, magnezu i witaminy B12 starszym pacjentom cierpiącym na COVID-19 wiązało się ze znaczącą redukcją odsetka pacjentów, których stan się pogorszył i którzy wymagali tlenoterapii lub intensywnej terapii (w porównaniu z pacjentami, którzy nie otrzymywali takiej suplementacji).
Drugim minerałem ważnym w kontekście SARS-CoV-2 jest cynk. Ten pierwiastek odgrywa kluczową rolę w funkcjonowaniu układu odpornościowego i jego niedostateczny poziom zwiększa ryzyko infekcji. Według WHO 1/3 światowej populacji ma niedobory cynku i szacuje się, że niedobory takie odpowiadają za 16% przypadków infekcji dolnych dróg oddechowych.
Wiele badań sugeruje, że korzystny wpływ w leczeniu i zapobieganiu infekcjom wirusowym mają probiotyki, gdyż modulują one układ odpornościowy. Ich znaczenie w chorobie covidowej jest tym większe, że często atakuje ona również układ pokarmowy i wywołuje stan zapalny błony śluzowej oraz biegunkę, a te czynniki zwiększają ilość wytwarzanych mediatorów stanu zapalnego i nasilają reakcję układu immunologicznego, co pogarsza stan pacjentów.
Zdrowe nawyki żywieniowe i odpowiednia do potrzeb suplementacja są konieczne dla powrotu do zdrowia pacjentów po infekcji SARS-CoV-2, tym bardziej że duża część tych osób cierpi również na choroby współistniejące, często o charakterze metabolicznym, w których właściwe żywienie odgrywa bardzo istotną rolę18 .
Może się wydawać, że zalecanie suplementacji należy do obowiązków lekarza, a nie fizjoterapeuty. Musimy jednak pamiętać, że w realnych warunkach wypisani ze szpitala pacjenci pocovidowi nie znajdują się pod opieką konsylium współpracujących ze sobą lekarzy różnych specjalizacji, ale umawiają się, niejednokrotnie z trudem, na wizyty u poszczególnych specjalistów (pulmonologa, kardiologa, neurologa i innych, w zależności od potrzeb), którzy nie mają między sobą kontaktu.
Jeśli zalecenie suplementacji nie znajdzie się – przez przeoczenie – w wypisie ze szpitala, możliwe, że kwestii tej nie poświęci uwagi żaden z lekarzy przyjmujących ambulatoryjnie. W takiej sytuacji fizjoterapeuta – jeśli upewni się, że pacjent przyjmuje niezbędne suplementy lub choćby porozmawia z nim o tym, jakie suplementy mogłyby mu pomóc – może jeszcze bardziej przyczynić się do rekonwalescencji tej osoby.
A w przypadku poważnego niedoboru witaminy D przypomnienie o konieczności suplementacji może nawet uratować pacjentowi życie (dzięki ochronnej roli tej witaminy w zakażeniach SARS-CoV-2).
Podsumowując, COVID-19 stanowi wciąż nowe zagrożenie zdrowotne, niewiele jest więc badań, zwłaszcza klinicznych, nad rehabilitacją pacjentów po przejściu tej choroby. Autorzy przeglądów dostępnych badań podkreślają potrzebę kolejnych, szerzej zakrojonych i lepszej jakości.
Nie ulega jednak wątpliwości, że rehabilitacja oddechowa i ruchowa, w miarę potrzeb połączona z odpowiednim żywieniem i suplementacją oraz ze wsparciem psychologicznym, może poprawić funkcjonowanie pacjentów po ciężkim przebiegu infekcji i przywrócić im nadzieję na powrót do normalnego życia.
- Hosey M.M., Needham D.M. Nat Rev Dis Primers. 2020; 6(60): https://doi.org/10.1038/s41572-020-0201-1
- Wiertz C.M.H. et al., Arch Rehabil Res Clin Transl. 2021 Feb; 3(Suppl 1): 100108
- Izadi M. et al., Int Immunopharmacol. 2021 Mar; 92: 107307
- Shah M. et al., Int Immunopharmacol. 2021 Feb; 91: 107301
- Siddiq M.A.B. et al., Turk J Phys Med Rehabil. 2020 Dec; 66(4): 480-494
- Demeco A. et al., J Int Med Res. 2020 Aug; 48(8): 300060520948382
- Tack C. et al., Physiotherapy. 2021 Mar; 110: A26-A28
- Ding N. et al., PLoS One. 2019; 14(10): e0223151
- Goodwin V.A. et al., Physiotherapy. 2021; 111: 4-22
- Feldmeier J.J. et al., UHM. 2021; 48(1)
- Gorenstein S.A. et al., Undersea Hyperb Med. Third-Quarter 2020; 47(3): 405-413
- Rui-Yong C. et al., Acad. J. Second Mil. Med. Univ. 2020; 6(41): 604-611
- Postigo-Martin P. et al., J Clin Med. 2021; 10: 1691
- Kou K. et al., Journal of UOEH. 2019 Sep; 41(3): 303-315
- Hegerova P. et al., Nutrition. 2015 Jan; 31(1): 166-170
- Radujkovic A. et al., Nutrients. 2020; 12: 2757
- Walicka M. i in., Post Nauk Med. 2019; 32(1): 14-22
- Moscatelli F. et al., Nutrients. 2021; 13: 976
- Sancho P.T. et al., Revista Española de Anastesiología y Reanimación. 2020 Oct; 67(8): 481-482
- Glöckl R. et al., Pneumologie. 2020 Aug; 74(8): 496-504
- Sá-Caputo D.C. et al., Appl Sci. 2021; 11(12): 5733