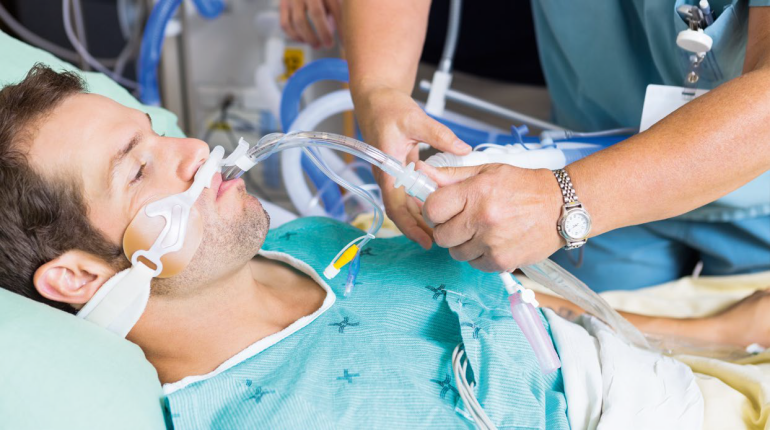
Podczas pierwszej fali pandemii COVID-19 7-8% pacjentów hospitalizowanych z powodu tej choroby trafiało na oddziały intensywnej terapii (OIT)1. Główną przyczyną hospitalizacji była niewydolność oddechowa. Po przedłużonej (> 48 godzin) wentylacji mechanicznej często występuje dysfagia (dysfunkcja połykania). Inwazyjna wentylacja może niekorzystnie wpływać na funkcję krtani i fizjologię połykania2,3 z powodu obrzęku, braku mobilności fałdów głosowych, zmniejszonego czucia i nieużywania mięśni4. Najsilniejszym czynnikiem ryzyka dysfagii po inwazyjnej wentylacji mechanicznej jest czas, podczas którego pacjent pozostaje zaintubowany, a częstość występowania tego powikłania jest różna w poszczególnych badaniach kohortowych i w zależności od definicji dysfagii.
W przeglądzie systematycznym Skoretz i wsp.5 14 badań z udziałem 3520 pacjentów (hospitalizowanych z różnych powodów) po intubacji dotchawicznej stwierdzono częstotliwość dysfagii mieszczącą się w szerokim zakresieod 3% do 62%, przy czym najwyższa częstotliwość dysfagii występowała wśród pacjentów doświadczających najdłużej trwającej intubacji (> 24 godz.). Ponad połowa ujętych tam badań donosiła o częstotliwości dysfagii przekraczającej 20% oraz o powiązaniu między dysfagią a zapaleniem płuc, przedłużoną terapią antymikrobiotyczną, ponowną intubacją, tracheostomią, przedłużającym się pobytem w szpitalu i długością pobytu na OIT oraz ze zwiększoną śmiertelnością krótko- i długoterminową. Brodsky i wsp.6 badali prospektywnie osoby (n = 37) po przebyciu zespołu ostrej niewydolności oddechowej z objawami dysfagii po intubacji w okresie 5 lat po wypisie. Stwierdzili, że mediana czasu do wyzdrowienia wynosiła 3 miesiące, przy czym u 23% osób objawy utrzymywały się dłużej niż 6 miesięcy. Wszystkie ustąpiły przed upływem 5 lat od wypisu.
Stwierdzono, że pozycja na brzuchu zmniejsza śmiertelność wśród pacjentów z umiarkowanym do ciężkiego zespołem ostrej niewydolności oddechowej7, dlatego weszła ona do standardu opieki nad pacjentami z covid-19.
Brak jest obecnie danych pozwalających stwierdzić, czy pozycja ta wpływa ogólnie na funkcję połykania po wentylacji mechanicznej, czy też pacjenci z covid-19 są szczególnie narażeni ze względu na częstą potrzebę wydłużonego pobytu na OIT. Dysfagia jest diagnozowana i leczona generalnie przez specjalistę, często logopedę (specjalistę patologii mowy), ale może to być także przedstawiciel innej specjalizacji (np. foniatra, otolaryngolog, terapeuta zajęciowy, lekarz opieki krytycznej)4. Nierzadko oprócz klinicznego badania pacjenta zalecana jest ocena instrumentalna w postaci albo endoskopowej oceny połykania, albo wideofluoroskopii. Obie te metody są jednak uznawane za procedury generujące aerozol i z tego powodu podlegały ograniczeniom podczas pandemii covid-199. Dysfagię wskazano jako jedno z najważniejszych następstw ciężkich i krytycznych postaci covid-1910. Nasilenie zjawiska krótko- i długoterminowej dysfagii u pacjentów z covid-19 nie jest jednak jeszcze znane. Niniejsze badanie miało trzy cele: określenie częstości występowania i stopnia dysfagii u pacjentów z covid-19 po wentylacji mechanicznej przy użyciu poziomu żywienia doustnego, określenie wskaźnika powrotu do zdrowia oraz zbadanie czynników ryzyka związanych z dysfagią. W niniejszym artykule terminy „dysfagia” i „dysfunkcja połykania” stosowane są wymiennie.
Metody
Uczestnicy
Niniejsze badanie było podłużnym badaniem kohortowym kolejnych pacjentów w wieku co najmniej 18 lat z pozytywnym wynikiem testu RT-PCR w kierunku Sars-Cov-2 przyjętych na jeden z trzech oddziałów