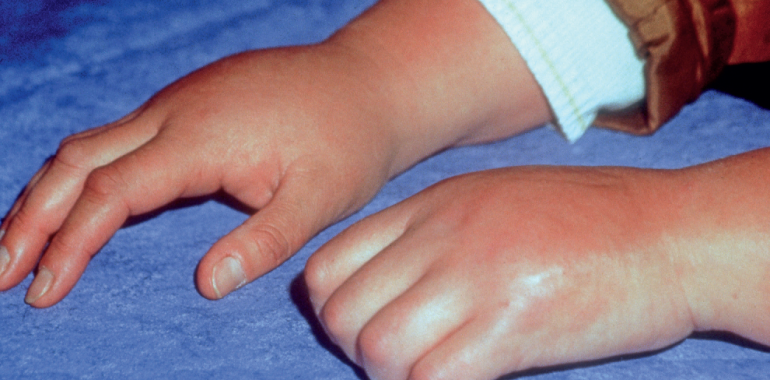
Czym jest CRPS?
Kompleksowy zespół bólu regionalnego (CRPS) typu I znany jest również jako choroba Sudecka, algodystrofia, zespół barku i ręki, kauzalgia albo odruchowa dystrofia współczulna (RSDS). Wzmianki o tym zespole pochodzą już z roku 1766, a następnie – z 1864, kiedy obserwowano go u żołnierzy z ranami postrzałowymi.
Szczególne zainteresowanie zmianami chorobowymi powstającymi u rannych żołnierzy pojawiło się i zostało dokładnie opisane podczas wojny secesyjnej. Od tego czasu choroba ta nazywana jest chorobą Sudecka – na cześć hamburskiego chirurga Paula Sudecka (1866–1945).
CRPS jest jedną z chorób neurologiczno-ortopedyczno-traumatologicznych, do których można zaliczyć również ból neuropatyczny. Choroba ta zwykle kojarzy się z silnymi dolegliwościami bólowymi kończyny, które rozwijają się w wyniku doznanego urazu.
Oprócz głównego objawu, jakim jest ból, CRPS cechuje triada zaburzeń o charakterze autonomicznym (wegetatywnym i troficznym), motorycznym i czuciowym, których komponenty nie muszą występować jednocześnie. Jak dotąd nie istnieje jeden konkretny test pozwalający na postawienie rozpoznania, a jedynie konstelacja różnych objawów pozwala na podanie diagnozy.
Jak zdiagnozować zespół Sudecka?
Według Międzynarodowego Towarzystwa Badania Bólu (IASP), aby postawić rozpoznanie CRPS, muszą być spełnione następujące kryteria:
- stały ból, głównie piekący, nieproporcjonalnie silny do zdarzenia, które go wyzwoliło;
- nadwrażliwość bólowa skóry w odniesieniu do bodźców mechanicznych (przeczulica bólowa, allodynia);
- ból niekoniecznie musi ograniczać się do obszaru zaopatrzenia konkretnego nerwu (CRPS typu 1) lub do uszkodzonego nerwu (CRPS typu 2);
- bólom regionalnym towarzyszą zaburzenia krążenia i wydzielania potu, pojawia się obrzęk;
- rozpoznanie stawiane jest po wykluczeniu innych chorób i zaburzeń, które mogłyby wyjaśnić przyczynę bólu i obserwowanych dysfunkcji; ponieważ obraz kliniczny bardzo się zmienia w trakcie przebiegu choroby, nie uwzględnia się kryteriów pochodzących z anamnezy.
Bruehl i wsp. (1999) opracowali bardziej precyzyjne kryteria włączające, dzięki którym w 80% przypadków można przeprowadzić dokładniejszą diagnostykę różnicową.
Zgodnie z kryteriami wg. Bruehl i wsp. CRPS charakteryzuje się:
- uporczywym bólem, nieproporcjonalnie silnym do zdarzenia, które powoduje jego wystąpienie;
- zgłaszaniem przez pacjentów co najmniej jednego objawu z każdej z czterech wymienionych kategorii, przy czym są to informacje pochodzące z wywiadu, a dany objaw nie musi być obecny podczas badania pacjenta:
- objawy czuciowe – hiperalgezja, allodynia;
- objawy naczynioruchowe: różnica temperatury, zmiany skórne lub asymetryczne przebarwienia skóry;
- objawy związane z płynami ciała: zmiany w wydzielaniu potu (reakcje sudomotoryczne), powstawanie obrzęków;
- objawy motoryczne/troficzne: ograniczenie ruchów stawowych, zaburzenia czynnościowe (głównie związane z zakresem ruchów czynnych i biernych oraz zaburzeniami funkcjonalnymi wynikającymi m.in. z osłabienia, drżenia i dystonii), zmiany troficzne (włosów, paznokci, skóry, stawów i kości).
W czasie badania u pacjenta występuje co najmniej po jednym objawie z dwóch lub większej liczby kategorii wymienionych powyżej. Ponadto:
- objawy są bardziej zaznaczone w obszarach dystalnych i nie ograniczają się do obszaru zaopatrzenia jednego nerwu;
- wykluczono inne diagnozy, które mogłyby wyjaśnić przyczynę bólu i dysfunkcji;
- gdy nie ma oznak klinicznych uszkodzenia nerwu, diagnozuje się CRPS 1, jeżeli zaś można stwierdzić pozostałości uszkodzeń nerwu, diagnozowany jest CRPS 2.