Czym są zaburzenia strukturalno-funkcjonalne obszaru barkowego?
Wśród dorosłych rozpowszechnienie zaburzeń powodujących poszukiwanie pomocy specjalistycznej szacuje się na 4–7% i wzrasta ono wraz z wiekiem (z 3–4% w wieku 40–44 lat do 15–20% w wieku 60–70 lat).
Zaburzenia strukturalno-funkcjonalne mają charakter przewlekły i postępujący z tendencją do częstych nawrotów. Objawiają się one ograniczoną ruchomością stawu barkowego i występującym w większości przypadków klinicznych bardzo wyraźnym zespołem bólowym.
Omawiana patologia będąca przedmiotem zainteresowania i badań wielu specjalistów, w tym neurologów, ortopedów, fizjoterapeutów, terapeutów manualnych, osteopatów i innych specjalistów ze względu na niejasną etiologię i trudności terapeutyczne nazywana jest ogólnie zespołem bolesnego barku czy też, w dokładnym tłumaczeniu z języka łacińskiego, zapaleniem okołostawowym stawu łopatkowo-ramiennego (periarthritis humeroscapularis) lub bez wskazywania na czynnik zapalny periartropatią stawu łopatkowo-ramiennego (periarthropathia humeroscapularis).
Zgodnie z Międzynarodową Statystyczną Klasyfikacją Chorób i Problemów Zdrowotnych (ICD-10) omawiany problem zaliczany jest do chorób układu kostno-mięśniowego i tkanki łącznej (kody lokalizacji: M00-M99), artropatii (M00-M25), chorób zwyrodnieniowych (M15-M19); chorób tkanek miękkich (M60-M79), innych uszkodzeń barku (M75.8).
Pomimo różnorodności metod terapeutycznych proponowanych przez specjalistów wielu dziedzin w niektórych sytuacjach artropatia stawu barkowego jest trudna do leczenia, a nawet dochodzi do pogorszenia stanu pacjenta po przeprowadzonym leczeniu (zgodnie z literaturą sytuacja taka dotyczy do 5% przypadków).
Taką nieskuteczność podejmowanych wysiłków terapeutycznych najprawdopodobniej można wyjaśnić kilkoma istotnymi czynnikami: z jednej strony nie zawsze udaje się dokładnie określić wiodący aspekt etiologiczny oraz łańcuch przyczynowo-skutkowy prowadzący do rozwoju zaburzeń, w związku z czym nie zawsze właściwie są oceniane priorytety oddziaływań terapeutycznych w oparciu o kluczowe elementy charakterystyki biomechanicznej danej formy schorzenia, z drugiej strony nieskuteczność leczenia pacjentów z omawianym zespołem bólowym mogą tłumaczyć niewystarczające kwalifikacje i doświadczenie specjalisty, a tym samym zastosowanie nieodpowiedniej taktyki terapeutycznej.
Nie ulega wątpliwości, że choroby zwyrodnieniowe stawu barkowego i choroby tkanek miękkich okolicy obręczy barkowej mają złożoną etiologię. Już w 1934 roku amerykański chirurg E.A. Codman napisał: "Ból barku jest trudny do zdiagnozowania, trudny do leczenia i trudno jest wyjaśnić, skąd pochodzi patologia".
Historia badań nad omawianym zespołem bólowym zaczyna się od krótkiej wzmianki Jarjavaya (1867) na temat zmian w obrębie kaletki podnaramiennej (bursa subdeltoidea), które występują po urazach stawu barkowego.
Niemniej jednak to francuski chirurg Emanuel Duplay (Duplay Emanuel Simon), który w 1872 roku wyróżnił zespół objawów klinicznych ze strony stawu ramienno-łopatkowego charakteryzujący się sztywnością i przewlekłym bólem w stawie barkowym, jest uznany za pioniera badań nad tą problematyką jako nad osobną jednostką patologiczną. Wymienione dolegliwości określił terminem "periarthritis humeroscapularis", który jeszcze do niedawna był szeroko stosowany w praktyce klinicznej w odniesieniu do wszelkich zmian okołostawowych stawu barkowego.
Ponadto we współczesnym piśmiennictwie medycznym patologiczne zmiany stawu barkowego z towarzyszącymi im bólami i ograniczeniami ruchowymi są często nazywane konfliktem podbarkowym (impingement syndrome).
Zaburzenia strukturalno-funkcjonalne mają charakter przewlekły i postępujący z tendencją do częstych nawrotów. Objawiają się one ograniczoną ruchomością stawu barkowego i występującym w większości przypadków klinicznych bardzo wyraźnym zespołem bólowym
Duplay nie tylko zaproponował samą nazwę, ale również uznał tę chorobę za poważniejsze schorzenie i bardziej rozpowszechnione niż zwykłe dolegliwości ze strony kaletki podnaramiennej.
Duplay przez długi czas reprezentował pogląd, zgodnie z którym periarthritis humeroscapularis miało wynikać z poważnego uszkodzenia stawu barkowego z naruszeniem integralności tkanek tworzących kompleks barkowy. Dopiero po długiej dyskusji i pod wpływem niepodważalnych faktów zrezygnował z pierwotnych poglądów, uznając, że zespół ten może również wystąpić pod wpływem innych przyczyn (1896).
Od prawie 150 lat pacjenci zwracają się z prośbą o pomoc do chirurgów, ortopedów, traumatologów, neurologów, fizjoterapeutów, terapeutów manualnych, osteopatów, a nawet kręgarzy z prośbą o przyniesienie ulgi w charakterystycznych dolegliwościach bólowych okolicy stawu barkowego. Pacjenci rozczarowani standardowymi metodami leczenia dość często podejmują terapię na własną rękę.
Zespół bólowy periarthritis humeroscapularis przez dziesięciolecia uważany był za stan zapalny, co także przyczyniało się do niepowodzenia proponowanych form leczenia.
W poszukiwaniu rozwiązania naukowcy i klinicyści badali zmiany patologiczne w obszarze zajętego stawu. Wyróżniono różnorodne postacie miejscowych stanów zapalnych więzadeł, kaletek, ścięgien i przyczepów ścięgnistych w okolicy wyrostka kruczego, którym towarzyszył adekwatny lokalny ból i obrzęk.
Pomimo licznych metod opracowanych na podstawie badań nie stwierdzano żadnego klinicznego efektu przy podejmowaniu prób medycznego zahamowania wymienionych wyżej stanów patologicznych. Następnie zaczęto rozróżniać zaburzenia pierwotne i wtórne.
W 1932 roku D. Keyes i E. Compere po raz pierwszy wskazali na wyraźny związek pomiędzy bólem stawu barkowego i kręgosłupa szyjnego oraz zwrócili uwagę na zależność pomiędzy zmianami dystroficznymi i zwyrodnieniowo-wytwórczymi szyjnego odcinka kręgosłupa i dolegliwościami obszaru łopatkowo-ramiennego.
Następnie fakt ten został potwierdzony przez neurochirurgów. Dekompresja dolnych środkowych korzeni szyjnych, szczególnie C5, dotkniętych procesem spondylogennym, doprowadzała do szybkiego ustąpienia istniejących objawów w obszarze stawu barkowego.
W 1934 roku M.O. Friedland zasugerował nazwanie tego procesu "periartrozą" z powodu braku wyraźnych objawów spełniających kryteria stanu zapalnego.
Po pierwszych pracach badawczych przeprowadzonych w 1943 roku przez I.L. Krupko, a następnie podsumowanych w 1959 roku, wszystkie niewielkie niedookreślone zmiany w okolicy stawowej zostały uwzględnione w ogólnym zespole objawowym stawu łopatkowo-ramiennego. Zwieńczeniem badań nad etiopatogenezą omawianego zespołu były prace A.I. Osny i J.J. Popelyanskyego.
Blokada nerwów objętych chorobą krążka międzykręgowego w przebiegu osteochondrozy szyjnej doprowadzała do szybkiego powrotu do zdrowia niektórych pacjentów z zespołem bólowym okolicy stawu ramiennego.
Jest oczywiste, że obecność bólu i ograniczenia ruchu w stawie barkowym, szczególnie w przewlekłym przebiegu omawianej choroby, prowadzi do naruszenia osi równowagi ciała i rozwoju nieoptymalnego stereotypu ruchowego, zmian statycznych i dynamicznych oraz o charakterze patobiomechanicznych, takich jak blokady funkcjonalne, punkty spustowe struktur mięśniowo-powięziowych, miejscowa hipermobilność, regionalny dysbalans mięśni posturalnych.
Wymienione zmiany dotyczą zarówno obszaru szyjno-ramiennego, jak i odległych tak zwanych obszarów kluczowych i innych regionów układu mięśniowo-szkieletowego. Z naszego punktu widzenia szczególne znaczenie mają dysfunkcje i stany napięciowe w segmentach C7– Th2, L5– S1, stawie krzyżowo-biodrowym, głowie kości strzałkowej i stawie skokowym.
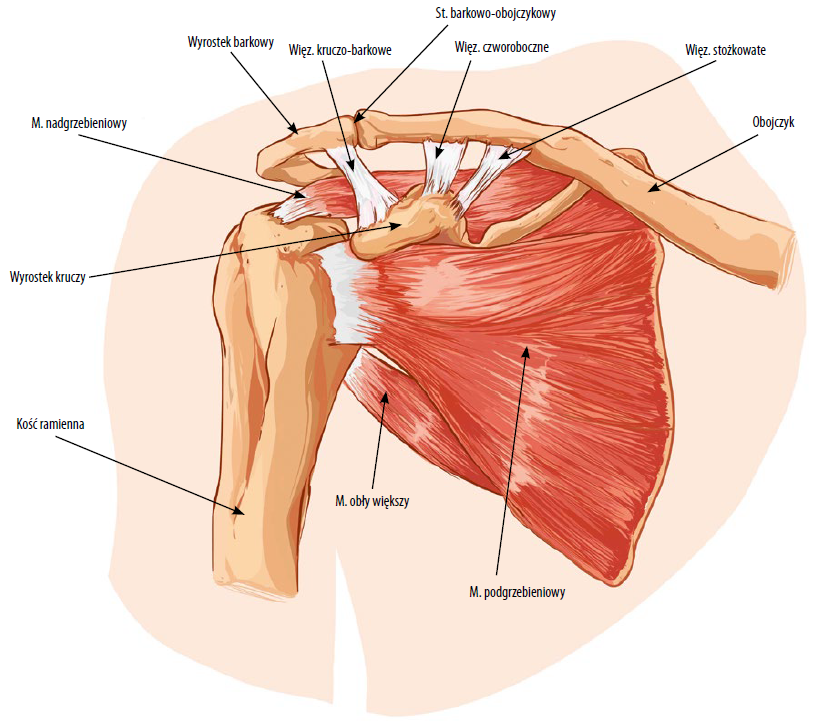
Ryc. 1. Poglądowa anatomia struktur układu kostno-mięśniowego okolicy barku
Etiologia i manifestacje kliniczne patogenetycznych form zaburzeń strukturalno-funkcjonalnych obszaru barkowego
Oczywiste jest, że diagnoza zmian zwyrodnieniowych stawu barkowego z towarzyszącymi dysfunkcjami tkanek okołostawowych jest terminem ogólnym oraz mało precyzyjnym i jak wspomniano powyżej, odnosi się do kompleksu objawowego o złożonej etiologii.
Co więcej, same dolegliwości zdecydowanie często nie mają charakteru pierwotnego, lecz są wtórnym następstwem innych zmian, w wyniku czego w takiej sytuacji nie zasługują na miano niezależnej jednostki nozologicznej.
Bogate doświadczenie kliniczne sugeruje, że opisana powyżej problematyka jest w większości przypadków wynikiem zmian zwyrodnieniowo-wytwórczych odcinka szyjnego kręgosłupa z towarzyszącymi im przepuklinami (wypuklinami) krążków międzykręgowych i niestabilnością adekwatnych segmentów ruchowych kręgosłupa.
Takie podejście w znacznej mierze odzwierciedla cechy tego rodzaju patologii nerwowo-mięśniowej, która jest jedną z wielu grup chorób aparatu nerwowo-ruchowego, a mianowicie:
- głównym objawem klinicznym jest ból;
- w pewnym stopniu dochodzi do ograniczenia zakresów czynnych i biernych ruchów w stawie barkowym (upośledzenie czynnościowe);
- wiązanie dolegliwości głownie ze zmianami w obrębie tkanki mięśniowej lub tkanek torebki stawowej, więzadeł, ścięgien i chrząstki stawowej (zaburzenia strukturalne);
- przeważnie odruchowy mechanizm rozwoju patologii.
Kierując się utartym obecnie nazewnictwem i dla wygody terapeutów praktyków, w dalszej części artykułu referowany problem będziemy zwyczajowo nazywać periartropatią stawu łopatkowo-ramiennego.
Na podstawie dokładnej analizy literatury przedmiotu oraz wyników naszych długoterminowych badań (ponad 10 lat) obejmujących obszerny materiał kliniczny (ponad 250 pacjentów, u których poddaliśmy obserwacji cechy charakterystyczne i ewolucję zmian w przebiegu zwyrodnień okolicy stawu barkowego i tkanek miękkich omawianego obszaru), wyróżniamy następujące formy etiopatogenetyczne periartropatii stawu łopatkowo-ramiennego.
Formy etiopatogenetyczne periartropatii stawu łopatkowo-ramiennego.
- postać pierwotna:
- idiopatyczna;
- pourazowa;
- postać wtórna:
- spondylogenna (odkręgosłupowa);
- trzewna;
- połączona.
Najczęstszym i głównym czynnikiem etiologicznym rozwoju tej patologii o charakterze odruchowym jest osteochondroza odcinka szyjnego będąca przyczyną objawów neurologicznych, w której dochodzi do podrażnienia receptorów krążków międzykręgowych oraz ucisku korzeni C3–C7, co powoduje rzutowanie bólu do obszaru stawu barkowego i łopatki. Według naszych obserwacji postać odkręgosłupowa stwierdzana jest w 61,6% przypadków.
W literaturze jest jedynie kilka prac naukowych opisujących obecność miejscowych zaburzeń trzewnych w obszarze klatki piersiowej i jamy brzusznej, które znacząco wpływają na powstawanie i utrzymywanie się periartropatii stawu łopatkowo-ramiennego
Wyróżniamy 12 kryteriów pozwalających na stwierdzenie spondylogennego pochodzenia periartropatii stawu łopatkowo-ramiennego:
- ból, parestezje, zaburzenia czucia zlokalizowane w adekwatnym obszarze kręgosłupa szyjnego i przejścia szyjno-piersiowego z towarzyszącą większą męczliwością mięśni w omawianym regionie (charakterystyka ustalana na podstawie wywiadu z pacjentem);
- charakterystyczny wzór wypromieniowania bólu i parestezji z epicentrum zlokalizowanym w kręgosłupie szyjnym (poziomy C4–C6) i jego rozmieszczenie w obszarze dermatomów odpowiednich korzeni rdzeniowych, miotomów i sklerotomów (staw barkowy, obręcz barkowa, łopatka);
- ograniczenie lub utrata ruchu w kręgosłupie szyjnym, szczególnie wyrażona w obrębie jednego lub dwóch segmentów. Występowanie wymuszonego ustawienia i pozycji z powodu zmian w kręgosłupie: zgięcie boczne głowy, protrakcja, retrakcja, zmniejszenie lub zniesienie lordozy szyjnej, skolioza odruchowa, kifoza, kifoskolioza itp.;
- zmiany w obrębie mięśni przykręgosłupowych z charakterystycznymi punktami spustowymi i strefami bólowymi;
- rozwój objawów poza obszarem kręgosłupa, które w tym przypadku przybierają postać periartropatii stawu łopatkowo-ramiennego, którym towarzyszą problemy kręgosłupa;
- jednoczesna obecność objawów ze strony kręgosłupa i pozakręgosłupowych w określonych stadiach zespołu;
- prowokacja i nasilenie objawów bólowych oraz ograniczenia ruchu stawu barkowego pod wpływem obciążeń funkcjonalnych adekwatnego regionu kręgosłupa (zjawisko zamykania otworu międzykręgowego: wyprost, zgięcie boczne, kompresja osiowa kręgosłupa itd.);
- zmniejszenie lub ustąpienie objawów spoza kręgosłupa (objawów klinicznych periartropatii stawu łopatkowo-ramiennego) w niektórych ustawieniach kręgosłupa lub pod wpływem oddziaływania terapeutycznego na określone obszary kręgosłupa (unieruchomienie, trakcja, odpowiednie ustawienie, blokady, terapia manualna itp.);
- zmienność syndromów w ewolucji choroby;
- odwracalność objawów spoza kręgosłupa, tj. "sinusoidalny" przebieg i nasilenie periartropatii stawu łopatkowo-ramiennego;
- stwierdzenie za pomocą spondylografii, tomografii komputerowej, MRI zmian w obrębie kręgosłupa, które mogą tłumaczyć rozwój zespołu klinicznego z lokalizacją objawów w okolicy szyjno-barkowej;
- brak danych katamnestycznych, a także fizykalnych i laboratoryjnych potwierdzających odmienną genezę objawów kregosłupowych i spoza kręgosłupa (infekcje, guzy itp.).
Nasz zespół przeprowadził skrupulatne badania w celu wykrycia i wyjaśnienia znaczenia klinicznych zaburzeń biomechaniki narządów wewnętrznych klatki piersiowej i jamy brzusznej w odniesieniu do mechanizmu rozwoju i podtrzymywania zaproponowanej przez nas postaci wisceralnej periartropatii stawu łopatkowo-ramiennego. Wspomniane badania dotyczyły płuc, serca, wątroby i pęcherzyka żółciowego oraz żołądka i dwunastnicy.
Wiadomo, że istnieje związek pomiędzy obszarem kręgosłupa i narządami wewnętrznymi a obręczą barkową, za który w dużej mierze odpowiedzialne jest unerwienie współczulne narządów wewnętrznych z obszaru segmentów szyjnych oraz unerwienie segmentalne przepony. Wspomniane rodzaje unerwienia nakładają się i rzutują na obszar barku.
Czynnik wisceralny może mieć decydujące znaczenie etiologiczne w powstawaniu zespołu periartropatii stawu łopatkowo-ramiennego ze względu na bliskość umiejscowienia ośrodków rdzeniowych unerwienia górnego kwadrantu ciała i narządów klatki piersiowej oraz nadbrzusza, a także ze względu na obecność bliskich połączeń nerwowych między różnymi strukturami autonomicznymi i somatycznymi.
Taka konfiguracja anatomiczna tworzy warunki dla powstawania interakcji między dwoma systemami – trzewnym (wegetatywnym) i somatycznym.
W warunkach patologii rozpatrywana interakcja może się przyczyniać do pojawiania się patologicznych odruchów trzewno-ruchowych (wiscero-motorycznych) i trzewno-naczyniowych (wiscero-wazalnych), które przejawiają się w tkankach obwodowych zaburzeniami mikrokrążenia i unerwienia, między innymi przyczyniając się do zaburzeń troficznych występujących w większości przypadków periartropatii stawu łopatkowo-ramiennego.
Dobrze przebadane i znane jest zjawisko interakcji trzewno-skórnych i trzewno-ruchowych towarzyszących ostrej patologii narządowej, która może objawiać się przeczulicą skórną (w strefach Haeda) i obroną mięśniową, w tym przypadku na poziomie barku. Zgodnie z wynikami naszych badań opisana postać wisceralna stwierdzana była w 15,9% przypadków periartropatii stawu łopatkowo-ramiennego.
W literaturze jest jedynie kilka prac naukowych opisujących obecność miejscowych zaburzeń trzewnych w obszarze klatki piersiowej i jamy brzusznej, które znacząco wpływają na powstawanie i utrzymywanie się periartropatii stawu łopatkowo-ramiennego, dlatego dokładne zbadanie tego aspektu stało się jednym z ważnych zadań naszego projektu naukowego poświęconego zaburzeniom biomechaniki narządów wewnętrznych jamy brzusznej w kontekście ich wyraźnych oddziaływań przyczyniających się do powstawania postaci trzewnej zespołu bólowego w okolicy barku i łopatki.
Z naszych obserwacji wynika, że wiscerogenna postać periartropatii stawu łopatkowo-ramiennego ma pewne charakterystyczne, specyficzne cechy kliniczne i biomechaniczne, dotyczące zwłaszcza pojawienia się problemu, jego manifestacji, rozwoju i przebiegu.
Kryteria postaci wiscerogennej periartropatii stawu łopatkowo-ramiennego:
- Z reguły powstawanie wspomnianych zespołów objawowych na tle aktywnego procesu zaburzeń funkcjonalnych narządów wewnętrznych.
- Często pojawiający się samoistnie, nieprowokowany mechanicznie ból o wyraźnie wegetatywnym charakterze i objawiający się głównie w okolicy barku (szczególnie obręczy barkowej, dołu nadobojczykowego i podobojczykowego).
- Zmiana charakteru bólu, tj. jego zaostrzenie lub złagodnienie często wywoływane zaostrzeniem lub złagodnieniem zaburzeń funkcjonalnych narządu wewnętrznego.
- Pojawienie się i zaostrzenie bólu okolicy barku często związane i spowodowane ostrym lub przewlekłym przeciążeniem psycho-emocjonalnym pacjenta, zaburzeniami odżywiania (przejadaniem się, niedożywieniem, głodzeniem się) oraz gwałtowną zmianą warunków pogodowych.
- Pojawianie się bólu w obszarze mięśniowo-szkieletowym występujące homolateralnie względem problematycznego narządu wewnętrznego (w przypadku jednostronnych zmian trzewnych).
- W 89% przypadków omawianej postaci zaburzeń ograniczenie ruchomości w stawie barkowym osiągające trzeci stopień ciężkości z wyprostem i rotacją oraz odwiedzeniem jako głównymi kierunkami restrykcji.
- Korzystny efekt leczenia ukierunkowanego na zaburzony narząd wewnętrzny (szczególnie w początkowych stadiach choroby).
- Ograniczenie objawów bólowych do obszarów związanych neurologicznie z zaburzonym narządem wewnętrznym.
- Podczas badania palpacyjnego dotkniętych struktur trzewnych w wielu przypadkach klinicznych oprócz bólu i tkliwości bezpośrednio w ich projekcji jednoczesne występowanie (nasilenie) bólu o charakterystycznym wzorcu rzutowania do problematycznego barku.
Poza zależnościami czysto neurologicznymi, opierając się na wiedzy odnośnie do połączeń anatomicznych narządów wewnętrznych za pośrednictwem struktur powięziowo-więzadłowych oraz zależności meridianów ścięgnisto-mięśniowych, tworzących ze sobą synergie, można stwierdzić, że mamy do czynienia z kontinuum powięziowym obejmującym również narządy wewnętrzne.
Taki punkt widzenia może uzasadnić patogenezę i obraz kliniczny rzutowania niektórych zespołów narządowych i tym samym przynajmniej po części tłumaczyć mechanizm powstawania periartropatii stawu łopatkowo-ramiennego.
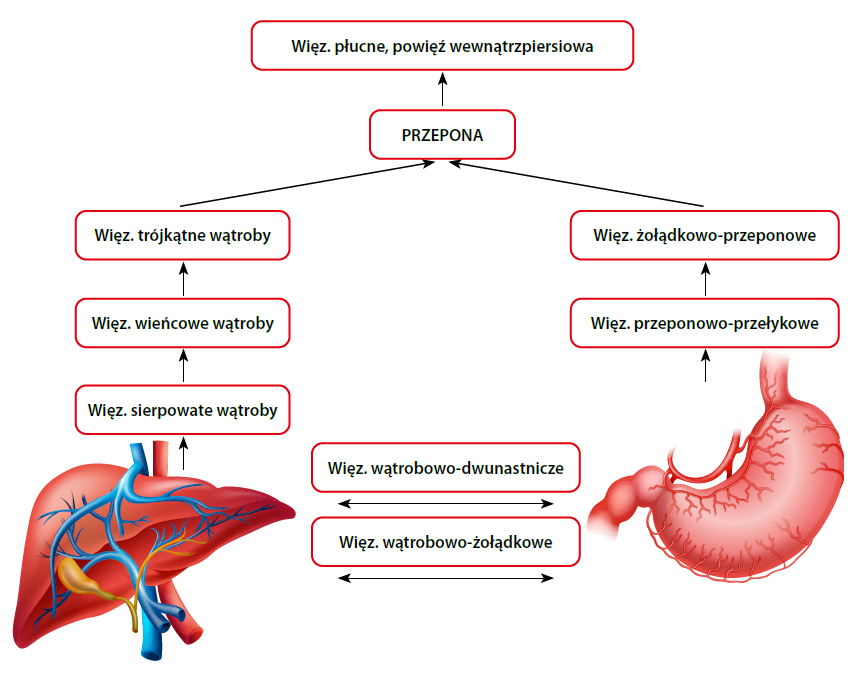
Na przykład ból w przypadku zaburzeń wątroby lub żołądka, oprócz lokalizacji w nadbrzuszu, z powodu obecności "korytarza" trzewno-powięziowego wzdłuż więzadła wątrobowo-dwunastniczego (lig. hepatoduodenale) i więzadła wątrobowo-żołądkowego (lig. hepatogastricum), drogą łańcuchów powięziowych może rozprzestrzeniać się do dołu nadobojczykowego i stawu barkowego.
Ponadto bóle w okolicy szyjno-ramiennej po prawej stronie najprawdopodobniej mogą być wyjaśnione obecnością połączeń powięziowych pomiędzy wątrobą i przeponą pod postacią więzadła sierpowatego wątroby (lig. falciforme hepatis), więzadła wieńcowego (lig. coronarium) i więzadeł trójkątnych (ligg. triangularia).
Objawy kliniczne periartropatii stawu łopatkowo-ramiennego mogą być wynikiem uszkodzenia wielu różnych tkanek otaczających staw barkowy
Napięcia z tych struktur mogą następnie rozprzestrzeniać się w kierunku dogłowowym poprzez więzadło płucne (lig. pulmanale), powięź wewnątrzpiersiową (fascia endothoracica) i inne struktury powięzi zapewniające połączenia anatomiczne ze strefą nadobojczykową i podobojczykową, co prowadzi do odruchowego hipertonusu struktur mięśniowo-powięziowych i w rezultacie do wystąpienia bólu stawu barkowego i obręczy barkowej po prawej stronie (ryc. 2).
Podobną sytuację kliniczną, anatomiczną i fizjologiczną można zaobserwować w przypadku żołądka, tj. przy jego zaburzeniach (np. obniżeniu, czyli ptozie, bądź też przy atonii) napięcia mogą przenosić się w kierunku dogłowowym poprzez więzadło żołądkowo-przeponowe (lig. gastrophrenicum) oraz przeponowo-przełykowe (lig. phrenicoesophageum), a następnie poprzez wspomniane już więzadło płucne i powięź wewnątrzpiersiową.
Tą drogą mogą one docierać do obszaru ramiennego i nadobojczykowego, powodując skurcz mięśni i struktur włóknisto-łącznotkankowych lewego stawu barkowego i w rezultacie przyczyniać się do występowania bólu (ryc. 2).
Nie ma wątpliwości, że odpowiednia i dokładna diagnostyka periartropatii stawu łopatkowo-ramiennego pod kątem etiologii związanej z kręgosłupem oraz narządami wewnętrznymi lub złożonej o charakterze somatyczno-wisceralnym, a także właściwie dobrana terapia manualna uwzględniająca podłoże dolegliwości pozwalają zwiększyć skuteczność rehabilitacji pacjentów z różnymi postaciami omawianego problemu zdrowotnego.
Połączona (mieszana) forma periartropatii stawu łopatkowo-ramiennego, sugerująca obecność istotnych czynników kręgosłupowych i narządowych, występuje w 17,8% przypadków.
Przyczyną pierwotnej postaci periartropatii stawu łopatkowo-ramiennego jest:
- sam obszar barku, gdy główna przyczyna występujących zaburzeń związana jest ze zmianami patologicznymi różnych struktur tkankowych w obrębie łopatki, barku i ramienia jest związana z przeciążeniami zawodowymi i sportowymi, szczególnie przy wykonywaniu jednolitych, długotrwałych, monotonnych powtórzeń ruchu, szczególnie w kierunku odwodzenia ramienia,
- doznany uraz, kiedy doszło do zadziałania czynnika traumatycznego prowadzącego do wystąpienia tej jednostki chorobowej.
Zgodnie z naszymi obserwacjami pierwotny wariant periartropatii stawu łopatkowo-ramiennego był znacznie mniej powszechny i odpowiadał 4,7% przypadków.
Ryc. 2. Schemat powstawania bólu barku w wyniku spazmu mięśniowego oraz struktur więzadłowych i powięziowych
Postaci klinicznie periartropatiii stawu łopatkowo-ramiennego oraz ich cechy charakterystyczne zaburzeń biomechanicznych
Objawy kliniczne periartropatii stawu łopatkowo-ramiennego mogą być wynikiem uszkodzenia wielu różnych tkanek otaczających staw barkowy. Istotną rolę w rozwoju omawianego zespołu odgrywają zaburzenia mikrokrążenia będące następstwem kompresji gałęzi naczyń tętniczych zaopatrujących staw barkowy. W wyniku zaburzeń układu wegetatywnego (którego włókna oplatają ściany tętnic) dochodzi do niewydolności naczyń włosowatych i występowania zmian troficznych.
Z poczynionych przez nas obserwacji wydaje się celowe rozróżnienie trzech postaci klinicznych (zespołów objawów) periartropatii stawu łopatkowo-ramiennego.
Trzy postacie kliniczne periartropatii stawu łopatkowo-ramiennego
- o charakterze głównie mięśniowym;
- o charakterze głównie więzadłowo-torebkowym;
- o charakterze mieszanym.
Z klinicznego punktu widzenia, mimo znanych podobieństw w przejawach bólu i ograniczeniach ruchomości w stawie łopatkowo-barkowym i barkowo-obojczykowym, wymienione powyżej postaci zespołów objawowych wykazują pewne różnice w powstawaniu zaburzeń biomechanicznych, co wymaga zróżnicowanej taktyki terapeutycznej.
W przypadku postaci periartropatii stawu łopatkowo-ramiennego o głównie mięśniowym charakterze obserwuje się następujący kompleks objawów:
- szersza strefa występowania bólu, który lokalizuje się w:
- ramieniu,
- stawie barkowym,
- obszarze nadłopatkowym, a niekiedy w boczno-górnej okolicy łopatki;
- objaw elewacji barku po dysfunkcjonalnej stronie obserwowany w pozycji spoczynkowej pacjenta;
- obecność tonicznych reakcji mięśniowych pod postacią napięcia obronnego oraz występowanie lokalnych zmian konsystencji mięśni obudowujących staw barkowy i łopatkę;
- ograniczenie palpacyjnej prowokacji bólowej jedynie do obszarów mięśni, w których występują zmiany w konsystencji;
- ograniczenie ruchów czynnych jest większe niż biernych;
- zupełny brak krepitacji lub minimalna ich obecność;
- prowokacja lub nasilenie bólu podczas wykonywania izometrycznego skurczu problematycznego mięśnia przeciwko oporowi terapeuty (test umożliwia ocenę stanu mięśni, ponieważ torebka stawowa jest ustabilizowana i nierozciągnięta), np. podczas przywiedzenia (rotacji wewnętrznej) lub odwiedzenia (rotacji zewnętrznej) z przedramieniem w płaszczyźnie poziomej i ramieniem blisko ciała ocenia się funkcję i patologię mięśnia podłopatkowego i odpowiednio podgrzebieniowego; podczas odwiedzenia barku w płaszczyźnie czołowej ocenia się funkcję i patologię mięśnia naramiennego i nadgrzebieniowego;
- wszystkie powyższe zmiany patologiczne w aparacie ścięgnisto-mięśniowym dotyczą w głównym stopniu:
- górnej i środkowej części mięśnia czworobocznego,
- mięśnia podgrzebieniowego, nadgrzebieniowego,
- mięśnia pochyłego przedniego,
- mięśnia kruczo-ramiennego, podłopatkowego i naramiennego,
- obojczykowej części mięśnia piersiowego większego.
Następujący kompleks objawów jest charakterystyczny dla periartropatii stawu łopatkowo-ramiennego o charakterze głównie więzadłowo-torebkowym:
- ograniczony obszar lokalizacji bólu, który z reguły zajmuje obszar stawu barkowego i łopatki. Ból często ma charakter kurczowy;
- przewaga zmian neurodystroficznych w obrębie aparatu torebkowo-więzadłowo-ścięgnistego; przykurcze w obszarze stawu barkowego, wykrywane także za pomocą badania rezonansem magnetycznym, ultrasonograficznego i radiologicznego;
- wyraźne ograniczenie zarówno czynnych, jak i biernych ruchów w stawie barkowym podczas badania fizykalnego;
- nieznaczny stopień zaburzenia struktur mięśniowych, który ma raczej charakter dystoniczny niż dystroficzny;
- prowokacja bólowa ogranicza się głównie do palpacji miejsc przyczepów ścięgien i więzadeł do struktur kostnych tworzących staw barkowy: miejsc, w których ścięgna wplatają się w torebkę stawową: guzka większego i mniejszego kości ramiennej, bruzdy międzyguzkowej, wyrostka kruczego łopatki, strefy w okolicy wyrostka barkowego;
- wypromieniowywanie bólu wzdłuż sklerotomów C5– Th1;
- stwierdzane palpacyjne zmiany dystroficzne części torebki stawu barkowego;
- obecność krepitacji podczas ruchów stawu barkowego i łopatki;
- pozytywny objaw bolesnego łuku – przy biernym odwiedzeniu ramienia (w płaszczyźnie czołowej) i elewacji pojawienie się ostrego bólu w okolicy stawu barkowego, który przy dalszym odwodzeniu ramienia zmniejsza się lub znika;
- pozytywny objaw Leclerca – przy aktywnym odwodzeniu ramienia jednocześnie dochodzi do elewacji barku;
- występowanie parestezji i wzrost bólu w okolicy łopatki z promieniowaniem do strefy unerwienia odpowiedniego korzenia przy biernym zgięciu bocznym głowy i szyjnego odcinka kręgosłupa zarówno po stronie zdrowej, jak i chorej z powodu ucisku korzenia w otworze międzykręgowym;
- objawy radiologiczne zmian zwyrodnieniowych:
- zwapnienia okołostawowe ścięgien mięśni oraz pochewek ścięgnistych, szczególnie mięśnia nadgrzebieniowego,
- sklerotyzacje brzeżne obszarów guzka większego i warstw podchrzęstnych w obszarze wydrążenia stawowego,
- lokalne zmiany osteoporotyczne w obszarze wyrostków łopatki i głowy kości ramiennej.
Postać mieszana periartropatii stawu łopatkowo-ramiennego charakteryzuje się kombinacją objawów klinicznych występujących w przebiegu dwóch opisanych wyżej zespołów patologicznych.
W przypadku długotrwałego występowania periartropatii stawu łopatkowo-ramiennego, której towarzyszą dolegliwości bólowe trzeciego stopnia (głównie głęboki ból w stawie barkowym i łopatce) oraz znaczne ograniczenie zakresu ruchu, może rozwinąć się bardziej aktywny proces dystroficzny tkanki kostnej, a nawet ciężka ankyloza (spondylodystrofia) lub tzw. zespół zamrożonego barku. W takiej sytuacji klinicznej łopatka i ramię tworzą rodzaj monolitu ruchowego, a podniesienie ramienia powyżej poziomu jest niemożliwe.
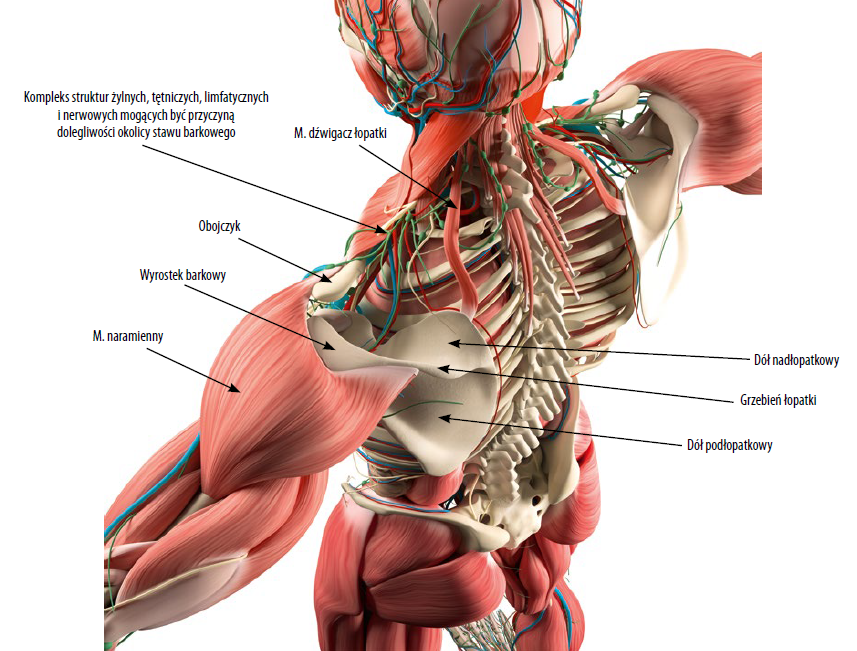
Ryc. 3. Skomplikowana anatomia struktur naczyniowych i nerwowych, które na swej drodze przechodzą przez różne cieśnie może przyczyniać się do dolegliwości okolicy barku i dalszych struktur obwodowych
Charakterystyka zaburzeń biomechanicznych obszaru barkowo-ramiennego
Dokładna analiza zmian patologicznych i zaburzeń grup mięśniowych oraz poszczególnych mięśni zaangażowanych w różnych postaciach periartropatii stawu łopatkowo-ramiennego oraz zestawienie ich z różnymi rodzajami kompleksów pierwotnych zmian tkankowych pozwoliły nam zidentyfikować warianty patobiomechaniczne, czyli najczęściej występujące kombinacje patologii grup mięśniowych z charakterystycznym dla nich zaburzeniem ich funkcji motorycznych:
- odwiedzenia – 9,3% przypadków;
- rotacji – 12,5%;
- rotacji wewnętrznej i wyprostu – 16,9%;
- rotacji wewnętrznej i odwiedzenia – 25%;
- zaburzenia mieszane – 36,3%.
1. Zaburzenie odwiedzenia obszaru barkowo-ramiennego
Postać z zaburzeniem odwiedzenia charakteryzuje się:
- ograniczeniem ruchów głównie w kierunku odwiedzenia,
- bólem guzka większego kości ramiennej,
- zmianami napięciowymi i troficznymi w okolicy mięśnia nadgrzebieniowego i środkowej części mięśnia naramiennego,
- możliwością prowokacji bólu w mięśniu nadgrzebieniowym przy wykorzystaniu skurczu izometrycznego.
W badaniu gry stawowej stwierdza się ograniczenia przemieszczania głowy kości ramiennej głównie w kierunku dogłowowym.
2. Zaburzenia biomechaniczne obszaru barkowo-ramiennego - zaburzenie rotacji
Postać z zaburzeniem rotacji charakteryzuje się:
- ograniczonym zakresem ruchu, głównie w kierunku rotacji wewnętrznej i zewnętrznej,
- tkliwością guzka mniejszego i większego kości ramiennej,
- zmianami napięciowymi i zmianami troficznymi mięśnia piersiowego większego, podgrzebieniowego, obłego większego i mniejszego.
Możliwa jest również prowokacja bólu rotatorów wewnętrznych i zewnętrznych oraz ich ścięgien wywoływana w miejscach ich mocowania do guzka większego i mniejszego. Ból lokalizuje się również z przodu i od góry stożka rotatorów przy izometrycznym badaniu mięśni.
W badaniu gry stawowej stwierdza się ograniczenie ślizgu głowy kości ramiennej głównie w kierunku dobrzusznym i dogrzbietowym.
3. Zaburzenie rotacji wewnętrznej i wyprostu w obrębie obszaru barkowo-ramiennego
Postać z zaburzeniem rotacji wewnętrznej i wyprostu charakteryzuje się ograniczeniem ruchów głównie w kierunkach rotacji wewnętrznej i wyprostu (umieszczanie rąk na plecach).
Obecny jest ból guzka mniejszego i przedniego obszaru stożka rotatorów. Stwierdza się zmiany napięciowe i troficzne w obrębie rotatorów wewnętrznych, tylnej części mięśnia naramiennego i trójgłowego.
Siła rotatorów wewnętrznych i prostowników jest ograniczona. Występuje ból mięśni i ścięgien rotatorów wewnętrznych i prostowników, a także przedniego obszaru stożka rotatorów podczas testowania mięśni za pomocą skurczu izometrycznego. Ograniczona jest gra stawowa kości ramiennej w kierunku dobrzusznym.
4. Zaburzenie rotacji wewnętrznej i odwiedzenia obszaru barkowo-ramiennego
Postać z zaburzeniem rotacji wewnętrznej i odwiedzenia charakteryzuje się:
- ograniczonym zakresem ruchomości głównie w kierunku rotacji wewnętrznej i odwiedzenia,
- bólem guzka mniejszego i większego kości ramiennej oraz przedniej i górnej powierzchni stożka rotatorów.
Występują zmiany napięciowe i troficzne w obrębie mięśnia piersiowego większego, obłego większego, nadgrzebieniowego, środkowej części mięśnia naramiennego, mięśnia najszerszego grzbietu.
Powodują one ból rotatorów wewnętrznych i odwodzicieli oraz ich ścięgien i miejsc przyczepu do guzka większego i mniejszego kości ramiennej podczas testowania mięśni za pomocą skurczu izometrycznego. Gra stawowa głowy kości ramiennej jest ograniczona w kierunku dogrzbietowym i dogłowowym.
5. Zaburzenie mieszane w obrębie obszaru barkowo-ramiennego
Postać mieszana charakteryzuje się ograniczeniem zakresu ruchomości we wszystkich kierunkach. Ból stwierdza się w obrębie wszystkich wypukłości kostnych obręczy barkowej, do których przyczepiają się ścięgna. Obecne są zmiany napięciowe i troficzne.
Obserwuje się zaniki tkanki łącznej w obrębie torebki stawowej, więzadeł, ścięgien i kaletek. Siła wszystkich mięśni obręczy barkowej jest ograniczona. Do prowokacji bólu wykorzystuje się skurcz izometryczny. Gra stawowa głowy kości ramiennej jest ograniczona w prawie wszystkich kierunkach.
Adekwatna terapia manualna przy periartropatiii stawu łopatkowo-ramiennego
Uwzględnienie przytoczonej charakterystyki pozwala na dobranie najbardziej optymalnych oddziaływań terapii manualnej. Szczególnie zalecane jest stosowanie relaksacji poizometrycznej, poizometrycznej relaksacji antagonistów lub relaksacji po dynamicznej zwrotności ciągłej.
Ważne jest zwrócenie uwagi na mobilizację ślizgów w stawie łopatkowo-ramiennym, a także pozostałych stawów kompleksu barkowego, w tym powierzchni ślizgu łopatki po klatce piersiowej.
Trzeba pamiętać o strukturach górnego otworu klatki piersiowej. Istotną rolę odgrywają powięzi omawianego obszaru, w tym powięź obojczykowo-piersiowa.
Warto też zwrócić uwagę na odpływ żylny i zaopatrzenie krwionośne obszaru barku i ramienia. W tym celu podejmuje się pracę w obszarze kątów żylnych oraz dołu pachowego. Dla oddziaływania na zaopatrzenie autonomiczne kończyny górnej wskazane jest wykonywanie terapii na segmentach Th1–Th4.
W przypadku problemów szyjnych należy za pomocą adekwatnych technik (manipulacyjnych, artykulacyjnych, mobilizacyjnych, powięziowych, wisceralnych itp.) opracować odcinek szyjny. W przypadku stwierdzenia nieprawidłowości układu powięziowego narządów wewnętrznych należy przeprowadzić ich mobilizację.
- Anatomija czełowieka / pod ried. M.R. Sapina.– M.: «Miedicyna», 1997. – 560 s.
- Barrał Ż.P. (Jean-Pierre Barral) Manipulacyi na wisceralnych organach / Ż.P. Barrał, P. Miersjer. – Pariż, 1978. – 363 s.
- Baszniak W.W. Manualnaja tierapija żywota / W.W. Baszniak. – Łuck : «Nadstir’ja», 1993. – 105 s.
- Biersieniew W.A. O niejromietamiernoj innierwacyi skieleta czełowieka / W.A. Biersieniew, T.T. Riedkowiec / Żurn. Niewropatołogii i psichiatrii im. S.S. Korsakowa. – M., 1998. – №6. – S. 905–910.
- Biuskie Ł. Myszecznyje cepi, tom 1 / Ł. Biuskie. 2007. [Elektronnyj riesurs]. – Rieżym dostupa: http://medobook.ru/_ld/2/38482599.jpg (data obraszczenija 18.11.2011).
- Wiesiełowskij W.P. Prakticzeskaja wiertiebroniewrołogija i manualnaja tierapija / W.P. Wiesiełowskij. – Riga,1991. – 344 s.
- Gaże P.-M. Posturołogija. Riegulacyja i naruszenija rawnowiesija tieła czełowieka / P.-M. Gaże, B. Wiebier. – SPB.: SPBMAPO, 2008. – 312 s.
- Gojdienko W.S. Manualnaja tierapija niewrołogiczeskich projawlenij ostieochondroza pozwonocznika / W.S. Gojdienko. – M. : «Miedicyna», 1988. – 240 s.
- Gojdienko W.S. Biodinamiczeskaja korriekcyja ostieochondroza pozwonocznogo stołba i miofascyalnych bolewych sindromow: uczebnoje posobije / W.S. Gojdienko, N.A. Zagorskaja. – M. : RMAPO, 1988. – 66 s.
- Gridin Ł.A. Rientgienodiagnostika diegienieratiwno-distroficzeskich izmienienij pozwonocznika / Ł.A. Gridin, A.M. Orieł. – M., 2009. – 109 s.
- Żulew N.M. Manualnaja i rieflektornaja tierapija w wiertiebroniewrołogii / N.M. Żulew. – Spb., 1992.
- Zasławskij Je.S. Bolewyje myszecznyje sindromy w obłasti pleczewogo pojasa, ruki i grudnoj kletki mietod. riekomiendacyi dla wraczej / Je.S. Zasławskij.– Nowokuznieck, 1982. – 70 s.
- Iwaniczew G.A. Manualnaja miedicyna / G.A. Iwaniczew. – M.: Miedicyna, 1999. – 400 s.
- Iwaniczew G.A. Cerwikalnaja ataksija (szejnoje gołowokrużenije) / G.A. Iwaniczew, N.G. Starosielcewa, W.G. Iwaniczew. – Kazan’, 2010. – 244 s.
- Kadyrowa Ł.A. Uczet spiralnogo raspriedielenija myszecznych nagruzok pri postizomietriczeskoj riełaksacyi / Ł.A. Kadyrowa, Ja.Ju. Popielanskij, N.N. Sak // Manualnaja miedicyna. – Nowokuznieck,1991.
- Kogan O.G. Miedicynskaja rieabilitacyja w niewrołogii i niejrochirurgii / O.G. Kogan, W.Ł. Najdin. – M.: Miedicyna, 1988. – 304 s.
- Kogan O.G. Leczebnyje i miedikamientoznyje błokady pri ostieochondrozie pozwonocznika/ O.G. Kogan, B.G. Pietrow, I.R. Szmidt. – Kiemier. kn. Izd-wo, 1988. – 120 s.
- Lewit K. Manualnaja miedicyna / K. Lewit, J. Zachsie, W. Janda. – M.: Miedicyna, 1993. – 512 s.
- Majiers T.W. Anatomiczeskije pojezda. Miofascyalnyje mieridiany dla manualnych tierapiewtow / T.W. Majiers. – M.: Mieridian-S, 2010. – 298 s.
- Malewik W.F. Mietodika diffieriencyrowannogo primienienija postizomietriczeskoj riełaksacyi pri razlicznych kliniczeskich wariantach pleczełopatocznogo pieriartroza: awtorief.dis. ... d-ra mied. nauk / W.F. Malewik. – Nowosibirsk, 1987. – 22 s.
- Malewik W.F. Osobiennosti kliniki ileczenija bolnych pleczełopatocznym pieriartrozom wiertiebro-wisceralnojetiołogii / W.F. Malewik // Wiertiebroniewrołogija.– 1995. – №1–2. – S. 44–45.
- Malcew K.W. Leczenije impidżmient-sindroma u sportsmienow mietodami manualnoj tierapii / K.W. Malcew, W.W. Małachowskij // Manualnaja tierapija.– 2017. – №3 (67). – S. 74–76.
- Manualnaja diagnostika i manualnaja tierapija: mietod. riekomiendacyi / pod ried. O.K. Kogana, I.R. Szmidt. – Nowokuznieck, 1989. – 149 s.
- Matiew I. Rieabilitacyja pri powrieżdienijach ruki / I. Matiew, S. Bankow // Miedicyna I fizkultura. – Sofija, 1981. – 255 s.
- Mierzieniuk O.S. Wisceralnyje rieflektornyje sindromy w praktikie manualnoj tierapii / O.S. Mierzieniuk – Nowokuznieck, 2002. – 256 s.
- Mierzieniuk O.S. Kliniczeskije lekcyi I praktika manualnoj tierapii / O.S. Mierzieniuk. – Nowokuznieck, 2016. – 424 s.
- Mierzieniuk O.S. Prakticzeskoje rukowodstwo manualnoj tierapii / O.S. Mierzieniuk. – Nowokuznieck, 2005. – 312 s.
- Mierzieniuk O.S. Rieflektornyje wiertiebro-wisceralnyje sindromy: nowyje podchody w manualnoj tierapii: dis. ... d-ra mied. nauk / O.S. Mierzieniuk. –Krasnodar, 2001. – 373 s.
- Monchiem K. Rukowodstwo po miofascyalnomu rassłableniju / K. Monchiem, D. Ławe. – USA, 1990. – 168 s.
- Ogułow A.T. Wisceralnaja chiropraktika w starorusskoj miedicynie / A.T. Ogułow. – M. : Łatard, 1994. – 128 s.
- Oczerietina I.G. Konsierwatiwnoje leczenije pleczełopatocznogo pieriartroza s uczetom miofascyalnogo bolewogo disfunkcyonalnogo sindroma: awtorief. dis. … kand. mied. nauk / I.G. Oczerietina. – Kurgan, 2004.
- Pietrow B.G. Wiegietatiwno-irritatiwnyj sindrom u bolnych cholecystitom i szejnym ostieochondrozom: awtorief. dis. … kand. mied. nauk / B.G. Pietrow. – Nowokuznieck, 1965. – 9 s.
- Pietrow K.B. Koncepcyja miowiscerofascyalnych swiaziej wnutriennich organow / B.G. Pietrow // Manualnaja miedicyna. – 1994. – № 8. – S. 5–12. №2 (70) • 2018 LEKCYJA
- Pietrow K.B. Sposob diagnostiki kliniczeski aktualnych myszeczno-suchożylnych mieridianow/ K.B. Pietrow, Je.A. Sankina, O.N. Zamojskaja, M.N. Bietiechtina // Manualnaja tierapija Obninsk – 2012. – №1 (45). – S. 24–32.
- Pietrow K.B. Wnutripołostnyje miowiscerofascyalnyje swiazi w gieniezieniesiegmientarnych otrażennych sindromow u bolnych s patołogijej żełcznogo puzyria: elektromiograficzeskoje issledowanije / K.B. Pietrow, T.W. Miticzkina // Manualnaja tierapija. – 2002.– №3 (7). – S. 32–39. [Elektronnyj riesurs]. – http://www.medlinks.ru/article.php?sid=2110 (data obraszczenija 20.11.2011).
- Pietrow K.B. Miowiscerofascyalnyje swiaziw tradicyonnom i sowriemiennom priedstawlenii / K.B. Pietrow, T.W. Miticzkina. – Nowokuznieck: OOO «Poligrafist», 2010.– 221 s. [Elektronnyj riesurs]. http:// www.medlinks.ru/sections.php?op=listarticles&secid=118 (data obraszczenija 20.11.2011).
- Popowa Ł.A. Ałgoritm leczenija pleczełopatocznogo pieriartroza s uczetom miofascyalnogo bolewogo sindroma / Ł.A. Popowa, I.G. Oczerietina, I.Ł. Mien’szykowa // Miedicyna w Kuzbassie. – 2003. – № 2. – S. 118–119.
- Procenko W.N. Wiertiebroniewrołogija i niejroortopiedija (awtorskaja koncepcyja) / W.N. Procenko. – Zaporożje: Izd-wo Zaporożskoj gosudarstwiennoj inżeniernoj akadiemii, 2000. – 158 s.
- Razłomij Ł.K. Manualnaja kożno-fascyalnaja tiechnika leczenija pleczełopatocznogo pieriartroza / Ł.K. Rozłomij, A.A. Skoromiec, T.A. Skoromiec, A.P. Szumilina // Manualnaja miedicyna.–1994. – № 7. – S. 30–31.
- Samorukow A.Je. Manualnaja tierapija / A.Je. Samorukow. – M.: Rusaki, 2011. – 100 s.
- Simons D. – W 2 tomach. – M. : Miedicyna, 2005. – 656 s.
- Sitiel A.B. Manualnaja tierapija / A.B. Sitiel. – M. : Rus’, 1998. – 304 s.
- Stiefanidi A.W. Myszeczno-fascyalnyje bolewyje sindromy (kliniczeskije warianty, miechanizmy razwitija, leczenije): awtorief. dis. ... d-ramied. nauk / A.W. Stiefanidi.
- Uszakow A.N. Biomiechanika pozwonocznika / A.N. Uszakow. – M.: Bionika, 2003. – 95 s.
- Fossgrin J. Myszeczno-eniergieticzeskaja tiechnika (kursowoj matieriał A, B): mietod. riekomiendacyi / J. Fossgrin. – SPB., 1994. – 121s.
- Frołow W.A. Atłas manualnoj tierapii / W.A. Frołow. – M.: OOO «Aif-Print», 2004. –155 s.
- Chabirow F.A. Myszecznaja bol / F.A. Chabirow. – Kazan’, 1995. – 208 s.
- Szmidt, I.R. Wiertiebrogiennyj sindrom pozwonocznoj artierii / I.R. Szmidt. – Nowosibirsk, 2001. – 298 s.
- Barral J.-P. Manipulation viscerales / J.-P. Barral, P. Mercier. – 1978.
- Barral J.-P. Visceral manipulation / J.-P. Barral. – 1995.
- Ferguson L.W., Gerwin, R. Leczenije miofascyalnoj boli: kliniczeskoje rukowodstwo / L.W. Ferguson R.Gerwin. – M. : MIEDPRIESS-inform, 2008. – 539 s.
- Janda V. Manuelle Muskelfunktionsdiagnostik / V. Janda. – GmbH.: Ullstein Mosby, 1994. – 300 p.
- Mense S. Muscle pain: Understanding its nature, diagnosis, and treatment / S. Mense D.G. Simons. – Philadelphia: Lippincott Williams&Wilking, 2001.
- Travell J. Myofascial pain and dysfunction. The Trigger Point Manual. The Lower Extremities / J. Travell, D. Simons. – Baltimore: Williams&Wilkins, 1992.