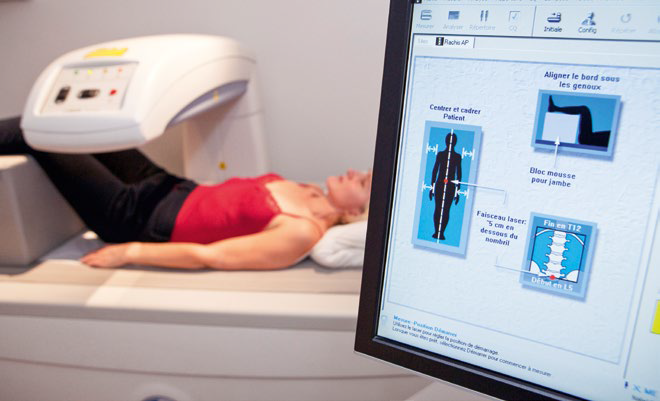
Osteoporozę praktycznie diagnozuje się na podstawie badania mineralnej gęstości kości (BMD – ang. bone mineral density), czyli densytometrii. Według kryteriów Światowej Organizacji Zdrowia (WHO) osteoporozę definiuje się jako poziom BMD mieszczący się o 2,5 odchylenia standardowego lub więcej poniżej średniej wartości dla młodych, zdrowych kobiet (wskaźnik T < –2,5 SD)1,2,3. Najważniejszym kryterium przy pomiarze densytometrycznym (BMD) jest technika DXA, czyli absorpcjometria podwójnej wiązki promieniowania rentgenowskiego, a kryteria diagnostyczne oparte są na wskaźniku T dla BMD4.
Co roku na świecie z powodu osteoporozy dochodzi do około 8,9 milionów złamań, które przykuwają ludzi do łóżka i często wiążą się z poważnymi komplikacjami. Z powodu tak szkodliwego wpływu osteoporozy na zdrowie profilaktyka tej choroby i zapobieganie złamaniom uważa się za niezbędne dla utrzymania zdrowia, jakości życia i samodzielności osób starszych5. Co druga kobieta i co piąty mężczyzna po pięćdziesiątym roku życia dozna złamania osteoporotycznego6. Według Światowej Organizacji Zdrowia około 30% kobiet po menopauzie ma osteoporozę7,8. Wykazano, że ćwiczenia aerobowe, ćwiczenia oporowe i spacery są skuteczniejsze od braku ukierunkowanej aktywności. Czynność dnia codziennego (ADL – ang. activity of daily living), jaką są szybkie spacery, stanowi obecnie najbardziej godny polecenia rodzaj terapii9.
Ogólnie rzecz biorąc, najważniejszym wątkiem licznych dyskusji na temat tej choroby jest dociekanie, czy można jej zapobiegać, a jeśli tak, to w jaki sposób?
Regularne ćwiczenia poprawiają zdrowie na wiele sposobów. Osoby ćwiczące regularnie rzadziej zapadają na depresję, choroby serca, demencję, nowotwory, cukrzycę i wiele innych chorób przewlekłych. Jeśli mamy osteoporozę lub niską masę kostną albo złamaliśmy kość w wyniku niegroźnego wypadku, takiego jak upadek z normalnej wysokości (tzw. złamanie niskoenergetyczne) lub podczas wykonywania prostej czynności – na pewno jesteśmy w grupie ryzyka osteoporozy.
Korzyści z ćwiczeń
Ćwiczenia to jedna z najskuteczniejszych związanych ze stylem życia strategii wspomagających wzmacnianie siły kości i zmniejszających ryzyko złamań w późniejszym wieku. Poprawiając lub utrzymując gęstość kości, ćwiczenia zwiększają objętość, siłę i wydajność mięśni. Aby odnieść odpowiednią korzyść, należy ćwiczyć regularnie i nieprzerwanie.
Najlepsze ćwiczenia w profilaktyce osteoporozy to:
- ćwiczenia z obciążeniem
- trening siłowy
- trening i reedukacja posturalna
- trening równowagi
- rozciąganie.
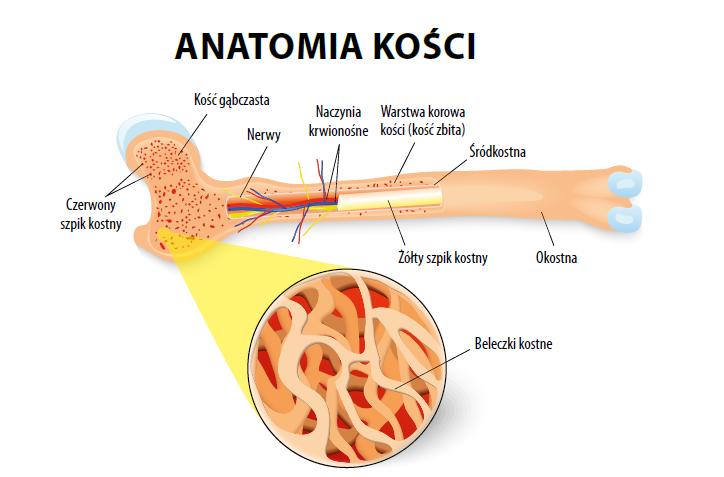
Ćwiczenia z obciążeniem
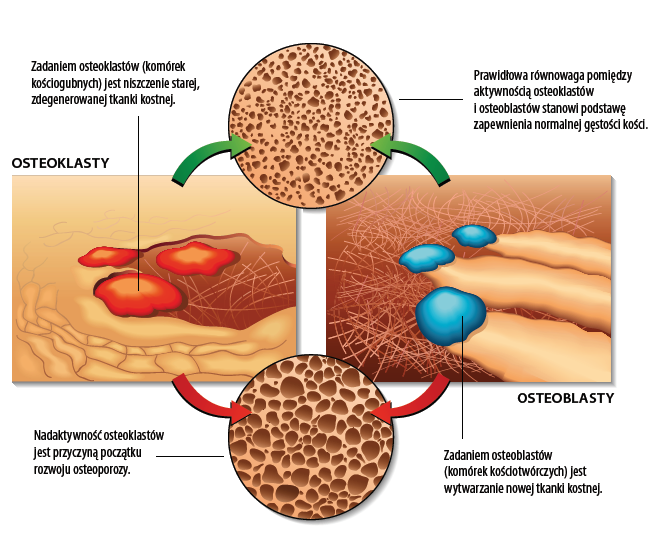
Ćwiczenia z obciążeniem to najskuteczniejsza forma ćwiczeń dla utrzymania wytrzymałych kości, zwłaszcza kości biodrowych i kręgosłupa10. Jak mówi prawo Wolffa – forma jest wynikiem funkcji8. Przemodelowanie i odkładanie się osteoblastów przebiega zgodnie z napięciami działającymi na kość, tak więc ułożenie beleczek kostnych u danej osoby zależy od jej poziomu aktywności i stylu życia. U osoby nieaktywnej musi dojść do demineralizacji i dlatego przeważa aktywność osteoklastów. Ćwiczenia są szczególnie ważne u starszych kobiet, u których po menopauzie dochodzi do większej utraty tkanki kostnej9. Osoby o umiarkowanym lub wysokim ryzyku złamań mogą potrzebować ćwiczeń z obciążeniem o niższej intensywności, w zależności od kondycji fizycznej. Główną zasadą jest zaczynanie od niskiego oporu, małej intensywności i stopniowe wprowadzanie progresji. Popularne typy ćwiczeń obejmują chodzenie, taniec, jogging, wchodzenie po schodach, aerobik ze stepem i bieganie, a można je wykonywać przez 20–60 minut – w sposób ciągły lub z przerwami, z częstotliwością od trzech do pięciu razy w tygodniu.
Trening siłowy
Te ćwiczenia skupiają się na cięższej pracy mięśni i wzmacnianiu ich, dzięki czemu zmniejsza się ryzyko upadków, które stanowią poważny problem w populacji geriatrycznej. Powszechnie stosowany sprzęt to ciężarki, taśmy oporowe, sprężyny czy bloczki. Dobrymi metodami treningu siłowego są techniki oporowej hydroterapii, pływanie i jazda na rowerze. Progresja tutaj także musi być powolna i dobrze przemyślana. Treningi przeprowadza się 2–3 dni w tygodniu, każdy obejmuje dwa–trzy zestawy po 8–12 powtórzeń, z uwzględnieniem wszystkich ważnych grup mięśni.
Trening i reedukacja na temat postawy ciała
Kifoza i protrakcja głowy to najpowszechniejsze wady postawy u osób starszych. Im bardziej dana osoba pochyla się czy garbi, tym większy nacisk wywiera na przód kręgów kręgosłupa, co naraża kręgi na jeszcze większe ryzyko złamania. Zła postawa zaburza równowagę w przeciwległej grupie mięśni, co powoduje ból, sztywność i przykurcze po jednej stronie, a wydłużenie po przeciwnej stronie ciała. To wszystko może prowadzić do upadków i złamań. Ocena postawy ciała, jej naprawa i reedukacja jest niezbędna do skorygowania owych nieprawidłowości. Trening postawy przeprowadzany podczas stania, siedzenia i wykonywania codziennych czynności może zapobiec garbieniu się lub zmniejszyć jego zaawansowanie. Ćwiczenia polegają na rozciąganiu kręgosłupa, wzmacnianiu mięśni rdzenia (tzw. core exercises), obejmują ćwiczenia brzucha oraz kończyn. Do metod korekcji wad postawy należy również technika biofeedback.
Trening równowagi
Zredukować ryzyko upadków i złamań mogą także ćwiczenia poprawiające równowagę i koordynację ruchową. Ćwiczenia takie powinny być przeprowadzane z najwyższą ostrożnością, po upewnieniu się, że powierzchnia nie jest śliska, daje stabilność, a w zasięgu ręki znajduje się podpórka, na wypadek gdyby pacjent nagle stracił równowagę. Przeprowadza się je dwa– trzy razy w tygodniu, przez 10–20 minut.
Rozciąganie
Elastyczność mięśni zmniejsza się w starszym wieku z powodu zmian morfologicznych i fizjologicznych oraz stylu życia, powodując ból i sztywność. Konsekwencje tego stanu to utrata masy kostnej, osłabienie siły mięśni i zwiększone ryzyko upadków. W takiej sytuacji polecane są ćwiczenia rozciągające – bezpieczne i łatwe do wykonania. Musi je poprzedzać odpowiednia rozgrzewka i kończyć odpowiednie schłodzenie. W programie ćwiczeń dla populacji osób z osteoporozą idealne jest rozciąganie (stretching) przez 5–10 minut. Należy przeprowadzać rozciąganie wszystkich głównych grup mięśni. Ważnym czynnikiem pomagającym w przestrzeganiu stałego harmonogramu treningu jest dobieranie takich ćwiczeń, które są dopasowane do możliwości osoby starszej i sprawiają jej przyjemność. Dokładne wypełnianie protokołu ćwiczeń i stopniowa jego progresja jest kluczem do zapobiegania osteoporozie i jej powikłaniom. Połączenie progresywnego treningu oporowego ze zróżnicowanymi aktywnościami obciążeniowymi o umiarkowanej intensywności jest najbardziej skuteczne w zwiększaniu gęstości kości i zapobieganiu utracie masy kostnej występującej podczas starzenia się.
INNE METODY FIZJOTERAPEUTYCZNE POMOCNE PRZY OSTEOPOROZIE
Od lat w leczeniu osteoporozy stosowana jest pomocniczo magnetoterapia. Już w roku 1990 opublikowano badanie kliniczne, przeprowadzone przez zespół pod kierownictwem F. Tabraha, które wykazało, że magnetoterapia pulsacyjna (PEMFs) znacząco zwiększa gęstość mineralną kości11.
Bardziej współczesny przegląd badań przeprowadzony przez T. Wanga i wsp. w 2019 roku również określa ten rodzaj postępowania jako obiecujący sposób leczenia osteoporozy. Autorzy ci piszą, że magnetoterapia pulsacyjna „stymuluje osteoblastogenezę, tłumi osteoklastogenezę i wpływa na aktywność macierzystych komórek mezenchymalnych szpiku kostnego oraz osteocytów, co ostatecznie prowadzi do zachowania masy i siły kości”12 .
Dowodów na skuteczność tej terapii w osteoporozie dostarcza na przykład saudyjskie badanie kliniczne z 2017 roku. Objęło ono 85 uczestników w wieku 60–75 lat, podzielonych na trzy grupy. Wszystkich uczestników poddano leczeniu farmakologicznemu osteoporozy (witamina D, wapń i alendronian sodu). Dodatkowo w grupie pierwszej (30 osób) stosowano wibrację całego ciała (WBV – ang. whole body vibration): dwa razy w tygodniu po 25 minut przez cztery miesiące, natomiast w grupie drugiej (30 osób) poza lekami zastosowano magnetoterapię: dwa razy w tygodniu po 50 minut przez cztery miesiące. Grupa trzecia (25 osób) stanowiła grupę kontrolną. Porównanie wyników densytometrii przed interwencją i po niej wykazało, że zarówno wibracja całego ciała, jak i magnetoterapia znacząco poprawiły gęstość kości uczestników (poprawy nie zaobserwowano w grupie kontrolnej stosującej wyłącznie leczenie farmakologiczne)13 .
Inną metodą fizjoterapii stosowaną przy osteoporozie jest elektroterapia. W artykule przeglądowym Thierry’ego Paillarda z 2018 roku czytamy, że regularna elektrostymulacja mięśni może wywierać korzystny wpływ na mineralną gęstość kości u zdrowych osób starszych. Wydaje się wprawdzie, że metoda ta raczej nie pełni funkcji osteogenicznej, ponieważ aplikowana jest w warunkach statycznych i nie wywiera oczywistego nacisku mechanicznego na kości, jednak badania wykazały, że mimo to elektrostymulacja może korzystnie wpływać na osteogenezę. Na przykład w badaniu z udziałem 38 70-letnich kobiet z osteopenią trzy sesje elektrostymulacji neuromięśniowej (NMES – ang. neuromuscular electrical stimulation), przeprowadzane co 14 dni przez rok, przyniosły poprawę gęstości mineralnej kości kręgosłupa lędźwiowego (ale nie szyjki kości udowej). W innym badaniu NMES aplikowana podczas świadomych skurczów mięśni (podczas chodzenia po schodach) zwiększyła gęstość kości kończyn dolnych (bardziej niż sama NMES czy same świadome skurcze mięśni). Natomiast w badaniu z zastosowaniem funkcjonalnej elektrostymulacji (FES – ang. functional electrical stimulation) wykazano, że metoda ta (w połączeniu z treningiem oporowym) zwiększa gęstość kości głównie w konkretnym miejscu przyłożenia ładunku.
Fakt, że NMES stymuluje osteogenezę lub sprzyja redukcji utraty kości związanej z wiekiem może wynikać z czynników mechanicznych i humoralnych związanych ze skurczami wywoływanymi elektrycznie. Jak wykazały modele zwierzęce i badania na ludziach, bodźce mechaniczne docierające do osteoblastów prowadzą do wydzielania się całego szeregu czynników wzrostu, które są głównymi regulatorami osteogenezy. Ponadto elektrostymulacja neuromięśniowa przyczynia się do zwiększenia przepływu krwi w danym miejscu i nasilenia cyrkulacji substancji niezbędnych do powstawania tkanki kostnej. Tym samym regularne stosowanie NMES może sprzyjać osteogenezie14.
Kolejną metodą fizjoterapii pomocną przy osteoporozie może być terapia ultradźwiękami. Choć brak jest dowodów z badań na ludziach, by ten sposób leczenia zwiększał mineralną gęstość kości, autorzy tureckiego badania retrospektywnego obejmującego 1610 pacjentek w wieku pomenopauzalnym twierdzą, że ultradźwięki pomagają zmniejszać dolegliwości ze strony układu kostnego, poprawiają możliwości ćwiczenia pacjentek oraz zmniejszają ryzyko osteoporozy15.
Najczęściej stosowaną i badaną formą terapii ultradźwiękami są ultradźwięki pulsacyjne o niskim natężeniu (LIPUS – ang. low-intensity pulsed ultrasound). W chińskim artykule z 2017 roku czytamy, że metoda ta stosowana jest jako bodziec nasilający procesy naprawy tkanek mięśniowo-szkieletowych. Wykazano, że LIPUS pomaga w gojeniu się złamań – skraca czas rekonwalescencji poprzez wspomaganie różnych etapów gojenia16.
Niewątpliwie jest to skuteczna metoda leczenia urazów tkanek, w tym tkanki kostnej. Jeśli zaś chodzi o osteoporozę i osteopenię, według autorów chińskich badań na zwierzętach kluczem do skuteczności może być zwiększenie intensywności ultradźwięków. Piszą oni, że szeroko stosowana intensywność 30 mW/cm2 jest wystarczająca do leczenia urazów tkanek, natomiast przy leczeniu osteoporozy należałoby rozważyć intensywność na poziomie 150 mW/cm2 (stosowaną przez nich z dobrym skutkiem w badaniach na szczurach)17.
- Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of a WHO Study Group. Geneva, World Health Organization, 1994 (WHO Technical Report Series, No. 843)
- The world health report 2004: changing history. Geneva, World Health Organization, 2004.
- Prevention and management of osteoporosis. Report of a WHO Scientific Group. Geneva, World Health Organization, 2003 (WHO Technical Report Series, No. 921)
- Guidelines for preclinical evaluation and clinical trials in osteoporosis. Geneva, World Health Organization,1998
- WHO scienti_ic group on the assessment of osteoporosis at primary health care level – Summary Meeting Report Brussels, Belgium, 5-7 May 2004
- Capture the Fracture: A global campaign to break the fragility fracture cycle is available on www. io_bonehealth.org. The report was produced as part of the World Osteoporosis Day 2012 Campaign
- Kanis 1994 Kanis JA. Assessment of fracture risk and its application to screening for postmenopausal osteoporosis: synopsis of a WHO report. WHO Study Group. Osteoporosis International 1994; 4(6):368–81.
- Wolff I., van Croonenborg J.J., Kemper H.C., Kostense P.J., Twisk J.W., The effect of exercise training programs on bone mass: a metaanalysis of published controlled trials in pre – and postmenopausal women. Osteoporosis International 1999; 9(1):1–12
- Exercise for preventing and treating osteoporosis in postmenopausal women. Bonaiuti D., Shea B., Iovine R.,Negrini S., Welch V., Kemper H., Wells G.A., Tugwell P., Cranney A., The Cochrane Library 2002, Issue 2
- http://www.osteoporosis.org.au , 2nd Edition 12/13, Exercise consumer guide
- Tabrah F. et al., J Bone Miner Res. 1990 May; 5(5): 437-42
- Wang T. et al., Osteoporos Int. 2019 Feb; 30(2): 267-276
- Shanb A.A. et al., J Back Musculoskelet Rehabil. 2017 Aug 3; 30(4): 903-912
- Paillard T., Front Physiol. 2018; 9: 1035
- Ozdemir F. et al., Rheumatol Int. 2008 Feb; 28(4): 361-5
- Zhang N. et al., J Orthop Translat. 2017 Apr; 9: 52-59
- Sun S. et al., Ultrasonics. 2021 May; 113: 106360