Kompresja korzenia nerwu szyjnego może prowadzić do różnorodnych oznak i objawów, włącznie z bólem korzeniowym i radikulopatią1-3. Ból korzeniowy oznacza ból, który pojawia się jako następstwo stanu zapalnego i/lub kompresji korzenia nerwu szyjnego3-5. Ból korzeniowy uważany jest za schorzenie bólowe o charakterze mieszanym, w którym somatyczny ból przeniesiony przeplata się z bólem neuropatycznym2. Radikulopatia dotyczy obiektywnych deficytów neurologicznych, takich jak deficyty sensoryczne (np. utrata czucia lub parestezja), deficyty motoryczne (np. słabość motoryczna) i/lub zmiany odruchów3,5,6. Jednakże w literaturze termin „radikulopatia” używany jest często w szerszym kontekście, odnoszącym się do wszystkich oznak i objawów, jakie mogą wystąpić w wyniku kompresji korzenia nerwu, obejmując zarówno radikulopatię, jak i ból korzeniowy3,4,7. Czasami określa się to jako zespół korzeniowy8-10.
Aktualnie brak jest uzgodnionych kryteriów diagnozowania radikulopatii szyjnej (rozumianej w szerszym kontekście)11. Diagnoza radikulopatii szyjnej najczęściej oparta jest na klinicznych oznakach i objawach, towarzyszących kompresji korzenia nerwu, identyfikowanej za pomocą obrazowania medycznego (np. rezonansu magnetycznego MRI lub tomografii komputerowej)4.
Badanie kliniczne obejmuje zazwyczaj badanie fizykalne, takie jak testy prowokacyjne i testy redukcji, oraz kliniczne badanie neurologiczne1,7,12. Precyzję diagnostyczną różnych testów klinicznych w radikulopatii szyjnej podsumowano niedawno w dwóch przeglądach systematycznych7,12. Jeden z nich przyniósł konkluzję, iż istnieją dowody na to, że pozytywny test Spurlinga, pozytywny test ściskania ramienia i pozytywny test dystrakcji szyjnej są trafnymi testami klinicznymi dla zwiększenia prawdopodobieństwa radikulopatii szyjnej, w oparciu o ich wysoką specyficzność7. Negatywny test ściskania ramienia i kombinacja negatywnych testów neurodynamicznych kończyny górnej (ULNT) uznane zostały za najdokładniejsze testy kliniczne dla zmniejszenia prawdopodobieństwa radikulopatii szyjnej7. Drugi przegląd systematyczny ujawnił dowody na to, że test Spurlinga i testy ULNT mogą być używane do obniżenia prawdopodobieństwa radikulopatii szyjnej ze względu na ich wysoką czułość12. Wnioski wypływające z obu przeglądów miały jednakże charakter wstępny, ponieważ
Materiał i metody
Projekt
Badanie dokładności diagnostycznej przeprowadzono zgodnie z wytycznymi STARD18. Dane zebrane zostały prospektywnie. Badanie zostało zaaprobowane przez Komisję Etyki Medycznej Elisabeth Amphia Hospital w Tilburgu w Holandii (METC-2013-02). Wszyscy uczestnicy złożyli pisemną świadomą zgodę na udział w badaniu.
Uczestnicy
Do badania kwalifikowano kolejnych pacjentów z bólem szyi i/lub ramienia, którzy kierowani byli przez lekarza pierwszego kontaktu lub specjalistę do kliniki wielodyscyplinarnej z podejrzeniem radikulopatii szyjnej. Pacjenci byli włączani do badania, jeżeli mieli co najmniej 18 lat i rozumieli język holenderski w stopniu wystarczającym, by wypełnić kwestionariusze. Wyłączeni z badania byli pacjenci, którzy zgłaszali poważne patologie szyjne (np. nowotwory złośliwe, reumatoidalne zapalenie stawów, złamania lub mielopatię), schorzenia neurologiczne (np. stwardnienie rozsiane), cukrzycę, zespół wieloobjawowego bólu miejscowego, polineuropatię lub historię operacji chirurgicznych kręgosłupa.
Wzorzec odniesienia
Rozpoznanie radikulopatii szyjnej wymagało spełnienia dwóch kryteriów: (1) neurochirurg musiał zdiagnozować u pacjenta radikulopatię szyjną w oparciu o prezentację objawów klinicznych (tj. obecność bólu korzeniowego i/lub deficytów neurologicznych, takich jak drętwienie, słabość mięśni lub zmienione odruchy, odnoszące się do radikulopatii szyjnej); oraz (2) skan MRI musiał potwierdzić ucisk lub podrażnienie korzenia nerwowego na odpowiednim poziomie segmentowym (czyli na tym samym lub sąsiednim poziomie) po stronie ipsilateralnej19.
Testy indeksowe
Pytania wywiadu z pacjentem
Ze względu na brak dowodów dokładności diagnostycznej pytań wywiadu z pacjentem w radikulopatii szyjnej, odbyliśmy spotkanie grupy fokusowej w celu ustalenia, które pytania wywiadu powinny zostać włączone do badania. Grupa fokusowa składała się z dwóch fizjoterapeutów, neurochirurga i chirurga ortopedycznego. Wszyscy członkowie grupy fokusowej mieli duże (powyżej 10 lat) doświadczenie kliniczne w postępowaniu z pacjentami z radikulopatią szyjną i byli związani z różnymi placówkami medycznymi (tzn. wielodyscyplinarną kliniką podstawowej opieki medycznej, praktyką fizjoterapeutyczną, szpitalem i uniwersytetem).
Włączono popularne pytania wywiadu, dotyczące czasu trwania objawów, obecności i intensywności bólu szyi i ramienia, prowokacji lub redukcji objawów za sprawą określonych ruchów szyi lub ramienia, a także obecności parestezji, drętwienia i słabości mięśni. Dla celów zbierania danych sporządzono listę wybranych pytań wywiadu.
Testy kliniczne
Wybór testów klinicznych oparty był przede wszystkim na bieżącej literaturze. Dodatkowo grupa fokusowa uznała, że testy muszą być łatwe do wykonania w praktyce klinicznej i muszą być odzwierciedleniem przekonującego uzasadnienia teoretycznego.
Badanie kliniczne składało się z testu Spurlinga, neurodynamicznego testu kończyny górnej dla nerwu pośrodkowego (ULNT1), testu ulgi przy odwodzeniu barku, testu dystrakcji szyjnej i klinicznego badania neurologicznego (testy odczuć, odruchów i mięśni).
Wszystkie testy kliniczne wykonywane były przez doświadczonego fizjoterapeutę mięśniowo-szkieletowego.
Procedury
Wywiad z pacjentem i testy kliniczne wykonywane były przed wzorcem odniesienia, by zagwarantować, że zarówno pacjent, który wypełnił listę wywiadu, jak i fizjoterapeuta, który wykonywał testy kliniczne, będą nieświadomi ostatecznej diagnozy. Fizjoterapeuta nie miał wglądu w odpowiedzi pacjenta na pytania z wywiadu. Lekarz specjalista, który stawiał diagnozę kliniczną, i radiolog, który oceniał skan MRI, nie mieli wglądu w odpowiedzi pacjenta na pytania z wywiadu ani w wyniki testów klinicznych. Radiolog był świadomy, że u pacjentów podejrzewano radikulopatię szyjną. Maksymalne ramy czasowe pomiędzy MRI i testami indeksowymi wynosiły 2 godziny. Kliniczną diagnozę medyczną uzyskiwano w ciągu 1,5 tygodnia po wykonaniu MRI, przeprowadzeniu wywiadu z pacjentem i badania klinicznego.
Analizy statystyczne
Wielkość próby
W oparciu o czułość i specyficzność 0,80, zachorowalność 50%, wynik z wynoszący 1,96, błąd krańcowy 0,10 i wskaźnik fluktuacji 10% – wymagana była próba o wielkości w przybliżeniu 135 uczestników7,20,21.
Brakujące wartości
W przypadku niejasnych lub brakujących rezultatów testu pacjenci byli wyłączani z analiz tego konkretnego pytania wywiadu lub testu klinicznego.
Dokładność diagnostyczna
Zbudowano tabelę 2x2, w której rezultaty testów indeksowych zestawiono z rezultatami wzorca odniesienia. Dokładność diagnostyczną obliczono w kategoriach czułości, specyficzności oraz pozytywnego i negatywnego wskaźnika wiarygodności (LR) z 95% przedziałami ufności (95%CI), przy wykorzystaniu strony internetowej do obliczeń statystycznych www.vassarstats.net22.
Chociaż brak jest jednolitych kryteriów interpretacji wartości czułości i specyficzności, uznaliśmy wartości czułości i specyficzności ≥ 0,80 za wysokie, 0,60-0,79 – za umiarkowane, a niższe niż 0,60 – za niskie. Pozytywny LR poniżej 2 lub negatywny LR powyżej 0,5 wskazują na ograniczoną lub zerową wartość diagnostyczną23. Pozytywny LR od 2 do 5 lub negatywny LR pomiędzy 0,5 i 0,2 uznawane były za małe, lecz potencjalnie istotne, ponieważ takie LR prowadzą do niewielkiego, lecz istotnego wzrostu lub spadku prawdopodobieństwa schorzenia (tj. radikulopatii szyjnej). Pozytywny LR powyżej 5 i negatywny LR poniżej 0,2 uważane były za umiarkowane, ponieważ prowadzą one do umiarkowanych zmian prawdopodobieństwa choroby. Pozytywny LR powyżej 10 i negatywny LR poniżej 0,1 uznawane były za wysokie, ponieważ generalnie takie LR prowadzą do dużych, często decydujących wzrostów lub spadków prawdopodobieństwa schorzenia23.
Rezultaty
Uczestnicy
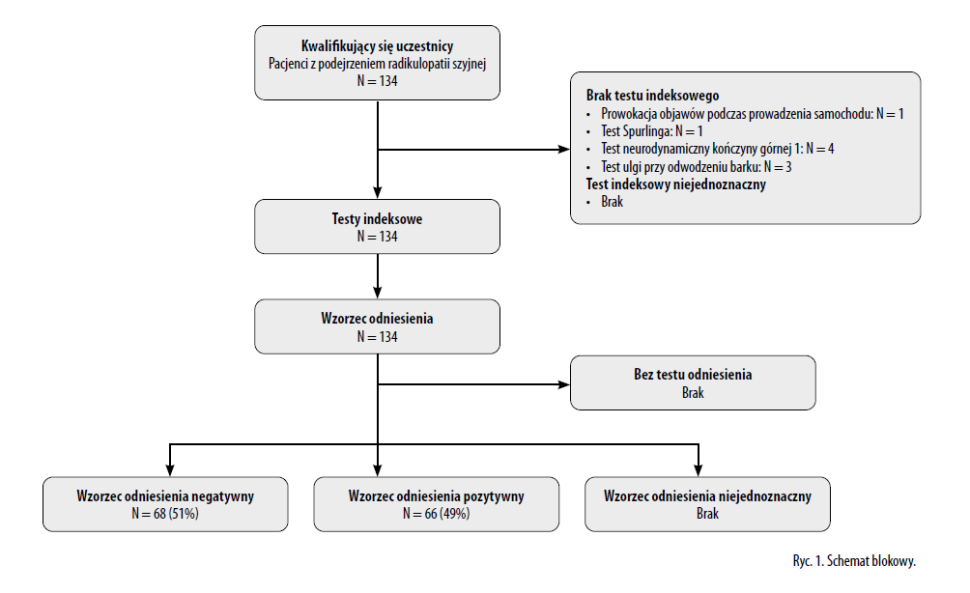
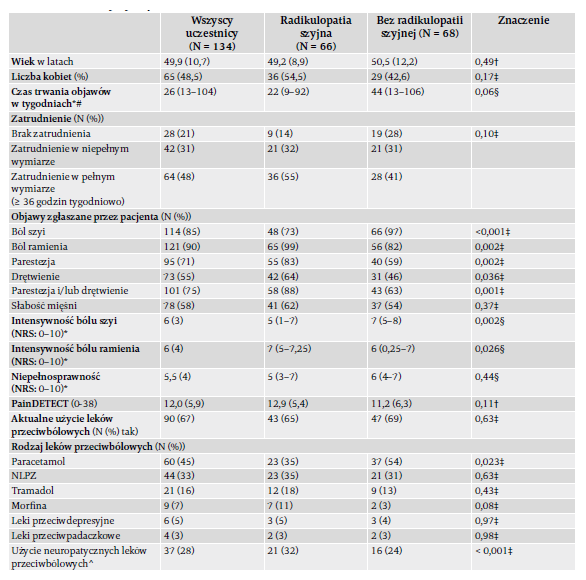
Do badania włączono 134 pacjentów, z których u 66 (49%) zdiagnozowano radikulopatię szyjną. Ryc. 1 przedstawia schemat blokowy badania. Średni wiek (odchylenie standardowe) wynosił 49,9 (10,7) lat, 49% uczestników stanowiły kobiety, a mediana czasu trwania objawów wynosiła 26 (IQR: 13-104) tygodni. Pacjenci z radikulopatią szyjną częściej zgłaszali ból ramienia i znacząco wyższą intensywność bólu ramienia niż ci, u których nie występowało to schorzenie. Pacjenci bez radikulopatii częściej zgłaszali ból szyi i oceniali jego intensywność jako znacząco wyższą niż pacjenci z radikulopatią szyjną. Pacjenci z radikulopatią szyjną częściej stosowali leki na ból neuropatyczny (np. tramadol, morfinę, leki przeciwdepresyjne i/lub przeciwpadaczkowe) niż pacjenci bez radikulopatii szyjnej. Istniała różnica czasu trwania objawów pomiędzy tymi dwiema grupami, choć nie była ona statystycznie znacząca. Dalsze szczegóły zawiera tabela 1.
Tabela 1. Charakterystyka podstawowa.
Wartości przedstawiono jako średnie (SD – odchylenie standardowe) dla danych ciągłych i jako odsetki dla danych
kategorycznych, o ile nie zaznaczono inaczej. Skróty i symbole: * – dane przedstawione jako mediana i zakres międzykwartylowy
(IQR), #N = 133; NRS – skala numeryczna; NLPZ – niesteroidowe leki przeciwzapalne; PainDETECT – kwestionariusz przesiewowy
wykrywania bólu (maksymalny wynik: 38); † – test t dla prób niezależnych; § – test U Manna-Whitneya dla prób niezależnych;
‡ – test chi-kwadrat Pearsona; ^ – pozytywny, jeżeli stosowany był co najmniej jeden z następujących leków: tramadol, morfina,
leki przeciwdepresyjne, leki przeciwpadaczkowe.
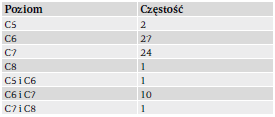
U większości pacjentów z radikulopatią szyjną rezultaty wzorca odniesienia wskazywały na udział korzenia nerwowego C6 i/lub C7, z kilkoma wskazaniami na udział C5 lub C8. Bardziej szczegółowy opis rezultatów wzorca odniesienia podano w tabeli 2.
Tabela 2. Przegląd poziomów radikulopatii szyjnej.
Brakujące wartości
Wystąpiły minimalne braki danych dotyczące czasu trwania objawów (N = 1; 1%) i czterech testów indeksowych, a mianowicie: „Prowokacja objawów podczas prowadzenia samochodu” (N = 1; 1%), ponieważ osoba ta nie prowadziła samochodu, test Spurlinga (N = 1; 1%), ULNT1 (N = 4; 3%) i test ulgi przy odwodzeniu barku (N = 3; 2%). Nie wystąpiły braki danych dla innych pytań wywiadu ani testów klinicznych.
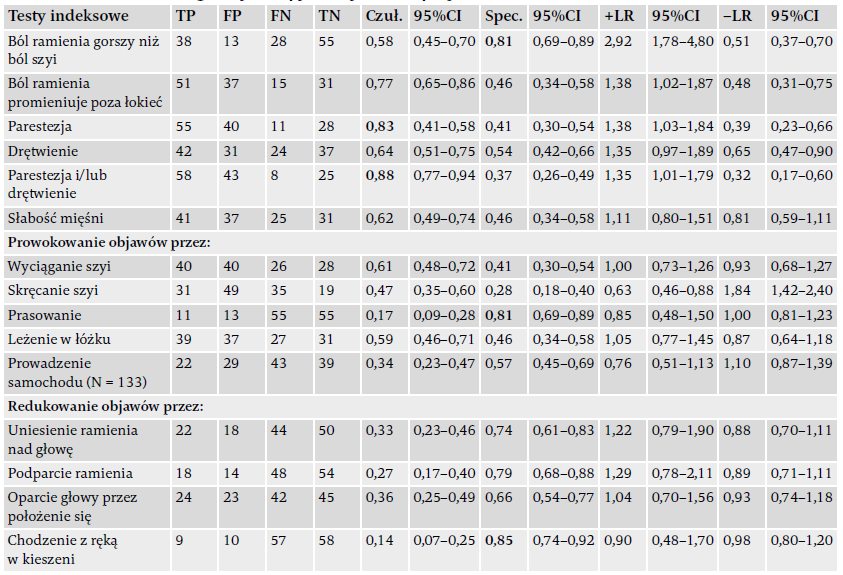
Tabela 3. Dokładność diagnostyczna pytań wywiadu z pacjentem (N = 134).
Skróty: TP – prawdziwie pozytywny; FP – fałszywie pozytywny; FN – fałszywie negatywny; TN – prawdziwie negatywny; Czuł.
– czułość; 95%CI – przedział ufności 95%; Spec. – specyficzność; +LR – pozytywny wskaźnik wiarygodności; –LR – negatywny wskaźnik wiarygodności. Czułość i specyficzność ≥ 0,80 wyróżniono pogrubioną czcionką.
Dokładność diagnostyczna
Pytania wywiadu z pacjentem
Dla pytań wywiadu specyficzność wahała się pomiędzy 0,28 i 0,85, a czułość wahała się pomiędzy 0,14 i 0,88 (tabela 3). Pytania wywiadu o „ból ramienia gorszy niż ból szyi”, „prowokację objawów podczas prasowania” i „redukowanie objawów poprzez chodzenie z ręką w kieszeni” wykazywały wysoką specyficzność (0,81-0,85). Pytania wywiadu o „obecność parestezji” (0,83) i „obecność parestezji i/lub drętwienia” (0,88) wykazywały wysoką czułość. Tym niemniej wszystkie wskaźniki wiarygodności uznano za niskie albo posiadające ograniczoną lub zerową wartość.
Badanie kliniczne
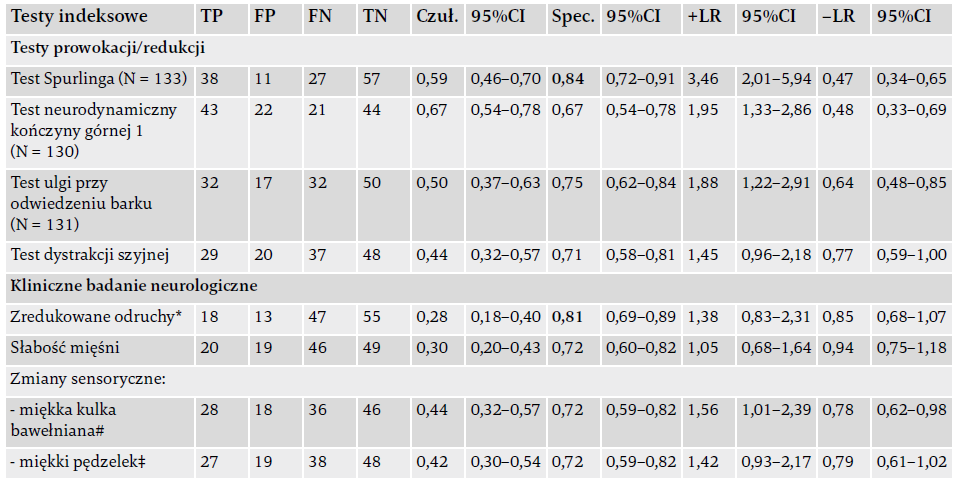
Dla badania klinicznego specyficzność wahała się pomiędzy 0,67 i 0,84, a czułość – pomiędzy 0,28 i 0,67 (tabela 4). Test Spurlinga (0,84) i obecność zredukowanych odruchów (0,81) wykazywały wysoką specyficzność. Żaden z testów klinicznych nie wykazywał wysokiej czułości. Ponieważ bardzo niewielu uczestników doświadczało hiperestezji podczas badania miękką bawełnianą kulką (N = 6) lub miękkim pędzelkiem (N = 2), a tylko jeden uczestnik doświadczał wzmocnionych odruchów, postanowiliśmy nie wyliczać dokładności diagnostycznej dla tych wyników, ponieważ analizy miały zbyt niską moc, by możliwe było osiągnięcie prawidłowych wniosków. Wykonywanie testów klinicznych ani wzorca odniesienia nie wywołało żadnych niepożądanych zdarzeń.
Tabela 4. Dokładność diagnostyczna testów klinicznych u pacjentów z podejrzeniem radikulopatii szyjnej
(N = 134).
Skróty: TP – prawdziwie pozytywny; FP – fałszywie pozytywny; FN – fałszywie negatywny; TN – prawdziwie negatywny; Czuł. – czułość; 95%CI – przedział ufności 95%; Spec. – specyficzność; +LR – pozytywny wskaźnik wiarygodności; –LR – negatywny wskaźnik wiarygodności. * Uczestnicy z nasilonymi odruchami (N = 1) byli wyłączeni z tego wyliczenia. # Uczestnicy z hiperestezją (N = 6) byli wyłączeni z tego wyliczenia. ‡ Uczestnicy z hiperestezją (N = 2) byli wyłączeni z tego wyliczenia. Czułość i specyficzność ≥ 0,80 wyróżniono pogrubioną czcionką.;
Dyskusja
W przypadku kilku pytań wywiadu z pacjentem i testów klinicznych stwierdziliśmy odpowiednią dokładność diagnostyczną w diagnozowaniu radikulopatii szyjnej. Podczas interpretowania wartości diagnostycznej danego pytania lub testu ważne jest wzięcie pod uwagę roli tego punktu w ścieżce diagnostycznej. Wywiad z pacjentem leży na początku tej ścieżki i zazwyczaj składa się z kombinacji pytań mających zwiększyć lub zmniejszyć prawdopodobieństwo choroby.
Dla potwierdzenia radikulopatii szyjnej najbardziej pomocne będą pytania wywiadu o wysokiej specyficzności ze względu na niskie prawdopodobieństwo fałszywie pozytywnego wyniku testu.
Rezultaty naszego badania wykazują, że jeżeli ból ramienia jest gorszy niż ból szyi i/lub objawy prowokowane są podczas prasowania i/lub zmniejszają się podczas chodzenia z ręką w kieszeni, to wzrasta prawdopodobieństwo radikulopatii szyjnej.
W następnej kolejności do dalszego zwiększenia prawdopodobieństwa radikulopatii szyjnej można wykorzystać pozytywny test Spurlinga i/lub obecność zredukowanych odruchów.
Jednostki testowe o wysokiej czułości są najbardziej użyteczne w zmniejszaniu prawdopodobieństwa obecności radikulopatii szyjnej ze względu na niskie ryzyko fałszywie negatywnego rezultatu.
Wyniki naszego badania wskazują, iż prawdopodobieństwo radikulopatii szyjnej zmniejsza się, jeżeli pacjent nie doświadcza parestezji lub drętwienia.
Porównanie z literaturą przedmiotu
Wyniki wzorca odniesienia wykazują, że większość przypadków radikulopatii szyjnej dotyczyło korzeni nerwowych C6 i/lub C7, a w mniejszym stopniu – korzeni nerwowych C5 i C8. Tego się spodziewano, ponieważ korzeni nerwowych C6 i C7 radikulopatia szyjna dotyka najczęściej1,16. Dlatego też rezultaty naszego badania stosują się głównie w przypadkach, gdy schorzenie obejmuje te właśnie korzenie nerwowe.
Wywiady z pacjentami
Czułość i specyficzność obecności parestezji, drętwienia i słabości odbiegały od doniesień niedawnego przeglądu systematycznego13, opierającego swe wnioski na dwóch badaniach14,15. Różnice rezultatów mogą wynikać z użycia różnych wzorców odniesienia (tzn. elektromiografii igłowej14,15 w przeciwieństwie do diagnozy klinicznej połączonej z wynikami obrazowania), ponieważ te wzorce odniesienia koncentrują się na odmiennych aspektach choroby (tzn. na przewodzeniu nerwowym w przeciwieństwie do prezentacji klinicznej i patoanatomii).
W przypadku pozostałych pytań wywiadu z pacjentem nie było możliwości dokonania porównań z wcześniejszymi badaniami, ponieważ pytania te nie były wcześniej oceniane.
Redukowanie objawów podczas chodzenia z ręką w kieszeni zwiększa prawdopodobieństwo występowania radikulopatii szyjnej.
Testy kliniczne
Rezultaty testu Spurlinga pozostają w zgodzie z najnowszą literaturą, w której donoszono o przydatności testu Spurlinga w diagnozowaniu radikulopatii szyjnej w oparciu o jego wysoką specyficzność i umiarkowaną lub wysoką czułość7,24. Jeden przegląd systematyczny przyniósł wstępne dowody sugerujące, że test Spurlinga może również w wiarygodny sposób obniżać prawdopodobieństwo radikulopatii przy wyniku negatywnym dzięki swej wysokiej czułości12. Porównanie własności klinimetrycznych testu Spurlinga jest skomplikowane, ponieważ w uwzględnionej literaturze użyto sześciu różnych definicji operacyjnych tego testu7,12,25.
Test ulgi przy odwodzeniu barku wykazał umiarkowaną specyficzność i niską czułość. W jednym przeglądzie systematycznym donoszono o specyficzności tego testu wyższej niż stwierdzona przez nas (0,85) – w oparciu o jedno małe badanie u pacjentów z radikulopatią szyjną26.
Test ULNT1 wykazał umiarkowaną czułość i specyficzność. Trzy niedawne przeglądy systematyczne przyniosły konkluzję, iż ULNT1 może być używany do zmniejszania prawdopodobieństwa radikulopatii szyjnej ze względu na jego wyższą czułość i umiarkowaną specyficzność7,12,27. Czułość ULNT1, wykazana w badaniach objętych przeglądami, wahała się od niskiej do wysokiej, natomiast specyficzność wahała się od niskiej do umiarkowanej7,12,27. Różnice pomiędzy tymi rezultatami można wyjaśnić różnicami wzorców odniesienia oraz odmiennymi kryteriami testu pozytywnego w poszczególnych badaniach.
Test dystrakcji szyjnej wykazał nieco niższą dokładność diagnostyczną niż inne testy prowokacji i redukcji, co wskazuje na jego ograniczoną przydatność w diagnozowaniu radikulopatii szyjnej. W jednym przeglądzie systematycznym7, w oparciu o jedno małe badanie na pacjentach z radikulopatią szyjną, donoszono o wyższej specyficzności testu dystrakcji szyjnej niż stwierdzona w naszym badaniu (0,97)26.
Kliniczne badanie neurologiczne
Obecność zredukowanych odruchów wykazywała wysoką specyficzność i niską czułość. Inne punkty wykazywały umiarkowaną specyficzność i niską czułość. Jeden przegląd systematyczny podsumowano wnioskiem, iż pomimo wysokiej czułości, kliniczne badanie neurologiczne powiązane jest z niewłaściwą klasyfikacją w radikulopatii szyjnej z powodu swej niskiej specyficzności12. Te sprzeczne rezultaty można wyjaśnić różnicami zastosowanych wzorców odniesienia (elektromiografii igłowej w przeciwieństwie do prezentacji klinicznej połączonej z obrazowaniem medycznym) i populacji pacjentów (pacjenci z bólem szyi stopnia III28 w przeciwieństwie do pacjentów podejrzewanych o radikulopatię szyjną).
Mocne strony i ograniczenia badania
W aktualnej literaturze do diagnozowania radikulopatii szyjnej stosowane są różnorodne wzorce odniesienia (np. oznaki i objawy kliniczne, obrazowanie medyczne i/lub elektromiografia igłowa)11. W naszym badaniu diagnoza radikulopatii szyjnej była stawiana, jeżeli oznaki i objawy kliniczne zbiegały się z uciskiem korzenia nerwowego na odpowiednim poziomie segmentowym na skanie MRI1,4,11. Ponieważ, jak wiadomo, niezgodności pomiędzy obrazowaniem medycznym a ustaleniami klinicznymi zdarzają się dość często, ta metoda jest przedkładana nad opieranie diagnozy na samym obrazowaniu medycznym lub samych tylko oznakach i objawach1,4,11,19,29. Użycie różnych wzorców odniesienia powoduje trudności w porównywaniu rezultatów. Ponieważ brak jest powszechnej zgody co do złotego standardu lub odpowiedniego wzorca odniesienia w radikulopatii szyjnej, należy zachować ostrożność w interpretowaniu rezultatów wszystkich badań dokładności klinicznej w tym schorzeniu. Co więcej, w praktyce klinicznej diagnoza radikulopatii szyjnej nie opiera się tylko na wyniku pojedynczego wywiadu z pacjentem lub testu klinicznego – klinicyści łączą pytania wywiadu z testami klinicznymi, by potwierdzić lub obalić swą diagnozę. Dlatego też wartość diagnostyczna połączenia pytań wywiadu z testami klinicznymi powinna zostać ustalona w przyszłych badaniach, opracowujących modele diagnostyczne dla radikulopatii szyjnej.
Warto odnotować, że stosunkowo duża liczba pacjentów bez radikulopatii szyjnej doświadczała parestezji (59%) lub drętwienia (46%), choć była ona znacząco mniejsza niż wśród uczestników z radikulopatią szyjną. Porównywalna liczba pacjentów z radikulopatią (62%) i bez niej (54%) zgłaszała słabość mięśni. Wyniki te można wyjaśnić faktem, iż do badania włączani byli raczej uczestnicy z bólem szyi/ramienia i z podejrzeniem radikulopatii szyjnej niż osoby z podejrzeniem niespecyficznego bólu szyi.
W rozpoznawaniu radikulopatii szyjnej stosowane jest obrazowanie za pomocą rezonansu magnetycznego.
Użycie większej ilości leków z tej grupy można wyjaśnić poprzez element bólu neuropatycznego w radikulopatii szyjnej, który zazwyczaj jest bardziej dotkliwy i ma silniejszy wpływ na jakość życia niż inne rodzaje bólu30. Trudno określić, do jakiego stopnia stosowanie leków wpływało na dokładność diagnostyczną punktów wywiadu z pacjentem i testów klinicznych. W praktyce klinicznej pacjenci podczas oceny są często również pod wpływem leków przeciwbólowych i w naszym przekonaniu stosowanie leków nie podważa trafności naszych rezultatów.
Łatwe ćwiczenia na ból szyi
Obecne badanie prowadzone było w wielodyscyplinarnej klinice ambulatoryjnej, łączącej specjalistyczną opiekę medyczną (np. ortopedię i neurologię) z fizjoterapią. Taka struktura może sprawić, że klinikę odwiedzać będzie stosunkowo wysoka liczba pacjentów podejrzewanych o radikulopatię szyjną. Nie jest pewne, czy odsetek pacjentów, którzy rzeczywiście cierpieli na radikulopatię szyjną (49%) wśród tych, których podejrzewano o to schorzenie, był wyższy niż w innego typu ośrodkach podstawowej opieki zdrowotnej. Częstość występowania radikulopatii szyjnej w naszej próbie badawczej była jednak nieco niższa niż w większości badań dotyczących dokładności diagnostycznej, prowadzonych w bardziej wyspecjalizowanych ośrodkach opieki medycznej (tzn. w ośrodkach neurologii, ortopedii, chirurgii kręgosłupa lub neurochirurgii), gdzie wynosiła od 58 do 79%31-34. Tylko jedno badanie, prowadzone w czterech placówkach medycznych, wykazało niższą częstość występowania radikulopatii (35%)14. Ponieważ włączyliśmy do badania wystarczająco dużą liczbę pacjentów (N = 134) z podejrzeniem radikulopatii szyjnej, których skierowano do leczenia zachowawczego, jesteśmy przekonani, że nasze rezultaty są reprezentatywne, a błąd spektrum wydaje się nieprawdopodobny. Nasze rezultaty mogą pomóc klinicystom w pewniejszym określaniu prawdopodobieństwa radikulopatii szyjnej, potencjalnie redukując potrzebę kierowania pacjentów na obrazowanie medyczne. Postawienie dokładnej diagnozy w radikulopatii szyjnej pomaga klinicystom ustalić najlepsze opcje leczenia zachowawczego. Istnieją znaczne różnice w leczeniu zachowawczym niespecyficznego bólu szyi i radikulopatii szyjnej16,35, stąd zalecenia w wytycznych klinicznych są odmienne dla każdej z tych grup pacjentów4,36.
Wnioski
Pytania wywiadu o „ból ramienia gorszy niż ból szyi”, „prowokację objawów podczas prasowania”, „redukowanie objawów poprzez chodzenie z ręką w kieszeni”, test Spurlinga i zredukowane odruchy zwiększają prawdopodobieństwo radikulopatii szyjnej, podczas gdy brak parestezji i/lub drętwienia obniża prawdopodobieństwo radikulopatii szyjnej.
Kluczowe wiadomości
Obecne badanie przynosi nowatorskie spostrzeżenia na temat wartości diagnostycznej powszechnie stosowanych pytań wywiadu z pacjentem i testów klinicznych do diagnozowania radikulopatii szyjnej.
Trzy pytania wywiadu i dwa testy kliniczne są użyteczne w zwiększaniu prawdopodobieństwa radikulopatii szyjnej w przypadku pozytywnych wyników, natomiast dwa pytania wywiadu są użyteczne w obniżaniu prawdopodobieństwa radikulopatii szyjnej w przypadku ich negatywnych wyników. Wprawdzie większość ocenianych punktów nie spełniała naszych kryteriów czułości lub specyficzności ≥ 0,80, tylko kilka punktów wykazywało zarówno niską czułość, jak i niską specyficzność. Chociaż wymagana jest ostrożność, by nie nadinterpretowywać wartości dokładności diagnostycznej, to należy zakwestionować stosowanie tych słabych punktów w diagnozowaniu radikulopatii szyjnej, o ile rezultaty te zostaną potwierdzone w przyszłych badaniach.
Źródło: Physiotherapy 2021 Jun; 111: 74-82. doi: 10.1016/j. physio.2020.07.007. ©2021 The Autors. Na podstawie licencji Creative Commons 4.0 BY (http://creativecommons.org/ licenses/by/4.0/) Adaptacja: Katarzyna Bogiel
- sposób prowadzenia testów klinicznych w badaniach pierwotnych był zróżnicowany i interpretowano je według różnych kryteriów diagnostycznych;
- wielkość próbek i całkowita liczba pacjentów były stosunkowo małe;
- połączenie danych było utrudnione ze względu na zastosowanie różnych testów referencyjnych (np. obrazowania medycznego, elektromiografii, klinicznych oznak i objawów oraz kombinacji tych metod); i
- liczba badań z niskim ryzykiem błędu systematycznego była niewielka1,7,12.
Chociaż istnieje tylko ograniczona wiedza na temat testów klinicznych, jeszcze mniej wiadomo o dokładności diagnostycznej wywiadu z pacjentem w diagnozowaniu radikulopatii szyjnej. Niedawny przegląd systematyczny13, dotyczący dokładności diagnostycznej poszczególnych pytań wywiadu w radikulopatii szyjnej, mógł objąć zaledwie dwa badania14,15. Autorzy podsumowali go wnioskiem, że ból barku lub łopatki oraz zmniejszenie objawów przy ruchach szyi są tymi punktami wywiadu z pacjentem, które najbardziej wskazują na radikulopatię szyjną13. Donosili oni o wysokich wartościach specyficzności dla bólu szyi, bólu ramienia, bólu zachowującego ciągłość w czasie oraz utraty czucia13. Jednakże objawy te nie są patognomoniczne dla radikulopatii szyjnej i występują regularnie także w innych częstych schorzeniach, takich jak niespecyficzny ból szyi16 czy ból barku17. Z powodu niewielkiej liczby dostępnych badań wyrażono wezwanie do dalszych badań dokładności diagnostycznej pytań wywiadu z pacjentem13.
Podsumowując, ostatnie przeglądy systematyczne przyniosły konkluzję, że potrzeba więcej badań, by ocenić wartość diagnostyczną testów klinicznych12 i pytań wywiadu z pacjentem13 dla diagnozowania radikulopatii szyjnej. Dlatego też celem obecnego badania była ocena dokładności diagnostycznej możliwych pytań wywiadu z pacjentem i testów klinicznych w diagnozowaniu radikulopatii szyjnej.
- Iyer S., Kim H.J. Cervical radiculopathy. Curr Rev Musculoskelet Med 2016; 9: 272–280, http://dx.doi. org/10.1007/s12178-016-9349-4.
- Tampin B., Slater H., Briffa N.K., Neuropathic pain components are common in patients with painful cervical radiculopathy, but not in patients with nonspecific neck-arm pain. Clin J Pain 2013; 29:846–56, http://dx.doi.org/10.1097/AJP.0b013e318278d434.
- Van Zundert J., Huntoon M., Patijn J., Lataster A., Mekhail N., van Kleef M. et al. 4. Cervical radicular pain. Pain Pract 2010; 10: 1–17, http://dx.doi.org/10.1111/j.1533-2500.2009.00319.x.
- Kjaer P., Kongsted A., Hartvigsen J., Isenberg-Jorgensen A., Schiotzz-Christensen B., Soborg B. et al., National Clinical Guidelines for non-surgical treatment of patients with recent onset neck pain or cervical radiculopathy. Eur Spine J 2017; 26: 2242–57, http://dx.doi.org/10.1007/s00586-017-5121-8.
- Bogduk N., On the definitions and physiology of backpain, referred pain, and radicular pain. Pain 2009; 147: 17–19, http://dx.doi.org/10.1016/j.pain.2009.08.020.
- Govind J., Lumbar radicular pain. Aust Fam Physician 2004; 33: 409–412.
- Thoomes E.J., van Geest S., van der Windt D.A., Falla D., Verhagen A.P., Koes B.W. et al., Value of physical tests in diagnosing cervical radiculopathy: a systematic review. Spine J 2017, http://dx.doi. org/10.1016/j.spinee.2017.08.241.
- Gärtner F.R., Marinus J., van den Hout W.B., Vleggeert-Lankamp C., Stiggelbout A.M., The Cervical Radiculopathy Impact Scale: development and evaluation of a new functional outcome measure for cervical radicular syndrome. Disabil Rehabil 2020; 42: 1894–1905, http://dx.doi.org/10.1080/0963828 8.2018.1534996.
- Bardin L.D., King P., Maher C.G., Diagnostic triage for low back pain: a practical approach for primary care. Med J Aust 2017; 206: 268–273, http://dx.doi.org/10.5694/mja16.00828.
- Van Boxem K., Cheng J., Patijn J., van Kleef M., Lataster A., Mekhail N. et al., Lumbosacral radicular pain. Pain Pract 2010; 10: 339–358, http://dx.doi.org/10.1111/j.1533-2500.2010.00370.x.
- Thoomes E.J., Scholten-Peeters G.G.M., De Boer A.J., Olsthoorn R., Verkerk K., Lin C. et al., Lack of uniform diagnostic criteria for cervical radiculopathy in conservative intervention studies: a systematic review. Eur Spine J 2012; 21: 1459–1470, http://dx.doi.org/10.1007/s00586-012-2297-9.
- Lemeunier N., da Silva-Oolup S., Chow N., Southerst D., Carroll L., Wong J.J. et al., Reliability and validity of clinical tests to assess the anatomical integrity of the cervical spine in adults with neck pain and its associated disorders: Part 1 – a systematic review from the Cervical Assessment and Diagnosis Research Evaluation (CADRE). Eur Spine J 2017, http://dx.doi.org/10.1007/s00586-017-5153-0.
- Mizer A., Bachmann A., Gibson J., Donaldson M.B., Self-report and subjective history in the diagnosis of painful neck conditions: a systematic review of diagnostic accuracy studies. Musculoskelet Sci Pract 2017; 31: 30–44, http://dx.doi.org/10.1016/j.msksp.2017.06.002.
- Wainner R.S., Fritz J.M., Irrgang J.J., Boninger M.L., Delitto A., Allison S., Reliability and diagnostic accuracy of the clinical examination and patient self-report measures for cervical radiculopathy. Spine (Phila Pa 1976) 2003; 28: 52–62, http://dx.doi.org/10.1097/00007632-200301010-00014.
- Lauder T., Dillingham T., Andary M., Kumar S., Pezzin L., Stephens R. et al., Predicting electrodiagnostic outcome in patients with upper limb symptoms: Are the history and physical examination helpful? Arch Phys Med Rehab 2000; 81: 436–441, http://dx.doi.org/10.1053/mr.2000.4426.
- Cohen S.P., Hooten W.M., Advances in the diagnosis and management of neck pain. BMJ 2017; 358: 1–19, http://dx.doi.org/10.1136/bmj.j3221.
- Gumina S., Carbone S., Albino P., Gurzi M., Postacchini F., Arm Squeeze Test: a new clinical test to distinguish neck from shoulder pain. Eur Spine J 2013; 22: 1558–1563, http://dx.doi.org/10.1007/ s00586-013-2788-3.
- Bossuyt P.M., Reitsma J.B., Bruns D.E., Gatsonis C.A., Glasziou P.P., Irwig L. et al., STARD. 2015. An updated list of essential items for reporting diagnostic accuracy studies. Clin Chem 2015; 61: 1446–1452, http:// dx.doi.org/10.1373/clinchem.2015.246280.
- Kuijper B., Tans J.T.J., van der Kallen B.B.F., Nollet F., Lycklama A., Nijeholt G. et al., Root compression on MRI compared with clinical findings in patients with recent onset cervical radiculopathy. J Neurol Neurosurg Psychiatry 2011; 82: 561–563, http://dx.doi.org/10.1136/jnnp.2010.217182.
- Jones S.R., An introduction to power and sample size estimation. Emerg Med J 2003; 20: 453–458, http://dx.doi.org/10.1136/emj.20.5.453.
- Hajian-Tilaki K., Sample size estimation in diagnostic test studies of biomedical informatics. J Biomed Inform 2014; 48: 193–204, http://dx.doi.org/10.1016/j.jbi.2014.02.013.
- Goossens P., Keijsers E., van Geenen R.J.C., Zijta A., van den Broek M., Verhagen A.P. et al. Validity of the thessaly test in evaluating meniscal tears compared with arthroscopy: a diagnostic accuracy study. J Orthop Sport Phys Ther 2015; 45: 18–24, http://dx.doi.org/10.2519/jospt.2015.5215.
- Jaeschke R., Guyatt G., Sackett D., Users’ guides to the medical literature. III. How to use an article about a diagnostic test. B. What are the results and will they help me in caring for my patients? The Evidence-Based Medicine Working Group. JAMA 1994; 271: 703–707, http://dx.doi.org/10.1001/jama.271.9.703.
- Park J., Park W.Y., Hong S., An J., Koh J.C., Lee Y.W. et al., Diagnostic accuracy of the neck tornado test as a new screening test in cervical radiculopathy. Int J Med Sci 2017; 14: 662–667, http://dx.doi. org/10.7150/ijms.19110.
- Anekstein Y., Blecher R., Smorgick Y., Mirovsky Y., What is the best way to apply the spurling test for cervical radiculopathy? Clin Orthop Relat Res 2012; 470: 2566–2572, http://dx.doi.org/10.1007/s11999- 012-2492-3.
- Viikari-Juntura E., Porras M., Laasonen E.M., Viikari-Juntura E., Porras M., Laasonen E.M., Validity of clinical tests in the diagnosis of root compression in cervical disc disease. Spine (Phila Pa 1976) 1989; 14: 253–257, http://dx.doi.org/10.1097/00007632-198903000-00003.
- Koulidis K., Veremis Y., Anderson C., Heneghan N.R., Diagnostic accuracy of upper limb neurodynamic tests for the assessment of peripheral neuropathic pain: a systematic review. Musculoskelet Sci Pract 2019; 40: 21–33, http://dx.doi.org/10.1016/j.msksp.2019.01.001.
- Guzman J., Hurwitz E.L., Carroll L.J., Haldeman S., Côté P., Carragee E.J. et al., A new conceptual model of neck pain, linking onset, course, and care: the bone and joint decade 2000–2010 task force on neck pain and its associated disorders. J Manipulative Physiol Ther 2009; 32: S17–28, http://dx.doi.org/10.1016/j. jmpt.2008.11.007.
- Mostofi K., Khouzani R.K., Reliability of cervical radiculopathy, its congruence between patient history and medical imaging evidence of disc herniation and its role in surgical decision. Eur J Orthop Surg Traumatol 2016; 26: 805–808, http://dx.doi.org/10.1007/s00590-016-1801-z.
- Smith B.H., Torrance N., Epidemiology of neuropathic pain and its impact on quality of life. Curr Pain Headache Rep 2012;16:191–8,http://dx.doi.org/10.1007/s11916-012-0256-0.
- Apelby-Albrecht M., Andersson L., Kleiva I.W., Kvåle K., Skillgate E., Josephson A. et al., Concordance of upper limb neurodynamic tests with medical examination and magnetic resonance imaging in patients with cervical radiculopathy: a diagnostic cohort study. J Manipulative Physiol Ther 2013; 36: 626–632, http://dx.doi.org/10.1016/j.jmpt.2013.07.007.
- Shabat S., Leitner Y., David R., Folman Y., The correlation between spurling test and imaging studies in detecting cervical radiculopathy. J Neuroimaging 2012; 22: 375–378, http://dx.doi.org/10.1111/j. 1552-6569.2011.00644.x.
- Shah K.C., Rajshekhar V., Reliability of diagnosis of soft cervical disc prolapse using Spurling’s test. Br J Neurosurg 2004; 18: 480–483, http://dx.doi.org/10.1080/02688690400012350.
- Ghasemi M., Golabchi K., Mousavi S.A., Asadi B., Rezvani M., Shaygannejad V.S.M., The value of provocative tests in diagnosis of cervical radiculopathy. J Res Med Sci 2013; 18 (March (Suppl. 1)): S35–8.
- Thoomes E.J., Scholten-Peeters W., Koes B., Falla D., Verhagen A.P., The effectiveness of conservative treatment for patients with cervical radiculopathy: a systematic review. Clin J Pain 2013; 29: 1073–1086, http://dx.doi.org/10.1097/AJP.0b013e31828441fb.
- Côté P., Wong J.J., Sutton D., Shearer H.M., Mior S., Randhawa K. et al., Management of neck pain and associated disorders: a clinical practice guideline from the Ontario Protocol for Traffic Injury Management (OPTIMa) Collaboration. Eur Spine J 2016; 25: 2000–2022, http://dx.doi.org/10.1007/s00586-016- 4467-7.