Wstęp
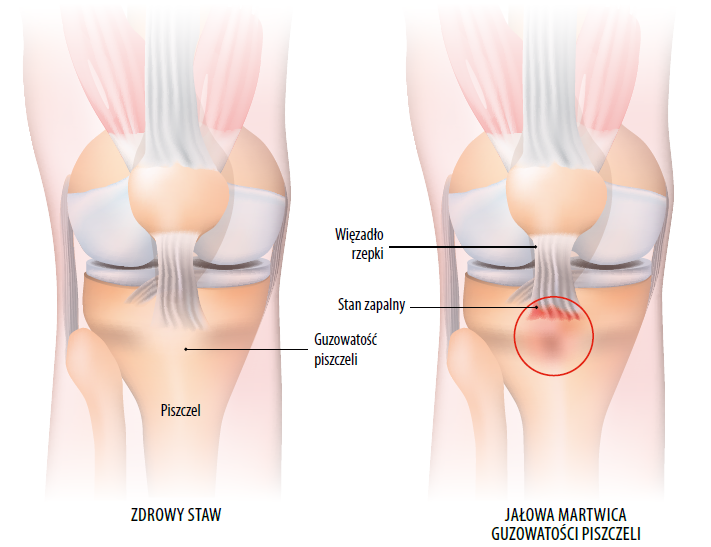
Choroba Osgooda-Schlattera (OSD – Osgood-Schlatter disease), dawniej zwana jałową martwicą guzowatości kości piszczelowej, to często występująca patologia osteochondrotyczna towarzysząca procesom wzrostowym w okresie dojrzewania. W większości przypadków OSD to diagnoza kliniczna z miejscowo bolesnymi zmianami w okolicy guzowatości kości piszczelowej. Wywołuje ból kolana, często na tyle dolegliwy, że powoduje utykanie podczas chodzenia, czasem również opuchliznę lub deformację, i nierzadko skutkuje objawami długoterminowymi wywołującymi funkcjonalne ograniczenie sprawności.
Pacjenci odczuwają ból podczas schodzenia po schodach, po dłuższym czasie siedzenia z nieruchomym kolanem, podczas klęczenia czy aktywności sportowej. OSD, jako problem zdrowotny związany z rośnięciem, dotyka młodych sportowców. Suzue i wsp. zbadali występowanie osteochondrozy u 494 piłkarzy dziecięcych i nastoletnich – u 198 sportowców (40%) stwierdzono problemy w obrębie kolana; u trzynastu (6,5%) postawiono diagnozę OSD23. Inne badanie donosiło, że odsetek pacjentów z obustronną OSD może sięgać 30%. Choć OSD częściej dotyka chłopców, różnica między płciami się zmniejsza, ponieważ coraz więcej dziewcząt zaczyna zajmować się sportem. OSD najczęściej pojawia się w wieku 8-13 lat u dziewcząt i w wieku 10-15 lat u chłopców. Brazylijskie badanie wykazało występowanie OSD na poziomie 9,8% (11% wśród chłopców i 8,3% wśród dziewcząt) w próbie 956 nastoletnich uczniów. Hall i wsp. przeanalizowali dane na temat 357 zawodniczek uprawiających więcej niż jedną dyscyplinę sportu i 189 zawodniczek uprawiających tylko jedną dyscyplinę sportu i stwierdzili czterokrotnie wyższe ryzyko wystąpienia tendinopatii rzepkowej i OSD u sportsmenek uprawiających jedną dyscyplinę sportu10.
Przyczyna OSD nie jest znana. Może ona być wtórna do powtarzających się mikrourazów guzowatości piszczeli lub do zwiększonego napięcia mięśnia czworogłowego uda. Powszechna hipoteza na temat etiologii OSD sugeruje asynchroniczny rozrost tkanek kostnych i miękkich, zwłaszcza mięśnia prostego uda, na etapie dojrzewania. Powstała w wyniku braku synchroniczności siła skutkuje podrażnieniami i, w ciężkich przypadkach, częściowym awulsyjnym oderwaniem guzowatości piszczeli. Siła ta zwiększa się przy większym poziomie aktywności, zwłaszcza po okresach szybkiego wzrostu typowo obserwowanych w okresie dojrzewania. Niezwykle mało jest informacji na temat związanych z rośnięciem urazów u młodych sportowców oraz ich profilaktyki i rehabilitacji.
OSD często uważa się za problem samoograniczający się, ale tę perspektywę należy zakwestionować. Okres gojenia się w tkance bradytroficznej płytki wzrostu pod trakcją może trwać od roku do dwóch lat – jest to znaczący czas w kontekście horyzontu czasowego nastolatków. Bardzo potrzebna jest skuteczna strategia terapii i wdrożenie programów zapobiegania OSD. Choć istnieje szeroki wachlarz filozofii terapeutycznych odnośnie do OSD, chorobę tę głównie leczy się zachowawczo. Dla celów niniejszego przeglądu leczenie zachowawcze określa się jako stosowanie lodu, ortez, gipsu lub szyn oraz fizjoterapii (tzn. rozciągania, wzmacniania, odpoczynku i modyfikacji aktywności). Leczenie nieoperacyjne definiowane jest jako leczenie farmakologiczne przynoszące ulgę w bólu, doustne przy zastosowaniu niesteroidowych leków przeciwzapalnych (NLPZ), albo przy pomocy miejscowych środków przeciwbólowych wstrzykiwanych w bolesny obszar guzowatości piszczeli.
Niedawno opublikowany przegląd systematyczny autorstwa Cairnsa i wsp. skupiał się na interwencjach terapeutycznych u dzieci i młodzieży z bólem związanym ze ścięgnem rzepki3. Choć nieprawdopodobne jest, by dolegliwości bólowe związane z OSD uległy samoistnej poprawie przy zastosowaniu podejścia na przeczekanie, brak obecnie systematycznych ewaluacji strategii leczenia. Często zaleca się ćwiczenia na rozciąganie mięśni kulszowo-goleniowych i mięśnia czworogłowego uda. Rzadko jednak zdarza się, by dokładna technika rozciągania mięśni lub ogólny zestaw zalecanych ćwiczeń były dobrze opisane. W celu ułatwienia chorej młodzieży powrotu do sportu należy udostępnić mutlidyscyplinarny program oparty na danych naukowych.
W piśmiennictwie panuje zgoda co do tego, że leczenie chirurgiczne nie jest najskuteczniejszą terapią OSD. Jeśli chodzi o zachowawcze i nieoperacyjne opcje terapeutyczne, dostępne są relacje z pojedynczych przypadków czy doświadczeń klinicystów z prezentacji na konferencjach oraz pewne dane empiryczne na temat potencjalnych korzyści. Jednakże wciąż brakuje zintegrowanego spojrzenia na opcje leczenia zachowawczego i nieoperacyjnego oraz ich skuteczność w poprawianiu powrotu do zdrowia po OSD.
Dlatego też celem niniejszego przeglądu systematycznego jest:
- kompleksowa identyfikacja zachowawczych i nieoperacyjnych opcji leczenia OSD i porównanie ich skuteczności odnośnie do wybranych rezultatów,
- wydanie zaleceń odnośnie do opcji leczenia popartych danymi naukowymi oraz odnośnie do przyszłych badań.
Metody
Przegląd ten przeprowadzono zgodnie z wymogami oświadczenia PRISMA (Preferred Reporting Items for Systematic reviews and Meta-Analysis).
Przeszukiwanie zakończono 13 kwietnia 2018 r. i uaktualniono je 6 stycznia 2020 r. Kryteria włączające artykuły były następujące: teksty miały dotyczyć pacjentów z OSD w wieku od 6 do 28 lat, analizować przynajmniej jeden typ interwencji zachowawczej lub nieoperacyjnej, zawierać porównanie z interwencją dodatkową lub brakiem leczenia (jeśli to możliwe), zawierać ocenę przynajmniej jednego z następujących wyników: ból, czas utrzymywania się objawów, funkcja (np. możliwość klękania), zakres ruchu, długość mięśni lub udział w sporcie. Jednocześnie badania miały być albo prospektywnymi, albo retrospektywnymi badaniami obserwacyjnymi, badaniami kliniczno-kontrolnymi, seriami przypadków, próbami randomizowanymi lub nie, lub samymi abstraktami.
By ocenić jakość badań, zastosowano skalę Physiotherapy Evidence Database (PEDro) o maksymalnym wyniku 10 punktów. Ustalono, że wynik na poziomie co najmniej 7 oznaczał wysoką jakość, wynik 5-6 wskazywał na jakość umiarkowaną, a wynik 4 lub niższy – na niską.
Wyniki
Charakterystyka badań i ocena ich jakości
Po przesianiu wyników przeszukania zidentyfikowano trzynaście artykułów spełniających kryteria włączające. Pośród nich znalazły się dwa randomizowane badania kontrolowane (RCT), dwa badania prospektywne i osiem retrospektywnych badań obserwacyjnych oraz jedna seria przypadków. W ośmiu z tych badań nie było grupy kontrolnej.
Zidentyfikowane badania opublikowano między 1949 a 2019 rokiem, a obejmowały one w sumie 747 pacjentów z 937 chorymi stawami kolanowymi. Spośród tych pacjentów 563 było płci męskiej, a 119 płci żeńskiej. Odnośnie do pozostałych 65 pacjentów badania nie podawały informacji o płci. Wiek pacjentów mieścił się w zakresie 9-28 lat. Badania były znacząco zróżnicowane, jeśli chodzi o rozmiar populacji, wiek pacjentów i ich płeć. Okres katamnezy trwał od jednego miesiąca do dziewięciu lat. Zastosowanymi metodami leczenia były: leki przeciwbólowe (NLPZ), unikanie aktywności sportowej, lód, zastrzyki, rozciąganie mięśni uda, unieruchomienie stawu kolanowego przy pomocy gipsu żywicznego, stabilizator rzepki, taping lub bandażowanie kolana, fizjoterapia, masaż i terapia falą uderzeniową. Nie udostępniono szczegółowych opisów ćwiczeń ani programów fizjoterapii.
Ocena jakości przy pomocy skali PEDro wykazała, że ogólna jakość badań była niska – tylko jedno badanie było wysokiej jakości20, kolejne było umiarkowanej26, dziesięć badań miało wynik cztery lub mniej w skali PEDro, co wskazuje na ich niską jakość, a ostatniego nie byliśmy w stanie ocenić, jako że dostępny był wyłącznie jego abstrakt.
Opis badań
Badania opisane są w kolejność chronologicznej, począwszy od najstarszego.
Kridelbaugh14 wykazał u 46% pacjentów subiektywną poprawę po zastosowaniu tapingu przedniej części uda. W roku 1962 Ehrenborg8 przeprowadził analizę retrospektywną serii 170 pacjentów. Spośród 218 chorych stawów kolanowych 144 leczono przy pomocy gipsu zakładanego na cztery do sześciu tygodni, a 74 stawów kolanowych nie poddano unieruchomieniu. Średni czas utrzymywania się objawów wynosił 14,6 miesiąca w grupie leczonej, podczas gdy w grupie bez unieruchomienia – aż 27,8 miesiąca, co sugeruje skuteczność unieruchomienia.
Reichmister22 stosował łączone iniekcje kortykosteroidów i środków znieczulających (deksametazonu i lidokainy) do kaletki podrzepkowej. U wszystkich dziesięciu pacjentów zaobserwowano pełne wyzdrowienie.
Levine16 wykorzystał stabilizator rzepki (w formie paska), który okazał się dawać poprawę w przypadku 19 spośród 24 stawów kolanowych po okresie 6-8 tygodni.
W roku 1988 Trail i wsp.27 porównali leczenie chirurgiczne (sekwestrektomię piszczeli) z leczeniem zachowawczym w badaniu retrospektywnym obejmującym 51 pacjentów. Nie wykryto znaczących różnic między leczeniem zachowawczym a operacyjnym. Leczenie zachowawcze nie zostało jednak odpowiednio opisane.
W badaniu retrospektywnym Krausego i wsp.13 50 pacjentów z OSD (69 kolan) poinstruowano, by robili to, co są w stanie robić podczas ostrej fazy choroby i nie udokumentowano żadnego leczenia ani ograniczeń aktywności. Podczas ostatniej wizyty kontrolnej u 36 osób (76%) nie występowały ograniczenia, ale 60% nadal odczuwało dyskomfort przy klękaniu. Dodatkowo 12 pacjentów z OSD spędziło pewien czas z kolanem w gipsie. Tylko dziesięcioro z tych pacjentów opisane jest w artykule – u trzech występowały objawy przewlekłe, a siedmioro nie było w stanie klękać.
Yatsuka i wsp.30 przebadali 15 stawów kolanowych dotkniętych OSD. Poddano je leczeniu przy pomocy ćwiczeń rozciągających mięśnie kulszowo-goleniowe, bez żadnej dodatkowej terapii. Rozciąganie tych mięśni przyniosło ulgę w bólu w przypadku 11 na 15 stawów kolanowych.
Hussain i Hagroo11 obserwowali 261 pacjentów (365 stawów kolanowych) przez 1-2 lata i stwierdzili, że 237 pacjentów (91%) dobrze zareagowało na zróżnicowane środki zachowawcze, w tym na modyfikację aktywności, odpoczynek połączony z lekami NLPZ i bandażowanie stawu kolanowego.
Strickland i wsp.25 przeprowadzili badanie pilotażowe z udziałem 25 pacjentów z OSD uskarżających się na objawy średnio od 8 miesięcy (od 1 tygodnia do 36 miesięcy). Leczenie fizjoterapeutyczne polegało na masażu z uwalnianiem mięśniowo-powięziowym i rozciąganiu mięśnia czworogłowego uda. Gdy pacjentom udawało się wykonać przysiad w oparciu o ścianę z pełnym zakresem ruchu stawów kolanowych (przeciętnie po 20 dniach), byli oni wypisywani i byli w stanie powrócić do normalnej aktywności sportowej, bez żadnych późniejszych problemów. Pacjenci powrócili do aktywności sportowej w czasie krótszym, niż przewidywali to autorzy badania. Podczas szeregu wizyt kontrolnych (1-5 lat) tylko dwoje pacjentów zgłosiło nawrót, choć prawdopodobnie nie stosowali się oni do zaleceń odnośnie do rozciągania się.
Topol i wsp.26 losowo przydzielili 54 pacjentów do grupy typowej opieki (rozciąganie mięśni kulszowo- -goleniowych, ćwiczenia wzmacniające mięsień czworogłowy), grupy z miejscowym znieczuleniem (zastrzyk lidokainy) lub grupy z miejscowym znieczuleniem i dekstrozą (zastrzyk). Przeciętny wynik w skali fazy bólu Nirschla (Nirschl Pain Phase Scale) poprawił się bardziej w grupie leczonej dekstrozą (z 4,6 do 0,7) niż samą lidokainą (z 4,2 do 1,8) czy w grupie typowej opieki (z 4,3 do 3,1). Ponadto czas trwania ograniczenia aktywności sportowej i utrzymywania się objawów związanych ze sportem zmniejszył się w grupie z dekstrozą w porównaniu z pozostałymi grupami.
Lohrer i wsp.18 leczyli 14 pacjentów (16 stawów kolanowych) przy pomocy radialnej fali uderzeniowej. Po 5,6 roku 12 stawów kolanowych (75%) wykazało najlepszy wynik w kwestionariuszu tendinopatii rzepkowej.
Duperron i wsp.6 przeprowadzili unieruchomienie 30 stawów kolanowych pacjentów z OSD przy pomocy gipsu na 4 tygodnie. Czas do podjęcia aktywności sportowej wyniósł średnio 14,44 tygodnia, ale 10 spośród 30 pacjentów po usunięciu gipsu nadal cierpiało na dolegliwości bólowe.
Najnowsze badanie autorstwa Nakase i wsp.20 powróciło do tematu skuteczności iniekcji dekstrozy. I tak, 38 pacjentów, którzy byli leczeni terapią nieinwazyjną przez ponad miesiąc i nie doznali poprawy, przydzielono losowo do dwóch grup otrzymujących iniekcje dekstrozy (plus środek znieczulający) lub roztworu soli fizjologicznej (plus środek znieczulający) w podwójnie zaślepionej procedurze. W obu grupach zaobserwowano znaczącą poprawę, a różnice między nimi podczas wizyt kontrolnych były znikome.
Choć ważne jest szukanie opartej o dowody naukowe terapii OSD, równie istotne jest poświęcenie uwagi strategiom zapobiegawczym, które zmniejszyłyby występowanie urazów przeciążeniowych.
Przeglądy i zalecenia terapeutyczne
By przyjrzeć się bliżej obecnym zaleceniom terapeutycznym, zebraliśmy 15 artykułów.
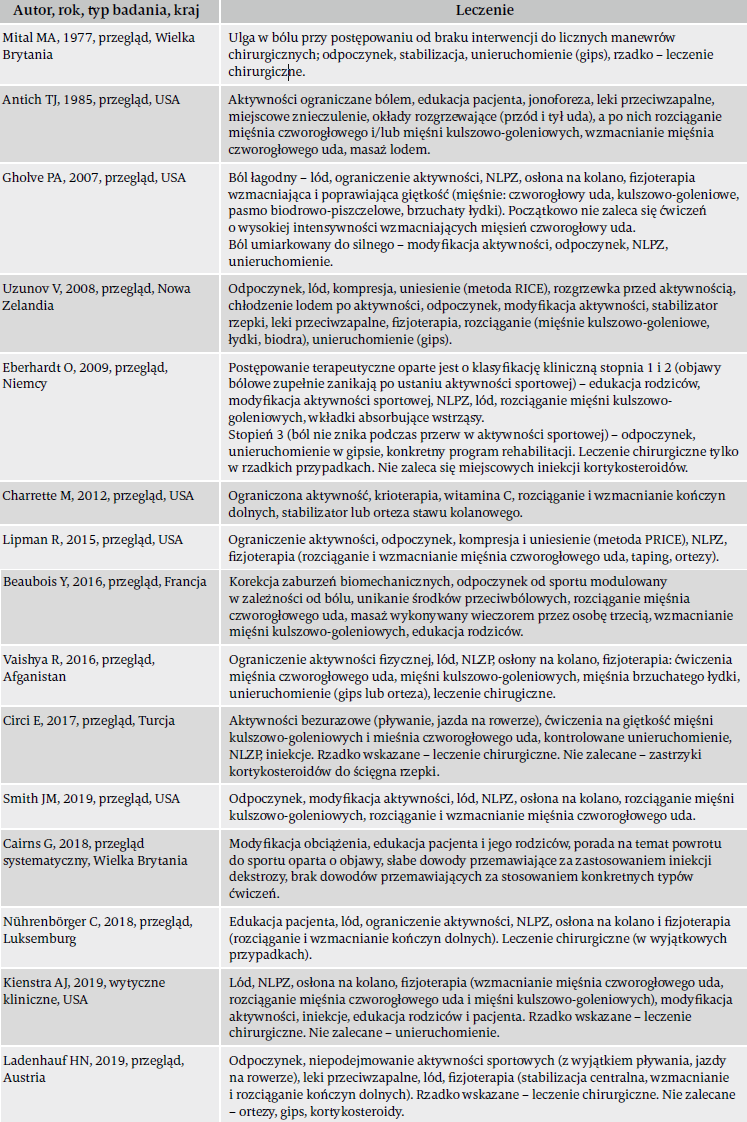
Najczęściej zalecanym leczeniem była modyfikacja aktywności (15/15 artykułów), rozciąganie mięśnia czworogłowego i mięśni kulszowo-goleniowych (13/15), leki (NLPZ) (11/15), lód (11/15), wzmacnianie mięśnia czworogłowego (9/15) i stabilizatory lub ortezy stawu kolanowego (8/15). Leczenie operacyjne wskazane było jedynie w przypadku bolesności wypukłości kostnej. O edukacji pacjenta i jego rodziców mowa była w pięciu publikacjach, a w jednym przeglądzie zalecano stabilizację centralną i trening równowagi.
Najczęściej cytowanymi badaniami były te autorstwa Topola i wsp.26, Hussaina i wsp.11 oraz artykuł przeglądowy Mitala i wsp.19. Jeden przegląd7 dostosował zalecenia terapeutyczne do trzystopniowej skali klinicznej klasyfikacji objawów OSD. W przypadku pacjentów o klasyfikacji stopnia pierwszego i drugiego (objawy bólowe zupełnie ustępują po ustaniu aktywności sportowej) zalecano edukację rodziców, modyfikację aktywności sportowej, NLPZ, lód, rozciąganie mięśni kulszowo-goleniowych i wkładki absorbujące wstrząsy. Pacjentom o klasyfikacji stopnia trzeciego (ból nie znika w przerwach w aktywności sportowej) zalecano odpoczynek, unieruchomienie w gipsie i konkretne programy rehabilitacji7. Circi i wsp.5 oraz Ladenhauf i wsp.15 zalecali redukcję aktywności sportowej i wykonywanie ćwiczeń bezurazowych, takich jak pływanie czy jazda na rowerze. Nührenbörger i wsp.21 zalecali lód, choć nie opisali szczegółowo technik i sposobów zastosowania.
Omówienie
W wyniku niniejszego przeglądu ujawniony został brak badań wysokiej jakości oceniających skuteczność interwencji w leczeniu OSD. Liczba ujętych badań była niska i miały one bardzo heterogeniczny charakter. Dlatego też niemożliwe było przeprowadzenie analizy ilościowej. Ponadto, liczba dostępnych artykułów przeglądowych na temat opcji terapeutycznych przy OSD jest większa niż liczba dostępnych badań oryginalnych. Problem OSD u aktywnych sportowo dzieci i młodzieży jest rozpoznany, nie istnieją natomiast wytyczne oparte o dowody naukowe, co sugeruje, że zalecenia odnośnie do terapii oparte są o doświadczenia klinicystów i dowody z pojedynczych przypadków.
OSD to długotrwały problem zdrowotny wiążący się z bólem, występujący podczas wzrostu w okresie dojrzewania i potencjalnie mogący przerodzić się w przewlekły ból stawu kolanowego. Jak przy każdym innym problemie zdrowotnym klinicyści starają się zapobiegać pojawieniu się problemów przewlekłych i oferować pacjentom opcje leczenia oparte o dowody naukowe.
Istniejący brak dowodów czy konsensusu powoduje niepewność co do zaleceń przy OSD, a leczenie opiera się jedynie na doświadczeniu klinicznym i opiniach ekspertów, na przykład terapeuci indywidualnie dostosowują ćwiczenia fizjoterapeutyczne.
W dostępnych artykułach przeglądowych omawiane opcje leczenia są dość porównywalne. Należy zauważyć, że wielokrotnie powoływano się na te same publikacje i że tylko jeden artykuł przeglądowy oparł swoje zalecenia – częściowo – na badaniu typu RCT. Tylko jeden artykuł przeglądowy zalecał stabilizację centralną i trening równowagi. Często wspominaną metodą terapii w artykułach objętych przeglądem były iniekcje, a następnie metody stabilizacji przy pomocy paska na rzepkę, tapingu lub bandażowania. Unieruchomienie przy użyciu gipsu zbadano dwukrotnie. Lohrer i wsp. przetestowali w badaniu pilotażowym terapię falą uderzeniową, która stanowi kolejny rodzaj interwencji biernej18. Jedno badanie sprawdziło wykorzystanie dwóch różnych technik rozciągania mięśni kulszowo-goleniowych30. Inni naukowcy wypróbowali połączenie leczenia chirurgicznego (sekwestrektomię piszczeli), gipsu, iniekcji i fizjoterapii8.
Spośród dwóch zidentyfikowanych badań RCT jedno sprawdzało terapię zastrzykami z hipertonicznym roztworem dekstrozy lub bez, znaną również jako proloterapia. Oprócz leczenia OSD hipertoniczna dekstroza stosowana jest – z nieznaną skutecznością – również przy innych tendinopatiach oraz patologiach powięzi. Podczas gdy Nakase i wsp. przeprowadzili podwójnie zaślepione porównanie dwóch grup otrzymujących iniekcje, Topol i wsp. przeprowadzili trójramienne badanie RCT, uwzględniające również grupę otrzymującą typową opiekę. Zważywszy na kontrowersyjne wyniki obu badań RCT odnośnie do skuteczności dekstrozy, brak jest oczywistego rozwiązania. Odgrywać rolę mogły tutaj różne czynniki – w tym wykorzystanie nieodpowiedniego czynnika porównawczego (sól fizjologiczna), jakość zaślepienia, rozbieżne skale miar wyniku oraz metody statystyczne. Dla ostatecznego poznania ewentualnych korzyści iniekcji hipertonicznej dekstrozy przy OSD niezbędne są dalsze badania.
Biorąc pod uwagę wszystkie te badania i ich wyniki, opartym na konsensusie zaleceniem terapeutycznym może być modyfikacja aktywności fizycznej. Często zalecany jest taping lub stabilizator rzepki, przy czym motywacja przy tym podejściu przypomina tę stojącą za izometrycznym wzmacnianiem mięśnia czworogłowego w wyproście stawu kolanowego i rozciąganiem mięśni kulszowo-goleniowych. Brak jest jednak badań RCT, które dostarczałyby dowodów wysokiej jakości przemawiających za ćwiczeniami rozciągającymi czy wzmacniającymi kończyny dolne u dzieci lub młodzieży z OSD. Istniejące dowody odnośnie do terapii ćwiczeniowych są sprzeczne i kontrowersyjne. Jako że ogólnie brak jest dowodów odnośnie do skuteczności opcji terapeutycznych, oczywiste jest, że tym bardziej brakuje zaleceń dotyczących konkretnych parametrów interwencji (np. czasu trwania, częstotliwości, intensywności). Dlatego też sformułowanie zaleceń terapeutycznych opartych o dowody naukowe – co było jednym z celów naszego przeglądu – obecnie jest niewykonalne.
Przegląd szarej literatury (głównie publikacji nierecenzowanych lub trudniej dostępnych) dostarcza cennych informacji na temat ewentualnych programów leczenia, które często są komercyjnie reklamowane. Znakomitym przykładem jest tak zwany protokół Stricklanda, przedstawiony na konferencji European College of Sports Science w Portugalii w 2008 r.25. Protokół ten to głównie Do najczęściej zalecanych metod leczenia należą ćwiczenia rozciągające połączenie masażu uwalniania mięśniowo-powięziowego (2 minuty dziennie) i aktywnego rozciągania mięśnia czworogłowego uda. Podobne podejścia terapeutyczne mogą okazać się skuteczne.
Choć ważne jest szukanie opartej o dowody naukowe terapii OSD, równie istotne jest poświęcenie uwagi strategiom zapobiegawczym, które zmniejszyłyby występowanie urazów przeciążeniowych. Nie wolno nie doceniać długoterminowych skutków niezdolności osoby z OSD do uczestnictwa w typowej aktywności fizycznej i grupach rówieśniczych uprawiających sport. Nie są jeszcze znane przyczyny, dla których jeden nastolatek zapada na OSD, podczas gdy nie dotknie ona jego równie aktywnego rówieśnika. Jeśli chodzi ogólnie o urazy, istnieją już naukowo ocenione, oparte na ćwiczeniach programy profilaktyki dla młodych sportowców. Na przykład wielonarodowe klasterowe badanie RCT wykazało, że zapobiegający urazom program rozgrzewki skutecznie zmniejsza odsetek urazów przeciążeniowych kończyn dolnych u młodych piłkarzy. Jednakże, choć OSD mieści się w tej kategorii urazów, nie zgłaszano danych odnośnie do tej konkretnie choroby. Profilaktyka pediatrycznych urazów przeciążeniowych wymaga kompleksowego, wielowymiarowego podejścia, które może obejmować poprawiony nadzór nad urazami, identyfikację czynników ryzyka urazów, dokładne badanie fizykalne przed uczestnictwem w sporcie, nadzór i edukację, poprawione programy treningowe i kondycjonujące oraz opóźnienie specjalizacji.
Wnioski i wskazówki na przyszłość
Nie istnieją dowody odnośnie do skuteczności konkretnych programów ćwiczeniowych dla pacjentów z OSD; istnieją jedynie dowody niskiej jakości odnośnie do stosowania iniekcji miejscowych środków znieczulających. Przy takim braku dowodów wysokiej jakości pierwszym krokiem powinno być opieranie się na eksperckim konsensusie na temat zaleceń najlepszej praktyki (Tabela 1). Jako następny krok pożądane byłoby przeprowadzenie wysokiej jakości badań klinicznych RCT. Przyszłe dociekania powinny się skupiać na dobrze opisanych i zatwierdzonych podejściach terapeutycznych oraz na konkretnych programach ćwiczeń. Dzieci ogólnie uważane są za przyszłość naszego społeczeństwa i dlatego do ich zdrowia powinno się przywiązywać szczególną wagę.
Źródło: Physical Therapy in Sport 49 (2021) 178 187 doi.org/10.1016/j.ptsp.2021.03.002 ©2021 The Authors. Adaptacja: Katarzyna Bogiel Na podstawie licencji CC BY 4.0 (http://creativecommons.org/ licenses/by/4.0/) Originalny tekst badania wraz z pełną bibliografią: https://www.sciencedirect.com/science/article/pii/ S1466853X2100047X
- Antich, T. J., & Brewster, C. E. (1985). Osgood-schlatter disease: Review of literature and physical therapy management. Journal of Orthopaedic & Sports Physical Therapy, 7(1), 5e10.
- Beaubois, Y., Dessus, F., & Boudenot, A. (2016). Osgood-Schlatter disease: From total rest to the management of biomechanical stress. [French]. Kinesitherapie, 16(175), 2e6.
- Cairns, G., Owen, T., Kluzek, S., Thurley, N., Holden, S., Rathleff, M. S., et al. (2018). Therapeutic interventions in children and adolescents with patellar tendon related pain: A systematic review. BMJ Open Sport Exerc Med, 4(1), Article e000383.
- Charrette, M. (2012). Appropriate care for a common knee condition: Osgood-Schlatter. Dynamic Chiropractic, 30(12), 5.
- Circi, E., Atalay, Y., & Beyzadeoglu, T. (2017). Treatment of Osgood-Schlatter disease: Review of the literature. Musculoskeletal Surgery, 101(3), 195e200.
- Duperron, L., Haquin, A., Berthiller, J., Chotel, F., Pialat, J. B., & Luciani, J. F. (2016). Cohort study of 30 patients immobilized with a cruro-maleolar synthetic resine for an Osgood-Schlatter disease. Science & Sports, 31(6), 323e335.
- Eberhardt, O. (2009). Sporting activities in Osgood-Schlatter disease. [German]. Pädiatrische Praxis, 74(2), 213e214.
- Ehrenborg, G. (1962). The Osgood-Schlatter lesion. A clinical study of 170 cases. Acta Chirurgica Scandinavica, 124, 89e105.
- Gholve, P. A., Scher, D. M., Khakharia, S., Widmann, R. F., & Green, D. W. (2007). Osgood schlatter syndrome. Current Opinion in Pediatrics, 19(1), 44e50.
- Hall, R., Barber Foss, K., Hewett, T. E., & Myer, G. D. (2015). Sport specialization’s association with an increased risk of developing anterior knee pain in adolescent female athletes. Journal of Sport Rehabilitation, 24(1), 31e35.
- Hussain, A., & Hagroo, G. A. (1996). Osgood-Schlatter disease. Sports Excercise and Injury, 2(4), 202e206.
- Kienstra A.J., Macias C.G. Osgood-Schlatter disease (tibial tuberosity avulsion). 2017 Feb 6. https://www. uptodate.com/contents/osgood-schlatter-disease-tibial-tuberosity-avulsion
- Krause, B. L., Williams, J. P., & Catterall, A. (1990). Natural history of Osgood-Schlatter disease. Journal of Pediatric Orthopedics, 10(1), 65e68.
- Kridelbaugh, W. W., & Wyman, A. C. (1948). Osgood-Schlatter’s disease. The American Journal of Surgery, 75(4), 553e561.
- Ladenhauf, H. N., Seitlinger, G., & Green, D. W. (2019). Osgood-Schlatter disease: A 2020 update of a common knee condition in children. Current Opinion in Pediatrics, 9, 9.
- Levine, J., & Kashyap, S. (1981). A new conservative treatment of Osgood-Schlatter disease. Clinical Orthopaedics and Related Research, 158(158), 126e128.
- Lipman, R., & John, R. M. (2015). A review of knee pain in adolescent females. The Nurse Practitioner, 40(7), 28e36. quiz -7.
- Lohrer, H., Nauck, T., Scholl, J., Zwerver, J., & Malliaropoulos, N. (2012). Extracorporeal shock wave therapy for patients suffering from recalcitrant Osgood-Schlatter disease. Sportverletzung - Sportschaden, 26(4), 218e222.
- Mital, M. A., & Matza, R. A. (1977). Osgood-Schlatter disease: The painful puzzler. The Physician and Sportsmedicine, 5(6), 60e73.
- Nakase, J., Oshima, T., Takata, Y., Shimozaki, K., Asai, K., & Tsuchiya, H. (2019). No superiority of dextrose injections over placebo injections for Osgood-Schlatter disease: A prospective randomized double-blind study. Archives of Orthopaedic and Trauma Surgery, 11, 11.
- Nührenbörger, C., & Gaulrapp, H. (2018). Osgood-Schlatter disease. Sports Orthopaedics and Traumatology, 34(4), 393e395.
- Reichmister, J. (1969). Injection of the deep infrapatellar bursa for Osgood-Schlatter’s disease. Clinical Proceedings - Childrens Hospital of the District of Columbia, 25(1), 21e24.
- Suzue, N., Matsuura, T., Iwame, T., Hamada, D., Goto, T., Takata, Y., et al. (2014). Prevalence of childhood and adolescent soccer-related overuse injuries. Journal of Medical Investigation, 61(3e4), 369e373.
- Smith, J. M., & Varacallo, M. (2019). Osgood Schlatter’s disease (tibial tubercle apophysitis). StatPearls. Treasure Island (FL.
- Strickland, J., Coleman, N., Brunswic, M., & Kocken, R. (2008). Osgood-Schlatter’s disease: An active approach using massage and stretching. In 13th annual ECSS congress. Estoril/Portugal
- Topol, G., Podesta, L., Reeves, K., Raya, M., Fullerton, B., & Yeh, H. (2011 Nov). Hyperosmolar dextrose injection for recalcitrant Osgood-Schlatter disease. Pediatrics [Internet], 128(5), e1121ee1128.
- Trail, I. A. (1988). Tibial sequestrectomy in the management of Osgood-Schlatter disease. Journal of Pediatric Orthopedics, 8(5), 554e557.
- Uzunov, V. (2008). A look at the pathophysiology and rehabilitation of Osgood-Schlatter Syndrome. Gym Coach, 2, 39e45.
- Vaishya, R., Azizi, A. T., Agarwal, A. K., & Vijay, V. (2016). Apophysitis of the tibial tuberosity (Osgood-Schlatter disease): A review. Cureus, 8(9), e780.
- Yatsuka, T., Torisu, T., & Takami, H. (1992). Hamstring stretching exercise for anterior knee pain, Osgood-Schlatter’s disease and plica syndrome. Journal of the Western Pacific Orthopaedic Association, 29(SPEC. ISS.), 105e109.