Nagłe wypadki medyczne związane ze sportem i aktywnością fizyczną odpowiadają za około 5% obciążenia pracą oddziałów ratunkowych w krajach zachodnich1, przy czym brak jest odpowiednich danych dotyczących Indii. Fizjoterapeuci sportowi w Indiach często mają do czynienia z wypadkami związanymi ze sportem, a mimo to wiele podyplomowych planów nauczania nie obejmuje szkolenia z takich przypadków. Stan ten wymaga zmian: konieczne jest ujęcie tematyki nagłych wypadków w sporcie w programie studiów dla fizjoterapeutów sportowych oraz wprowadzenie praktyk na oddziałach ratunkowych w celu zajmowania się nowymi wyzwaniami, pojawiającymi się w dziedzinie fizjoterapii sportowej.
Zmieniający się wzorzec
Nowsze modele medycyny sportowej skupiają się głównie na interakcji sportowiec – trener z założeniem, że pierwszym kontaktem medycznym będzie prawdopodobnie trener lub fizjoterapeuta, a nie lekarz2. Dlatego celem tego artykułu jest przekazanie fizjoterapeutom sportowym wytycznych oraz ustalenie hierarchii priorytetów, aby pomóc pracownikom medycyny ratunkowej skutecznie leczyć i rehabilitować pacjentów nie tylko po urazach, ale także w innych przypadkach zagrożenia życia i zdrowia.
Bądź przygotowany na najgorsze
Jako że do urazów sportowych może dochodzić w każdym momencie i podczas aktywności każdego rodzaju, zespół medycyny sportowej musi być na to gotowy. Samo przygotowanie jest podejściem zespołowym, obejmującym pozorowane akcje ratunkowe, szybką ocenę, pomoc medyczną udzieloną na czas oraz wsparcie medyczne, szybki transport i regularne powtarzanie oceny.
Takie przygotowanie wymaga sporządzenia planu działania w nagłym wypadku, przewidzenia różnych możliwych zdarzeń, posiadania niezbędnego sprzętu ratunkowego i zapasów, korzystania z odpowiedniego personelu ratownictwa medycznego i pogłębiania edukacji w dziedzinie medycyny i planowania ratunkowego.
Podstawowe komponenty zarządzania ratunkowego obejmują:
- personel ratunkowy,
- komunikację w nagłych przypadkach,
- sprzęt ratowniczy,
- odpowiednie podejście.
1. Personel ratunkowy
- Na niektórych wydarzeniach i treningach wysokiego ryzyka może być obecny lekarz zespołu sportowego, najlepiej przeszkolony z zaawansowanych technik kardiologicznych do podtrzymywania życia oraz pomocy pourazowej.
- Fizjoterapeuta sportowy, który dokona natychmiastowej oceny urazu, najlepiej z przeszkoleniem z resuscytacji krążeniowo-oddechowej i z zaawansowanych technik kardiologicznych do podtrzymywania życia oraz pomocy pourazowej.
- Szkoleniowcy zespołu oraz menedżerowie techniczni.
- Certyfikowany trener sportowy to pierwsza osoba reagująca na nagłą sytuację oraz członek zespołu medycyny sportowej, przeszkolony z resuscytacji krążeniowo-oddechowej.
- Ratownicy medyczni, najlepiej z przeszkoleniem z resuscytacji krążeniowo-oddechowej i przenoszenia.
2. Komunikacja w nagłych przypadkach
Komunikacja stanowi klucz do szybkiej reakcji w nagłym przypadku. Właściwa reakcja to aktywacja systemu ratownictwa medycznego dostępnego na stadionie, a także w pobliskich szpitalach, poinformowanych wcześniej o wypadku. Trenerzy sportowi i personel ratownictwa medycznego muszą ze sobą współpracować, by zapewnić jak najlepszą zdolność do reakcji; powinni mieć dane kontaktowe do siebie, takie jak numery telefonów – ustalone na etapie planowania, na wypadek nagłej sytuacji. W Indiach krajowym bezpłatnym numerem telefonicznym do pomocy w nagłych wypadkach, udzielanej w szpitalach państwowych, jest numer 108, jednak informację o organizowaniu wydarzenia sportowego należy z wyprzedzeniem zgłosić policji i pobliskim szpitalom z oddziałem ratunkowym.
3. Sprzęt ratowniczy
- Pierwsza pomoc: bandaże uciskowe, sterylna gaza i sól fizjologiczna – niezbędne do zmniejszenia krwawienia i opuchlizny otwartych ran.
- Środki uniwersalne: maseczka, osłona na oczy i rękawiczki – w celu ochrony personelu przed kontaktem z krwią i zarażeniem innymi drogami.
- Sprzęt do wspomagania dróg oddechowych i wentylacji: sprzęt dostępu do dróg oddechowych przez jamę ustno-gardłową lub nosowo-gardłową, maska do resuscytacji, sprzęt tlenowy z regulacją przepływu, resuscytator BVM, dostępny na rynku zestaw do konikotomii, przenośny ssak medyczny.
- Automatyczny defibrylator zewnętrzny – najważniejszy dla ratowania życia w przypadku zatrzymania akcji serca poza szpitalem. Jest mniejszy, łatwy w użyciu i przystępny cenowo.
- Sprzęt do unieruchomienia kręgosłupa: sportowca z oznakami uszkodzenia kręgosłupa należy na miejscu unieruchomić i zachować unieruchomienie podczas transportu (technika przetaczania na bok). Regulowany półsztywny kołnierz szyjny i nosze pozwalają na przeprowadzenie takiego unieruchomienia.
- Szyny i ortezy są niezbędne do tymczasowego unieruchamiania złamań i przemieszczeń kończyn.
- Leki:
- zestaw do pomocy przy wstrząsie anafilaktycznym: adrenalina w roztworze 1:1000,
- doustna pasta glukozowa (50 mg), dekstroza do podań dożylnych (D50) – na wypadek hipoglikemii,
- beta 2-mimetyk: do podania przez spejser w przypadku ataku astmy,
- inne: aspiryna, nitrogliceryna i płyny do podań dożylnych.
- Inne wyposażenie:
- glukometr do diagnozowania przypadków hipoglikemii,
- nożyczki i śrubokręt – do usuwania odzieży lub kasku, w celu uzyskania dostępu do urazu,
- wyposażenie do szybkiego chłodzenia lub ogrzewania – do leczenia hipertermii lub hipotermii.
Nagłe wypadki medyczne, które wymagają telefonu pod numer alarmowy lub aktywacji systemu ratownictwa medycznego w najbliższym szpitalu lub wezwania zespołu ratowniczego na stadion:
- zatrzymanie oddechu lub nieprawidłowości oddechowe,
- dotkliwy ból klatki piersiowej lub brzucha, mogący wskazywać na zawał serca, nagłe zatrzymanie krążenia lub krwotok wewnętrzny,
- nadmierne krwawienie z tętnicy dużej lub utrata znacznej ilości krwi,
- podejrzenie urazu rdzenia kręgowego, skutkującego bólem pleców, paraliżem lub niemożnością poruszania którąś z części ciała,
- złamanie otwarte lub wielokrotne, złamanie kości udowej, miednicy lub kilku żeber,
- złamanie lub dyslokacja stawu z zanikiem tętna poniżej urazu,
- poważne objawy wstrząsu lub ewentualnego krwawienia wewnętrznego.
Urazy wymagające skierowania do lekarza specjalisty w trybie nagłym:
- uraz oka,
- urazy dentystyczne, w których doszło do wybicia lub poluzowania zęba,
- złamania pomniejsze lub proste,
- rany mogące wymagać szycia chirurgicznego,
- urazy z zauważalnym deficytem funkcjonalnym,
- utrata normalnego czucia, zmniejszone odruchy (lub ich brak), mogące wskazywać na uszkodzenie korzeni nerwowych,
- zauważalna słabość mięśni kończyn, mogąca wskazywać na uszkodzenie nerwów obwodowych,
- dowolny uraz, jeśli mamy wątpliwości co do jego natury lub rozległości.
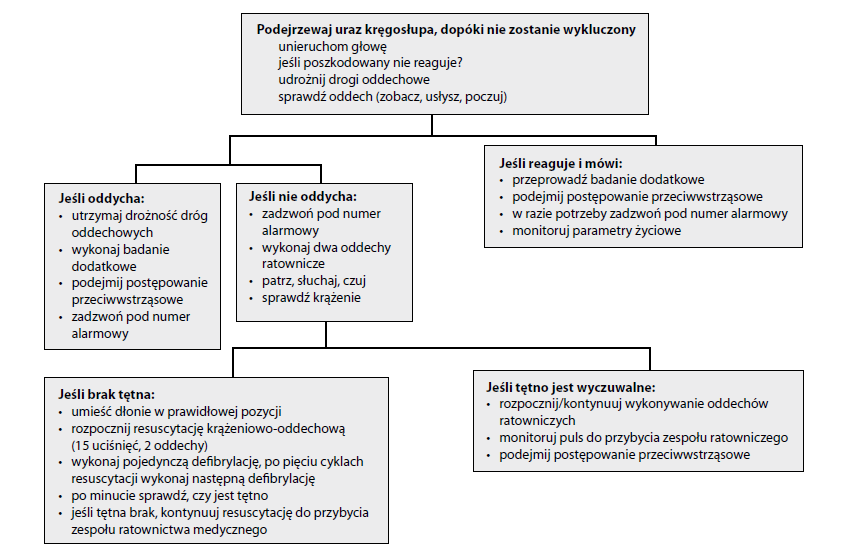
Plan działania w nagłym wypadku: dodatkowa ocena i postępowanie
Postępowanie dodatkowe przeprowadza się po pierwszej reakcji, w celu ustalenia rozmiaru urazu. Jest to szczegółowa ocena przeprowadzana od stóp do głów, w celu wykrycia problemów, które same w sobie mogą nie stanowić bezpośredniego zagrożenia życia, chyba że pozostaną nierozpoznane i nieleczone. Osoba kierująca czynnościami ratunkowymi przeprowadza dodatkową ocenę i postępowanie. Ocena dodatkowa powinna obejmować: sprawdzenie czynności życiowych u poszkodowanego, dokładne zebranie wywiadu, obserwację i oględziny, badanie palpacyjne i wszelkie badania szczegółowe, jakie pomogą ustalić naturę i rozmiar obrażeń poszkodowanego.
Plan działania w nagłym wypadku: pierwsza reakcja i ocena
Parametry życiowe
Obejmują one: tętno, oddychanie, ciśnienie, temperaturę ciała i kolor skóry, reakcję źrenic na światło i ruch gałek ocznych. Można je sprawdzić na etapie obserwacji i oględzin, ale ich kontrolę należy powtarzać co dwie do pięciu minut, by na bieżąco monitorować stan poszkodowanego.
Wywiad
Wywiad dotyczący urazu można zebrać, zadając pytania przytomnemu poszkodowanemu lub świadkowi wypadku, jeśli poszkodowany jest nieprzytomny. Jeśli poszkodowany jest przytomny, pytamy: „Co się stało? Czy słyszał(a) pan/pani jakieś odgłosy w momencie wypadku? Czy może pan/pani wskazać miejsce? Jak ocenia pan/pani ból w skali od 1 do 10? Czy przyjmuje pan/pani jakieś leki? Czy jest pan/pani na coś uczulony/ a?”. Możemy zadać dowolną liczbę pytań w celu ustalenia natury i stopnia ciężkości urazu.
Jeśli pacjent jest nieprzytomny, najpierw zwracamy się do niego po imieniu i delikatnie klepiemy po mostku, by uzyskać reakcję. Jeśli brak jest reakcji, a badanie podstawowe (ABC) było adekwatne, pytamy osobę obecną na miejscu wypadku: „Co się stało? Czy widział(a) pan/pani, że poszkodowany został uderzony, czy po prostu upadł? Jak długo jest nieprzytomny? Jeśli stopniowo tracił przytomność, czy ktoś z nim rozmawiał? Co usłyszał? Czy poszkodowany mówił spójnie? Czy jęczał lub mamrotał? Czy wcześniej mu się to zdarzało?”.
Obserwacja i oględziny
Zbliżając się do poszkodowanego, zwróćmy uwagę na ułożenie ciała, czy nie są widoczne deformacje mogące sugerować złamanie lub zwichnięcie. Czy poszkodowany oddycha normalnie, czy z trudem? Czy reaguje na polecenia, czy jest apatyczny? Czy źrenice wyglądają normalnie, czy są rozszerzone? Czy na twarzy lub za uszami obecne są przebarwienia? Czy z nosa lub uszu wypływa przejrzysta lub krwawa wydzielina? Można zmierzyć i zapisać tętno.
Badanie palpacyjne
- Utrzymuj stabilizację głowy i karku, póki nie zostanie wykluczony uraz kręgosłupa. Sprawdź palpacyjnie, czy na skórze głowy i obszarze twarzy nie ma ran, zniekształceń czy wgłębień. Sprawdź, czy nie ma przebarwień nad wyrostkiem sutkowatym, za uchem lub wokół oczu i czy z uszu lub nosa nie wypływa krew lub płyn mózgowo-rdzeniowy.
- Obejrzyj, czy oczy nie doznały urazu, czy nie ma w nich soczewek kontaktowych, jaka jest wielkość źrenic, czy źrenice równo reagują na światło. • Sprawdź, czy w ustach nie ma ochraniacza zębów, aparatu dentystycznego, złamanego zęba lub krwi, które mogą utrudniać oddychanie. Sprawdź, czy oddech nie pachnie owocami (śpiączka cukrzycowa) lub alkoholem.
- Zbadaj palpacyjnie kręgosłup szyjny, sprawdzając, czy nie ma w nim tkliwego punktu lub wyraźnej deformacji.
- Obejrzyj i zbadaj palpacyjnie klatkę piersiową pod kątem ewentualnych ran, przebarwień, deformacji, sprawdź ruchy ściany klatki piersiowej podczas oddychania. Naciśnij żebra przy mostku lub z boku, by sprawdzić, czy nie doszło do ich złamania.
- Obejrzyj i sprawdź palpacyjnie, czy brzuch nie jest tkliwy, napięty, rozdęty, czy nie ma w jego obrębie skurczów lub pulsowania.
- Obejrzyj i sprawdź palpacyjnie, czy w obrębie kończyn górnych nie występuje deformacja, tkliwość, opuchlizna, skurcz mięśni lub przebarwienia. Czy zachowana jest siła chwytu po obu stronach? Zmierz tętno na tętnicy promieniowej i sprawdź temperaturę. Czy pacjent może poruszać palcami?
- Obejrzyj i zbadaj palpacyjnie miednicę i kończyny dolne pod kątem deformacji, tkliwości, opuchlizny, skurczów mięśni i przebarwień. Zmierz tętno obwodowe zarówno na kostce przyśrodkowej, jak i na grzbiecie stopy. Zbadaj, czy poszkodowany może poruszać palcami u stóp. Sprawdź dotykiem temperaturę skóry.
Badania szczegółowe
Podczas badania palpacyjnego można przeprowadzić dowolne badanie szczegółowe. Badania te obejmują badania mięśni, takich jak ruchy palców u rąk czy nóg, badania czucia takie jak ukłucie oraz sprawdzenie pod kątem uszkodzeń neurologicznych.
Sprawdzaj parametry życiowe co dwie do pięciu minut, aż do przybycia zespołu ratownictwa medycznego. Pamiętaj: nie szkodź poszkodowanemu. W razie wątpliwości zakładaj najgorszą możliwość i postępuj zgodnie z tym założeniem.
A. Udrożnij drogi oddechowe (manewr wysunięcia żuchwy).
W razie nagłego zatrzymania krążenia użyj defibrylatora, zawsze podejrzewaj uraz kręgosłupa, unieruchamiaj kręgosłup i kończyny przy pomocy szyn w przypadku złamania i wstrząśnienia mózgu.
B. Przy wstrząsie anafilaktycznym, hipoglikemii lub ataku astmy:
dzwoń pod numer alarmowy lub użyj odpowiednio: adrenaliny 1:1000; glukagonu (1 mg) podskórnie, domięśniowo lub dożylnie; doustnej pasty z glukozą (50 g) lub dożylnej dekstrozy; krótko działającego beta2-mimetyku (przy użyciu spejsera).
C. Urazy klatki piersiowej zmniejszające natlenienie:
podaj wysokoprzepływowy tlen (10 l/min).
D. W celu kontroli krążenia i krwawienia przy urazach jamy brzusznej:
w drodze do szpitala zapewnij dostęp dożylny przy użyciu wenflonu.
E. Krwawienie z nosa:
ściśnij nozdrza, przyciskając je do przegrody nosowej przez 10 minut; jeśli krwawienie się nasila, dzwoń pod numer alarmowy.
F. Złamania:
krwawiące miejsce urazu należy sprawdzić, naciskając je bezpośrednio. Złamania zgięciowe należy zabezpieczyć szynami bez przemieszczania kości, by nie naruszyć struktur nerwowo-naczyniowych.
G. Urazy tkanek miękkich:
należy zabezpieczyć sterylnym opatrunkiem nasączonym solą fizjologiczną.
Ważne jest powtarzanie oceny stanu pacjenta i monitorowanie odpowiedzi pierwotnej i wtórnej na zastosowane leczenie. Wiedza fizjoterapeuty na temat alergii, leków, przebytych chorób i ostatniego posiłku danego sportowca oraz okoliczności, w jakich doszło do urazu (AMPLE – ang. allergies, medications, past illness, last meal and events), a także doświadczenie z obszaru pierwszej pomocy i ratownictwa mogą przyspieszyć proces leczenia i pomóc w osiągnięciu najlepszych możliwych rezultatów dzięki skutecznemu i bezzwłocznemu działaniu podczas złotej godziny.
- Jones R.S., Taggart T. Sport related injuries attending the accident and emergency department. Br J Sports Med 1994;28:110–1
- Peter Brukner and Karim Khan. Clincial sports medicine, wyd. 3., Tata Mcgraw-Hill edition Newdelhi
- Mores B. Mellion, Sports medicine secrets, wyd. 1., Jaypee Brothers Newdelhi