Rehabilitacja poudarowa
Udar to powszechny problem zdrowotny w skali światowej, utrzymujący się przewlekle u 50% pacjentów i powodujący ograniczenia ruchowe, poznawcze, emocjonalne oraz związane z porozumiewaniem się1-5.
W przypadku pacjentów z problemami przewlekłymi, takimi jak udar, wielkie znaczenie ma samozarządzanie6. Jest to termin odnoszący się do strategii, decyzji i czynności podejmowanych przez poszczególne osoby w celu radzenia sobie z długoterminowym problemem zdrowotnym7.
U pacjentów po udarze można wyodrębnić trzy poddomeny strategii samozarządzania: skupianie się na profilaktyce udaru wtórnego, wykonywanie zaleconych ćwiczeń oraz nacisk na uczestnictwo i czynności życia codziennego6. W przeglądzie badań wykazano, że dodanie treningu tych strategii samozarządzania do rehabilitacji poudarowej może poprawić czynności życia codziennego oraz samodzielność8.
Niezbędnym warunkiem wstępnym do stosowania strategii samozarządzania jest aktywacja pacjenta9. Aktywację pacjenta określa się jako rolę danej osoby w procesie opieki oraz posiadanie wiedzy, umiejętności i pewności siebie wymaganych do zarządzania własnym zdrowiem i opieką zdrowotną. Przegląd badań wykazał, że bardziej zaktywowani pacjenci z chorobami przewlekłymi mają lepsze wyniki zdrowotne i lepsze doświadczenia związane z opieką niż pacjenci mniej zaktywowani. W przeglądzie tym nie ujęto jednak pacjentów po udarze10.
Aktywacja pacjenta po udarze
Do dziś istnieje tylko jeden kwestionariusz mierzący aktywację pacjenta: Patient Activation Measure (PAM – pomiar aktywacji pacjenta)11. PAM pozwala na odróżnienie pacjentów biernych, którzy nie odczuwają własnego wpływu na swoje zdrowie, od pacjentów aktywnych, którzy taki wpływ odczuwają. Choć wystarczający poziom aktywacji jest ważny dla pacjentów z udarem, badania na ten temat są bardzo nieliczne.
Wedle wiedzy autorów istnieje tylko kilka badań z udziałem pacjentów po udarze przebywających w domu12-15 lub w szpitalu16. Badania te wykazują różne poziomy aktywacji pacjenta – od poziomu, na którym pacjenci są zniechęceni i przytłoczeni16, do poziomu, na którym pacjenci utrzymują pożądane zachowania i starają się coraz bardziej wpływać na swoje zdrowie12. Zwiększanie aktywacji pacjenta podczas rehabilitacji poudarowej nie jest wyraźnie wymienione jako cel leczenia w wytycznych na temat takiej rehabilitacji17,18. W konsekwencji rehabilitacja poudarowa nakierowana jest głównie na poprawę ograniczeń po udarze i nie ma na celu zwiększenia aktywacji pacjenta19.
Autorzy stawiają hipotezę, że aktywacja pacjenta nie poprawia się podczas rehabilitacji poudarowej ani po niej lub poprawia się jedynie w niewielkim stopniu.
Dlatego celem niniejszego prospektywnego badania obserwacyjnego jest sprawdzenie aktywacji pacjentów na początku rehabilitacji oraz przebiegu aktywacji pacjenta aż do kontroli po 6 miesiącach.
Metody badania aktywacja pacjenta podczas rehabilitacji poudarowej
Projekt badania aktywacji pacjenta podczas rehabilitacji poudarowej
Badanie niniejsze było częścią Stroke Cohort Outcomes of Rehabilitation (SCORE) – badania kohortowego prowadzonego w placówce rehabilitacyjnej rozpoczętego w marciu 2014 r. i zakończonego w grudniu 2019 r. Badanie to zostało opisane szerzej w innym miejscu20.
Uczestnicy badania aktywacji pacjenta podczas rehabilitacji poudarowej
Lekarz rehabilitacji do udziału w badaniu SCORE zapraszał kolejnych pacjentów z udarem, którzy otrzymywali wielodyscyplinarną rehabilitację w trybie zamkniętym lub ambulatoryjnym pod warunkiem, że mieli oni co najmniej 18 lat, doznali udaru (pierwszego lub nawracającego) mniej niż 6 miesięcy przed badaniem, nie mieli zaburzeń psychiatrycznych ani demencji i byli w stanie wypełniać kwestionariusze w języku niderlandzkim. Pacjentów włączano do badania po sprawdzeniu spełniania przez pacjentów tych kryteriów i wyrażeniu przez nich zgody na udział.
Procedura badania aktywacji pacjenta podczas rehabilitacji poudarowej?
Pacjenci wypełniali kwestionariusze w formie papierowej lub online, w zależności od swoich preferencji. PAM dodano do zestawu kwestionariuszy w marcu 2016 r., dlatego badanie niniejsze obejmuje pacjentów zrekrutowanych między marcem 2016 r. a grudniem 2019 r., którzy wypełnili PAM w co najmniej jednym punkcie czasowym. Jeśli odpowiedzi danego pacjenta w PAM w różnych punktach czasowych były krańcowo różne (np. wynik maksymalny, czyli 100 punktów, w jednym punkcie czasowym i wynik minimalny, czyli 0 punktów, w innym punkcie czasowym), wykluczano ich z analizy ze względu na wyniki odstające.
Ocena w badaniu aktywacji pacjenta podczas rehabilitacji poudarowej
Na początku rehabilitacji zebrano dane opisowe pacjentów oraz zgłaszane przez nich miary rezultatu. Dane takie jak wiek, płeć i rodzaj udaru (niedokrwienny/krwotoczny) pobierano z dokumentacji medycznej pacjentów. Przy użyciu kwestionariusza oceniono poziom wykształcenia, zatrudnienie przed udarem i szereg chorób współistniejących22. Pytania o styl życia przed udarem obejmowały palenie (więcej niż jeden papieros dziennie), alkohol (więcej niż 2 kieliszki dziennie) i aktywność fizyczną (30 minut aktywności fizycznej o umiarkowanej lub wysokiej intensywności dziennie).
W momencie początkowym pielęgniarka przeprowadzała ocenę pacjentów biorących udział w rehabilitacji zamkniętej według skali Barthel. Jest to pomiar funkcjonalnej samodzielności o wynikach mieszczących się w zakresie od 0 do 20, gdzie wyższy wynik oznacza większą samodzielność funkcjonalną23.
Zgłaszane przez pacjentów miary rezultatu
Związaną ze zdrowiem jakość życia (HRQoL – health-related quality of life) oceniano przy pomocy kwestionariusza EuroQoL 5-Dimension 3-Level (EQ-5D-3L)24. Kwestionariusz ten, składający się z pięciu pytań na temat pięciu dziedzin życia (tzn. mobilności, samoopieki, typowych czynności, bólu/dyskomfortu, lęku/depresji) daje wyniki w zakresie od -0,33 (najgorszy możliwy stan zdrowia) do 1 (najlepszy możliwy stan zdrowia). Ponadto EQ-5D-3L zawiera wizualną skalę analogową w zakresie od 0 do 100. Skali Stroke Impact Scale (SIS – skala wpływu udaru)25 użyto do pomiaru zgłaszanego przez pacjenta wpływu udaru na mobilność, porozumiewanie się, pamięć i myślenie oraz nastrój i emocje. Wyniki sumaryczne dla każdej z tych dziedzin mieszczą się w zakresie od 0 do 100, gdzie wyższy wynik oznacza lepsze funkcjonowanie. Aktywację pacjenta określa się jako rolę danej osoby w procesie opieki oraz posiadanie wiedzy, umiejętności i pewności siebie wymaganych do zarządzania własnym zdrowiem i opieką zdrowotną.
Jak oceniano aktywację pacjenta?
Aktywację pacjenta oceniano przy pomocy PAM11 w momencie początkowym, podczas kontroli po 3 miesiącach i po 6 miesiącach. Ten pomiar rodzajowy składa się z 13 elementów z odpowiedziami w 5-punktowej skali Likerta (zdecydowanie się nie zgadzam, nie zgadzam się, zgadzam się, zdecydowanie się zgadzam i nie dotyczy). Wynik całkowity mieści się w zakresie od 0 do 100, gdzie wyższy wynik oznacza większą aktywację pacjenta6.
Wyniki PAM można podzielić na cztery coraz wyższe poziomy aktywacji.
- Pacjenci na poziomie 1 (wynik 0,0 – 47,0) mogą jeszcze nie rozumieć wagi swojej roli.
- Pacjentom na poziomie 2 (wynik 47,1 – 55,1) brakuje pewności siebie i wiedzy potrzebnej do podjęcia działania.
- Pacjenci na poziomie 3 (55,2 – 72,4) zaczynają podejmować działania, podczas gdy
- pacjenci na poziomie 4 (72,5 – 100) mają proaktywne podejście do zdrowia i podejmują działania w celu wykonywania wielu zalecanych zachowań prozdrowotnych26.
Niderlandzka wersja kwestionariusza PAM wykazuje własności psychometryczne odpowiednie dla osób z chorobą przewlekłą27. W badaniu z udziałem osób z problemami neurologicznymi (nie było wśród nich pacjentów poudarowych) wykazano, że PAM ma dobrą trafność wewnętrzną i jest odpowiedni do celów naukowych28.
Wyniki badania aktywacji pacjenta podczas rehabilitacji poudarowej
Między marcem 2016 r. a grudniem 2019 r. badaniem SCORE objęto 506 pacjentów po udarze. 28 (5,5%) wykluczono z niniejszej analizy, ponieważ 26 nie wypełniło kwestionariusza PAM, a 2 miało maksymalny wynik PAM w jednym punkcie czasowym i minimalny wynik PAM w innym punkcie czasowym.
Częstotliwość udaru niedokrwiennego była wśród wykluczonych pacjentów niższa (64,3%) niż wśród objętych badaniem 478 pacjentów (82,1%). Jeśli chodzi o charakterystykę uwzględnionych pacjentów, mediana ich wieku wyniosła 63 lat, a 306 (64%) z nich stanowili mężczyźni. 293 pacjentów, którzy wypełnili kwestionariusz PAM w momencie początkowym i po 6 miesiącach, było znacząco starszych (mediana 64 lat w porównaniu z medianą 62 lat), częściej pozostawali w związku małżeńskim lub mieszkali z partnerem (188, czyli 64,8% vs 97, czyli 55,1%), rzadziej palili (80, czyli 27,9% vs 75, czyli 42,1%) i mieli wyższy wynik mobilności (mediana 83,3 vs mediana 77,8) niż 185 pacjentów, którzy wypełnili kwestionariusz PAM tylko raz. '
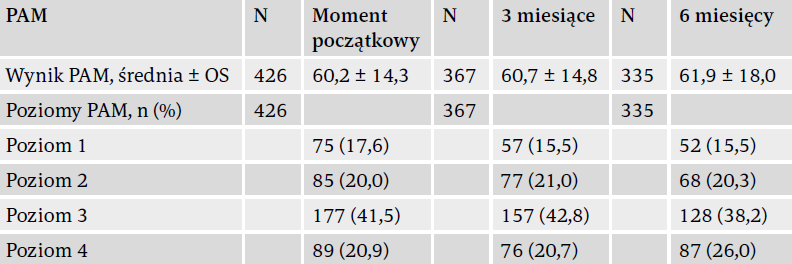
Wyniki PAM i poziomy w momencie początkowym badania aktywacji pacjenta podczas rehabilitacji poudarowej
W momencie początkowym 426 pacjentów wypełniło kwestionariusz PAM, który dał średni wynik 60,2 ± 14,3. Jeśli chodzi o uzyskane poziomy, 75 pacjentów (17,6%) znalazło się na poziomie 1, 85 pacjentów (20%) na poziomie 2, 177 pacjentów (41,5%) na poziomie 3, a 89 pacjentów (20,9%) na poziomie 4. Między pacjentami na poszczególnych poziomach w momencie początkowym istniały znaczące różnice odnośnie do wieku, liczby chorób współwystępujących, związanej ze zdrowiem jakości życia, porozumiewania się, pamięci i myślenia oraz nastroju i emocji.
Wyniki analiz post hoc wskazują, że pacjenci z poziomu 1 w porównaniu z pacjentami z poziomu 4 cierpieli na więcej chorób współwystępujących, mieli niższą jakość życia związaną ze zdrowiem oraz niższy wynik porozumiewania się, pamięci i myślenia oraz nastroju i emocji w skali SIS.
Zmiana wyników PAM w czasie podczas badania aktywacji pacjenta podczas rehabilitacji poudarowej
Podczas kontroli po 3 miesiącach 367 pacjentów wypełniło kwestionariusz PAM i uzyskało średni wynik 60,7 ± 14,8, a po 6 miesiącach 335 pacjentów uzyskało średni wynik 61,9 ± 18,0 (tabela 1). W analizie jednoczynnikowej wynik PAM nie poprawił się znacząco z czasem. Dalsza analiza znacząco powiązanych zmiennych wykazała, że negatywny wpływ na wynik PAM w czasie miały takie czynniki jak starszy wiek, gorsze porozumiewanie się, pamięć i myślenie oraz nastrój i emocje. W analizie wieloczynnikowej wynik PAM poprawił się z czasem. Jedynymi czynnikami znacząco związanymi z wyższymi wynikami PAM były tutaj lepszy nastrój i emocje. Starszy wiek miał negatywny wpływ na poprawę w czasie.
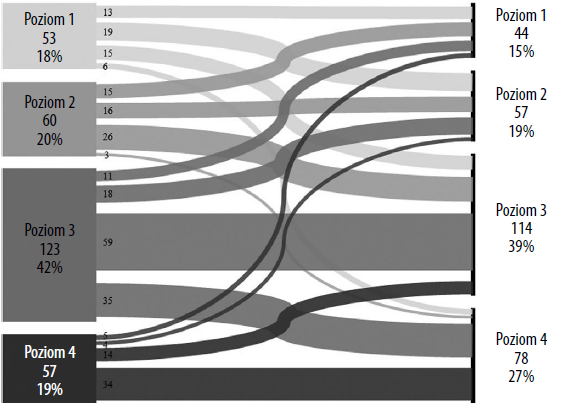
Jak przebiegały poziomy PAM podczas badania aktywacji pacjenta podczas rehabilitacji poudarowej
Przebieg poziomów PAM obrazuje ryc. 1. Od momentu początkowego do kontroli po 6 miesiącach 122 pacjentów (41,6%) pozostało na tym samym poziomie. Spośród tych pacjentów 13 (10,7%) pozostało na poziomie 1, a 16 (13,1%) na poziomie 2. 104 pacjentów poprawiło wynik PAM: 80 o jeden poziom i 24 co najmniej o dwa poziomy. Z drugiej strony 67 pacjentów (23,1%) po 6 miesiącach uzyskało gorszy wynik PAM: 47 spadło o jeden poziom, a 20 spadło o co najmniej 2 poziomy.
Omówienie badania aktywacji pacjenta podczas rehabilitacji poudarowej
Badanie niniejsze wykazało, że na poziomie grupowym wyniki kwestionariusza PAM u pacjentów po udarze w analizie wieloczynnikowej wzrosły między początkiem rehabilitacji a kontrolą po 6 miesiącach. Na poziomie indywidualnym 104 osoby (35,5%) poprawiły swój wynik PAM o jeden lub dwa poziomy. Jednakże ogólna średnia zmiana w wynikach PAM była niewielka i nie stwierdzono znaczącej zmiany w tych wynikach w analizie jednoczynnikowej. Na poziomie indywidualnym jedna trzecia pacjentów była na poziomie 1 lub 2 aktywacji pacjenta we wszystkich punktach czasowych, a w przypadku 23,1% pacjentów poziom PAM z czasem się obniżył. Wyniki te potwierdzają hipotezę autorów, że podczas rehabilitacji poudarowej ani po niej aktywacja pacjentów nie poprawia się lub poprawia się tylko nieznacznie.
Średni wynik PAM pacjentów po udarze w momencie początkowym w niniejszym badaniu mieści się w takim samym zakresie, co wyniki PAM w trzech innych badaniach z udziałem pacjentów poudarowych mieszkających we własnych gospodarstwach domowych (60,2 vs 56,4-65,7)13-15. Ponadto średni wynik PAM w niniejszym badaniu był o wiele niższy od średniego wyniku (75,3) pacjentów poudarowych z badania Kidd i wsp.12 Autorzy ci na podstawie wywiadów z pacjentami stwierdzili jednak, że rzeczywista aktywacja pacjenta była prawdopodobnie niższa12. Natomiast średni wynik PAM w niniejszym badaniu był wyższy niż w badaniu przekrojowym z udziałem pacjentów poudarowych ze szpitala o wysokim stopniu referencyjności (60,2 vs 51,56)16. Autorzy tamtego badania postawili hipotezę, że tak niska aktywacja pacjentów może wynikać z niedostatecznej wiedzy na temat zdrowia i niskiej świadomości na temat opieki zdrowotnej16.
Siłą niniejszego badania jest fakt, że zapewnia ono wgląd w przebieg aktywacji pacjentów po udarze w ciągu pierwszych trzech miesięcy, gdy zachodzą najsilniejsze procesy rekonwalescencji29 oraz do 6 miesięcy po udarze, gdy – jak się uważa – osiągnięty jest efekt plateau, czyli stabilizacji na uzyskanym poziomie29.
Inną jego mocną stroną jest opis poziomów PAM. Informacje na temat indywidualnego poziomu wiedzy i umiejętności pacjentów związanych z samozarządzaniem pozwala lekarzom i terapeutom na ukierunkowanie edukacji na temat samozarządzania i zapewnienia wsparcia odpowiadającego indywidualnym potrzebom pacjentów, co może umożliwić większą skuteczność wspierania samozarządzania9.
We wcześniejszych badaniach stwierdzono, że niski poziom aktywacji pacjenta wiąże się z niskim dochodem, rzadszym korzystaniem z narzędzi przesiewowych, niezdrowymi zachowaniami (np. palenie), gorszymi wskaźnikami klinicznymi (np. skurczowe ciśnienie tętnicze), częstszymi wizytami na oddziale ratunkowym, częstszymi pobytami w szpitalu30 oraz większą liczbą niezaspokojonych potrzeb medycznych i niewłaściwym korzystaniem z systemu opieki zdrowotnej31. Inaczej niż w tych wcześniejszych badaniach w badaniu niniejszym pacjenci z poziomu 1 PAM nie przejawiali przed udarem znacząco większej liczby niezdrowych zachowań. Mieli jednak więcej chorób współwystępujących niż pacjenci z poziomu 4 PAM. Ponadto pacjenci z poziomu 1 mieli niższy wynik jakości życia związanej ze zdrowiem, porozumiewania się, pamięci i myślenia oraz nastroju i emocji niż pacjenci z poziomu 4. Innymi słowy, pacjenci ciężej dotknięci przez udar wykazywali niższy poziom aktywacji.
Co więcej, liczba pacjentów o niższym poziomie aktywacji (poziom 1 i 2) we wszystkich punktach czasowych przekraczała 35%. Ponadto wyniki PAM u sporej liczby pacjentów z czasem znacząco się pogorszyły. Ta podgrupa pacjentów może wymagać szczególnej uwagi i wsparcia. Dla pacjentów o niskim poziomie aktywacji wartościowe może być wprowadzenie interwencji dopasowanych do tych aspektów aktywacji, z którymi mają oni trudności. Jeśli poziom aktywacji pacjentów z poziomu 1 nie poprawia się, otrzymywaną przez nich opiekę można by bardziej ukierunkować na strategie kompensacyjne. Pacjenci z poziomu 2 i 3 mogliby odnieść korzyści z interwencji nakierowanych na aktywację pacjenta w ramach rehabilitacji.
Udowodniono, że interwencje skutecznie zwiększają aktywację pacjentów z cukrzycą i innymi chorobami przewlekłymi, a największy wzrost obserwowano u pacjentów o najniższym poziomie aktywacji10,32. U pacjentów z udarem przebadano trzy różne interwencje mające na celu poprawę aktywacji13-15. Spośród nich tylko jedna okazała się znacząco skuteczna15. Interwencją tą był prowadzony w domu przez pracownika socjalnego program zarządzania połączony ze stroną internetową podającą informacje związane z udarem. Dokładne mechanizmy pozostają jednak niepewne15. Interwencji tych nie przetestowano dotąd na pacjentach bardziej obciążonych przez udar otrzymujących rehabilitację. Powinno być to przedmiotem przyszłych badań.
Ograniczenia badania aktywacji pacjenta podczas rehabilitacji poudarowej
Jako że jak dotąd nie sprawdzono trafności kwestionariusza PAM w populacji pacjentów po udarze, można ten fakt uważać za ograniczenie niniejszego badania. W oparciu o dane przedstawione tutaj i w dwóch wcześniejszych badaniach12,28 istnieją pewne wątpliwości odnośnie do trafności treści PAM, czyli stopnia, w jakim treść danego instrumentu stanowi właściwe odzwierciedlenie mierzonego konstruktu33.
W niniejszym badaniu dwoje pacjentów (0,4%) uzyskało maksymalną liczbę punktów (100) w jednym punkcie czasowym i minimalną (0) w innym punkcie czasowym, a 11 pacjentów (3,8%) zwiększyło lub zmniejszyło swój poziom o trzy poziomy między momentem wyjściowym a kontrolą po 6 miesiącach.
Niejasne jest, czy pacjenci ci rzeczywiście osiągnęli tak odmienny poziom aktywacji, czy też mieli problem ze zrozumieniem kwestionariusza ze względu na ograniczenia poznawcze lub związane z porozumiewaniem się. Wątpliwości te są uzasadnione tym bardziej, że w badaniu Kidd i wsp.12 wydawały się istnieć różnice między aktywacją pacjentów opisywaną przez wyniki PAM a obserwowaną w wywiadach, a badanie przeprowadzone na populacji z problemami neurologicznymi wykazało, że indywidualne poziomy aktywacji były niedoszacowane z powodu różnic w poziomach trudności poszczególnych elementów kwestionariusza28. Przemawia to za koniecznością sprawdzenia trafności PAM w populacji pacjentów po udarze otrzymujących rehabilitację. Jako że nieznana jest minimalna istotna zmiana w wynikach PAM dla takich pacjentów, niemożliwe było zinterpretowanie, czy najmniejsza poprawa obserwowana w niniejszym badaniu postrzegana jest jako istotna zmiana przez pacjentów poudarowych.
Z niniejszego badania wyłączono większy odsetek pacjentów po udarze krwotocznym. Choć odsetek pacjentów wyłączonych był niski (5,5%), nie można wykluczyć, że mogło to wpłynąć na możliwość uogólniania wyników. Ponadto grupa 293 pacjentów z dwoma pomiarami PAM (w momencie początkowym i po 6 miesiącach) różniła się znacząco pod względem wieku, sytuacji życiowej, palenia i mobilności od grupy 185 pacjentów, którzy nie wykonali dwóch pomiarów. Dlatego też przebieg poziomów PAM w czasie może nie nadawać się do uogólniania na całą populację.
Wnioski płynące z badania aktywacji pacjenta podczas rehabilitacji poudarowej
Średni wynik PAM u pacjentów po udarze wzrósł z czasem, ale w niewielkim stopniu. Ponadto jedna trzecia pacjentów pozostała na niskim poziomie aktywacji, a część pacjentów obniżyła swój poziom aktywacji. Wskazuje to, że istnieje przestrzeń na poprawę, ponieważ częścią obecnego leczenia rehabilitacyjnego nie są żadne konkretne interwencje mające zwiększać aktywację pacjenta. Niezbędne są dalsze badania w celu ustalenia skuteczności interwencji mających poprawiać aktywację pacjenta w tej populacji.
Źródło: Archives of Physical Medicine and Rehabilitation. 2022; 103: 1360-7.
© 2022 The American Congress of Rehabilitation Medicine Adaptacja: Katarzyna Bogiel
Na podstawie licencji CC BY (http://creativecommons.org/licenses/by/4.0/)
- Langhorne P, Coupar F, Pollock A. Motor recovery after stroke: a systematic review. Lancet Neurol 2009;8:741–54.
- Lazar RM, Boehme AK. Aphasia as a predictor of stroke outcome. Curr Neurol Neurosci Rep 2017;17:83.
- van Rijsbergen MW, Mark RE, de Kort PL, Sitskoorn MM. Subjective cognitive complaints after stroke: a systematic review. J Stroke Cerebrovasc Dis 2014;23:408–20.
- Carod-Artal FJ, Egido JA. Quality of life after stroke: the importance of a good recovery. Cerebrovasc Dis 2009;27:204–14.
- Fletcher S, Kulnik ST, Demain S, Jones F. The problem with selfmanagement: Problematising self-management and power using a Foucauldian lens in the context of stroke care and rehabilitation. PLoS One 2019;14:e0218517.
- Boger EJ, Demain SH, Latter SM. Stroke self-management: a focus groups study to identify the factors influencing self-management following stroke. Int J Nurs Stud 2015;52:175–87.
- Parke HL, Epiphaniou E, Pearce G, et al. Self-management support interventions for stroke survivors: a systematic meta-review. PLoS One 2015;10:e0131448.
- Hibbard JH, Mahoney ER, Stockard J, Tusler M. Development and testing of a short form of the patient activation measure. Health Serv Res 2005;40:1918–30.
- Hibbard JH, Greene J. What the evidence shows about patient activation: better health outcomes and care experiences; fewer data on costs. Health Aff (Millwood) 2013;32:207–14.
- Hibbard JH, Stockard J, Mahoney ER, Tusler M. Development of the Patient Activation Measure (PAM): conceptualizing and measuring activation in patients and consumers. Health Serv Res 2004;39:1005–26.
- Kidd L, Lawrence M, Booth J, Rowat A, Russell S. Development and evaluation of a nurse-led, tailored stroke self-management intervention. BMC Health Serv Res 2015;15:359.
- McNaughton H, Weatherall M, McPherson K, et al. The effect of the Take Charge intervention on mood, motivation, activation and risk factor management: analysis of secondary data from the Taking Charge after Stroke (TaCAS) trial. Clin Rehabil 2021;35:1021–31.
- Kersten P, McPherson KM, Kayes NM, Theadom A, McCambridge A. Bridging the goal intention-action gap in rehabilitation: a study of ifthen implementation intentions in neurorehabilitation. Disabil Rehabil 2015;37:1073–81.
- Reeves MJ, Fritz MC, Woodward AT, et al. Michigan Stroke Transitions Trial. Circ Cardiovasc Qual Outcomes 2019;12:e005493.
- Sui W, Wan LH. Association between patient activation and medication adherence in patients with stroke: a cross-sectional study. Front Neurol 2021;12:722711.
- De Jong AWL, Passier PECA. Behandelkader CVA. Treatment framework stroke; 2016.
- Dippel DWJ, van der Worp HB, Hofmeijer J, et al. Guideline cerebral infarction and stroke. Utrecht: Nederlandse Vereniging voor Neurologie 2019.
- Dobkin BH. Behavioral self-management strategies for practice and exercise should be included in neurologic rehabilitation trials and care. Curr Opin Neurol 2016;29:693–9.
- Groeneveld IF, Meesters JJL, Arwert HJ, Rambaran Mishre AD, Vliet Vlieland TPM, Goossens PH. Research design of an analysis of structure, processes and outcomes. Practice variation in stroke rehabilitation. Nederlands Tijdschrift voor Revalidatiegeneeskunde 2015;3:134–7.
- von Elm E, Altman DG, Egger M, et al. The Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) Statement: guidelines for reporting observational studies. Int J Surg 2014;12: 1495–9.
- Permanent research into the living situation. Available at: http://www.scp.nl/Onderzoek/Bronnen/Beknopte_onderzoeksbeschrijvingen/Permanent_onderzoek_naar_-de_leefsituatie_POLS. Accessed April 2, 2020.
- Quinn TJ, Langhorne P, Stott DJ. Barthel Index for stroke trials: development, properties, and application. Stroke 2011;42:1146–51.
- EQ-5D-3L About EQ-5D. Available at: https://euroqol.org/eq-5dinstruments/eq-5d-3l-about/. Accessed June 26, 2020.
- Duncan PW, Wallace D, Lai SM, Johnson D, Embretson S, Laster LJ. The Stroke Impact Scale version 2.0. Evaluation of reliability, validity, and sensitivity to change. Stroke 1999;30:2131–40.
- Greene J, Hibbard JH, Sacks R, Overton V, Parrotta CD. When patient activation levels change, health outcomes and costs change, too. Health Aff (Millwood) 2015;34:431–7.
- Rademakers J, Nijman J, van der Hoek L, Heijmans M, Rijken M. Measuring patient activation in the Netherlands: translation and validation of the American short form Patient Activation Measure (PAM13). BMC Public Health 2012;12:577.
- Packer TL, Kephart G, Ghahari S, Audulv A, Versnel J, Warner G. The Patient Activation Measure: a validation study in a neurological population. Qual Life Res 2015;24:1587–96.
- Zeiler SR, Krakauer JW. The interaction between training and plasticity in the poststroke brain. Curr Opin Neurol 2013;26:609–16.
- Hibbard JH, Cunningham PJ. How engaged are consumers in their health and health care, and why does it matter? Res Briefs 2008(8): 1–9. Nov.
- Greene J, Hibbard JH. Why does patient activation matter? An examination of the relationships between patient activation and healthrelated outcomes. J Gen Intern Med 2012;27:520–6.
- Almutairi N, Hosseinzadeh H, Gopaldasani V. The effectiveness of patient activation intervention on type 2 diabetes mellitus glycemic control and self-management behaviors: a systematic review of RCTs. Prim Care Diabetes 2020;14:12–20.
- Terwee CB, Prinsen CAC, Chiarotto A, et al. COSMIN methodology for evaluating the content validity of patient-reported outcome measures: a Delphi study. Qual Life Res 2018;27:1159–70. Patient activation in stroke rehabilitation 1367 www.archives-pmr.org