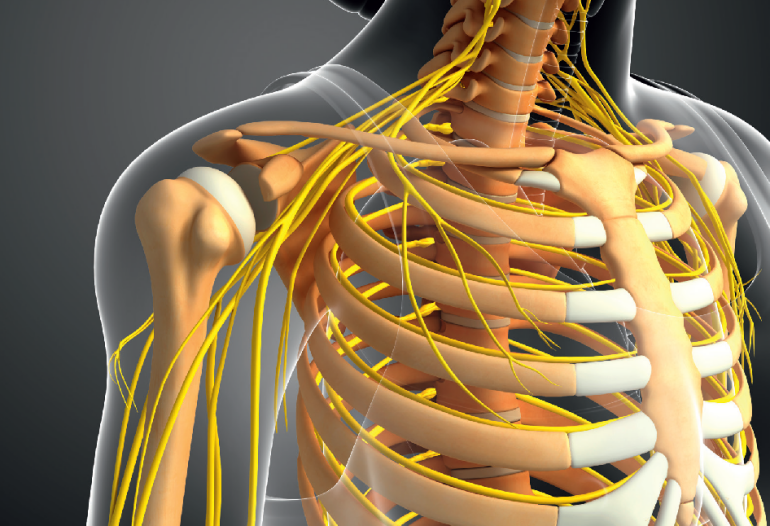
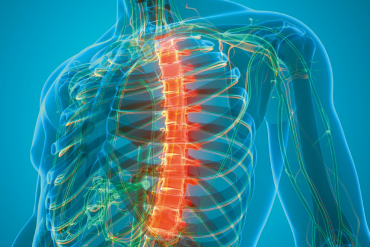
Najprościej ujmując, splot ramienny jest siecią nerwów, które przewodzą impulsy z kręgosłupa do barku, ramienia, przedramienia i ręki.
Z anatomicznego punktu widzenia jest to układ włókien nerwowych biegnących od rdzenia kręgowego, utworzonych przez gałęzie brzuszne korzeni nerwowych dolnego odcinka szyjnego i górnego piersiowego, a dokładniej wychodzących poniżej piątego kręgu szyjnego do pierwszego kręgu piersiowego (C5–Th1). Nerwy obwodowe splotu przechodzą przez obszar szyi, pachy i ramienia.
Urazy splotu ramiennego wpływają na funkcjonowanie nerwów obwodowych zaopatrujących bark, ramię, przedramię i rękę, powodując drętwienie, mrowienie, ból, osłabienie siły mięśniowej, ograniczenie ruchu, a nawet niedowład kończyny górnej. Uraz wpływa na funkcje motoryczne, a czasami także na ubytki sensoryczne okolicy ramienia i/lub ręki pacjenta.
Pleksopatia pourazowa - opis przypadku
Przedstawiamy przypadek 35-letniej pacjentki, która uległa wypadkowi samochodowemu skutkującemu doznaniem silnych przeciążeń związanych z uderzeniem z dużą prędkością.
W wyniku wypadku doszło do złamania trzonu kości ramiennej prawej kończyny górnej oraz prawostronnej pleksopatii w obrębie włókien zazwojowych zaopatrujących ramię i przedramię z poziomów od C6 do Th1. W badaniu stwierdzono monoparezę prawostronną w obrębie kończyny górnej.
Pacjentka została zoperowana z powodu złamania trzonu kości ramiennej, który został zreponowany metodą otwartego nastawienia z wewnętrzną stabilizacją (ORIF). Przez jakieś 8 tygodni pacjentka nosiła uniwersalny stabilizator ramienia.
Podsumowanie badań przewodnictwa nerwowego pacjentki :
- Brak przewodnictwa motorycznego nerwu pośrodkowego i łokciowego po prawej stronie ruchowego prawej.
- Brak latencji fali F po obydwu stronach w nerwie pośrodkowym i łokciowym. • Nie wykonano badania przewodnictwa sensorycznego prawego nerwu pośrodkowego i łokciowego.
- Nie wykonano badania przewodnictwa motorycznego i sensorycznego nerwu promieniowego.
- Wyniki przewodnictwa nerwu pachowego i nadłopatkowego w normie.
EMG wykazało fibrylacje ze sporadycznymi potencjałami czynnościowych jednostek ruchowych (motor unit action potential MUP) w mięśniu międzykostnym grzbietowym pierwszym (FDI) i prostowniku długim kciuka (extensor pollicis longus) po prawej stronie oraz fibrylacje mięśni ze zmniejszoną rekrutacją w prawym odwodzicielu krótkim kciuka (abductor pollicis brevis), zginaczu łokciowym nadgarstka (flexor carpi ulnaris) i wielofazowe potencjały czynnościowe jednostek ruchowych o długim czasie trwania ze zmniejszoną w niewielkim stopniu rekrutacją prawego prostownika długiego palców (extensor digitorum).
Spontaniczna aktywność i potencjały czynnościowe jednostek ruchowych w prawym mięśniu naramiennym (m. deltoideus) i mięśniach przykręgosłupowych były prawidłowe.
Badanie EMG/NCV wykazało pleksopatię prawostronną włókien zazwojowych, obejmującą głównie korzenie C6, C7, C8 i Th1 ze zmianami degeneracyjnymi i minimalnymi procesami regeneracji.
Ryc.1. Badanie EMG odgrywa istotną rolę w ocenie funkcjonalnej nerwów obwodowych i zaopatrywanych przez nie mięśni w przypadku pleksopatii splotu ramiennego.
Wyniki oceny pacjenta przed i po rehabilitacji
Ocena pacjentki przed rehabilitacją - 15 dni po zabiegu chirurgicznym
- Ocena bólu
- Ból prawego ramienia w okolicy złamania. Wzrost intensywności bólu w nocy. Ocena na skali NRS = 7/10
- Obrzęk
- Obrzęk ciastowaty nadgarstka i palców
- Blizna
- Przyklejona do tkanek głębokich, brak ślizgu tkankowego (w miejscu operacji)
- Deformacje
- Opadanie prawego nadgarstka
- Zespół Hornera
- Brak
- Zaopatrzenie ortopedyczne
- Orteza, stabilizator
- Tkliwość
- W okolicy blizny
- Problemy naczyniowe
- Brak
- Bierny zakres ruchomości
- Ograniczony w barku ze względu na unieruchomienie
- Czynny zakres ruchomości
- Brak czynnego ruchu nadgarstka i palców oraz łokcia z wyjątkiem zgięcia. Nie oceniono barku ze względu na unieruchomienie
- Manualna ocena mięśni (skala MRC)
- Bark niemożliwy do oceny
- Biceps: 2
- Triceps: 0
- Supinator: 0
- Pronator: 0
- Mięśnie przedramienia: 0
- Mięśnie ręki: 0
- Ocena czucia
- Hipoestezja tylnego obszaru ramienia.
- Całkowita utrata czucia w obszarze przedramienia i ręki
- Odruchy
- Z bicepsa: osłabiony
- Z tricepsa i supinatora: zniesione
- Ocena funkcjonalna (skala Barthel)
- Spożywanie posiłków: 0 (zależna)
- Kąpiel: 0 (zależna)
- Utrzymywanie higieny osobistej: 0 (zależna)
- Ubieranie się: 0 (zależna)
- Kontrola jelit: 10
- Kontrola pęcherza: 10
- Korzystanie z toalety: 5 (częściowo zależna)
- Transfer: 15 (niezależna)
- Mobilność – 15 (niezależna)
- Schody – 10 (niezależna)
- RAZEM – 65/100 (prawie zależna w zakresie czynności dnia codziennego wymagających zaangażowania kończyn górnych)
Ocena pacjentki po rehabilitacji - 1 rok po zabiegu chirurgicznym
- Ocena bólu
- Niewielki dyskomfort w końcowych zakresach ruchu oceniany na skali NRS = 1/10
- Obrzęk
- Brak obrzęku
- Blizna
- Przywrócona mobilność blizny
- Deformacje
- Brak
- Zespół Hornera
- Brak
- Zaopatrzenie ortopedyczne
- Brak
- Tkliwość
- Brak
- Problemy naczyniowe
- Brak
- Bierny zakres ruchomości
- Pełny
- Czynny zakres ruchomości
- Niewielka bolesność przy ruchu rotacji w barku. Pełny zakres w pozostałych stawach
- Manualna ocena mięśni (skala MRC)
- Mięśnie barku: 4+ (z wyjątkiem rotatorów zewnętrznych: 3+)
- Biceps: 4+
- Triceps: 4
- Supinator: 4
- Pronator: 4
- Mięśnie przedramienia: 4+
- Mięśnie ręki: 4
- Ocena czucia
- Normalne czucie tylnego obszaru ramienia i powierzchni zginaczy przedramienia.
- Hipoestezja po stronie prostowników przedramienia i ręki
- Odruchy
- Normalne
- Ocena funkcjonalna (skala Barthel)
- Spożywanie posiłków: 10 (niezależna)
- Kąpiel: 5 (niezależna)
- Utrzymywanie higieny osobistej: 5 (niezależna)
- Ubieranie się: 10 (niezależna)
- Kontrola jelit: 10
- Kontrola pęcherza: 10
- Korzystanie z toalety: 10 (niezależna)
- Transfer: 15 (niezależna)
- Mobilność – 15 (niezależna)
- Schody – 10 (niezależna)
- RAZEM – 100/100 (zdolna do całkowitej samoobsługi)
Leczenie fizjoterapeutyczne pacjentki z pleksopatią pourazową
W przypadku pleksopatii splotu ramiennego celem programu rehabilitacji jest zachowanie zakresu ruchomości, poprawa siły i opanowanie dolegliwości bólowych.
Pacjentkę poddano zabiegom fizykoterapeutycznym w celu utrzymania zakresu ruchomości i optymalizacji procesów naprawczych przywracania funkcji motorycznych w miarę ponownego unerwienia mięśni.
Celem terapii była odbudowa funkcji struktur zaopatrywanych przez uszkodzone nerwy oraz poprawa jakości życia pacjentki. Szczegółowy opis prowadzenia terapii omówiono poniżej.
Pooperacyjny etap unieruchamiania pacjentki z pleksopatią splotu ramiennego
Początkowo pacjentka miała założoną ortezę stabilizacyjną mającą na celu unieruchomienie, ochronę i odciążenie stawu barkowego.
W pierwszych dniach po zabiegu wykonywano relaksujące ruchy bierne w obszarze wszystkich stawów zajętej kończyny górnej. Stopniowo zaczęto wprowadzać ruchy wspomagane za pomocą nieuszkodzonego lewego ramienia. Ćwiczenia odbywały się w pozycji leżącej.
Celem zmniejszenia obrzęku pacjentka została poinstruowana o konieczności utrzymywania operowanej kończyny górnej powyżej poziomu serca podczas przebywania w pozycji leżącej w czasie odpoczynku i snu.
Trening ruchowy w fazie mobilizacji przy pleksopatii pourazowej
Zastosowane modalności w treningu ruchowym
Ból jest zazwyczaj najbardziej ograniczającym czynnikiem w rehabilitacji pacjentów po urazie splotu ramiennego. Podobna sytuacja miała miejsce w omawianym przypadku.
Dolegliwości bólowe pacjentki udało się zredukować dzięki zastosowaniu ciepła (Hot Packs) w problematycznym obszarze ramienia. Jako element domowego programu terapeutycznego zalecono wykonywanie ciepłych okładów.
Bolesne miejsca oraz tkankę bliznowatą poddano nadźwiękawianiu trybem pulsacyjnym (1 MHz). Do stymulacji elektrycznej początkowo zastosowano prąd galwaniczny, a następnie faradyczny, aby zachować fizjologiczne właściwości opracowywanych grup mięśniowych.
Trening ruchowy barku
Po usunięciu ortezy pacjentka została zachęcona do wykonywania ruchów wahadłowych. Kontynuowano również prowadzenie ruchów biernych i wspomaganych w pozycji leżącej, stopniowo przechodząc do pozycji stojącej, w której dokonywano stabilizacji łopatki.
Wraz ze wzrostem siły do planu terapeutycznego dodano ćwiczenia rozciągające wykonywane przez samą pacjentkę, a także trening z wykorzystaniem elastycznego oporu (gumowych ekspanderów) oraz systemu bloczkowego (kolumny typu pulley). Celem oddziaływania było zwiększenie zakresu ruchomości oraz uniknięcie sztywności tkankowej.
Poziom trudności i złożoności ćwiczeń ruchowych zwiększano stopniowo w obrębie wszystkich stawów wraz z poprawą stanu pacjentki.
Stopniowo wprowadzano ćwiczenia przeciwko oporowi manualnemu, który początkowo dawkowany był przez terapeutę, a następnie przez samą pacjentkę przy zaangażowaniu drugiego ramienia. Następnie wprowadzono lekkie hantelki i mankiety z ciężarkami.
Ćwiczenia były wykonywane w sposób rytmiczny i powtarzany w celu wzmocnienia mięśni i poprawy zakresu ruchomości.
Zabiegi masażu miały charakter rozluźniający. Stosowano również ugniatanie i rozcieranie blizny. Postępowanie to przyczyniało się do jej uelastycznienia i zwiększenia ruchomości.
Trening ruchowy łokcia
Podobnie w przypadku łokcia zastosowano zestaw ćwiczeń wzmacniających i zwiększających zakres ruchomości.
Techniki aproksymacji i trakcji stanowiły bezpośrednie źródło natychmiastowej stymulacji proproceptorów i wrzecionek mięśniowych. Zostały one zastosowane dla wszystkich stawów kończyny górnej – barku, łokcia, nadgarstka i palców.
Metoda PNF, z której zaczerpnięto techniki aproksymacji i trakcji, odegrała bardzo ważną rolę w poprawie siły i zakresu ruchomości.
Pacjentka została także zmotywowana do wykonywania ćwiczeń rozciągających adresowanych do długich zginaczy i prostowników w celu rozluźnienia i nieustannego bodźcowania unieczynnionych włókien uszkodzonych podczas urazu struktur nerwowych.
Trening ruchowy - nadgarstek, ręka i palce
Wymienione obszary charakteryzują się położeniem dystalnym względem miejsca pierwotnego urazu. W związku z tym w naturalny sposób okres oczekiwania na uzyskanie pożądanych rezultatów jest odpowiednio dłuższy. Pomimo niezwykle powolnej progresji, końcowy rezultat okazał się bardziej zadowalający, niż pierwotnie zakładano.
Na podstawie przytoczonych wyników badań NCV stwierdzono brak przewodnictwa nerwowego. Z tego powodu zdecydowano się na kontynuowanie prowadzenia ruchów biernych w celu zwiększenia krążenia krwi i zmniejszenia obrzęku w obrębie stawów dystalnych.
Z biegiem czasu możliwe stało się przejście do ćwiczeń wspomaganych i ostatecznie do ruchów czynnych wszystkich małych stawów uszkodzonej kończyny górnej.
Istotną rolę w początkowej fazie rehabilitacji małych stawów dystalnego odcinka kończyny górnej odegrała hydroterapia z wykorzystaniem mankietów wypornościowych. Ciepło i ciśnienie hydrostatyczne wody są źródłem wielu zalet terapeutycznych.
Podczas sesji treningowych pacjentka uczona była prawidłowego ustawiania nadgarstka, ponieważ jego opadanie stanowiło istotny problem w powrocie funkcji kończyny górnej.
Następnie podjęto pracę nad odtworzeniem wyprostu i funkcji chwytnej. Chwytanie w ustawieniu wyprostnym nadgarstka jest bowiem jedną z najbardziej podstawowych funkcji ręki, niezbędną w samoobsłudze i wykonywaniu czynności życia codziennego.
Gdy osiągnięto wystarczającą siłę i poprawę zakresu ruchomości, możliwe było podjęcie pracy nad wszystkimi rodzajami ruchów precyzyjnych palców i ręki.
Program treningu sensorycznego u pacjentki z pleksopatią pourazową
Na początku terapii strategie sensoryczne wszystkich stawów uszkodzonej kończyny górnej były niespójne i odseparowane od siebie.
Na podstawie oceny sensorycznej stwierdzono najmniejsze zaburzenia w obrębie barku, natomiast najbardziej problematycznym obszarem była ręka.
Pacjentka została zachęcona do miejscowej aplikacji masażu lodem. Miał on charakter jednokierunkowego rozcierania obszaru dotkniętego zaburzeniami czuciowymi.
Pożądany efekt przyniosły także kąpiele zmiennocieplne, które zapewniły bardzo dobre odprężenie, redukcję obrzęków i zwiększenie odczuć płynących z receptorów termicznych. Ponieważ pacjentka całkowicie utraciła czucie w uszkodzonej kończynie, dobór temperatury wody został dokonany za pomocą zdrowej ręki.
Jak wiemy, regeneracja jest zjawiskiem naturalnym, jednak fizjoterapia daje możliwość kontroli nad spontanicznymi i nieuporządkowanymi procesami regeneracyjnymi, które często mogą zaburzać prawidłowe funkcjonowanie. Możemy odzyskać ścieżkę sensoryczną.
Leczenie pleksopatii pourazowej - wskazówki terapeutyczne
- Zawsze należy angażować stawy dystalne i proksymalne względem stawu, który ma zostać poddany bezpośredniemu oddziaływaniu terapeutycznemu. Wykorzystanie potencjału całego cłańcucha kinematycznego ma kluczowe znaczenie.
- Fizjoterapię należy zawsze planować zgodnie z potrzebami zgłaszanymi przez pacjenta.
- Każdy staw, niezależnie od tego, czy jest to bark odpowiedzialny za wykonywanie globalnych ruchów, czy staw międzypaliczkowy zaangażowany w ruchy precyzyjne, wymaga takiej samej uwagi i równego zaangażowania ze strony terapeuty i pacjenta.
- Wyniki badania klinicznego i elektrodiagnostycznego mogą się od siebie różnić. Zawsze większe znaczenie ma wynik badania funkcjonalnego, i to na nim powinna zostać oparta terapia.
- Każde ćwiczenie powinno być wykonywane w pełnym możliwym zakresie ruchomości.
- W procesie rehabilitacji zawsze należy uwzględnić wiedzę z zakresu biomechaniki, anatomii oraz fizjologii. Stanowi ona podstawę do opracowania skutecznych strategii terapeutycznych.
- Niezbędne jest prowadzenie skrupulatnej dokumentacji przebiegu terapii i oceny postępów czynionych przez pacjenta.
- Konieczne jest angażowanie wszystkich stawów i mięśni w czynny proces rehabilitacji. Takie postępowanie pozwala uniknąć sztywności, atrofii i wyuczonego nieużywania.
- Proponowane pacjentowi ćwiczenia powinny być zorientowane na zadanie. Kluczową rolę odgrywa odpowiednia liczba powtórzeń, adekwatna do założonego celu.
- Pacjent powinien zostać przekonany i zmotywowany do używania odzyskanych ruchów w czynnościach życia codziennego. Dzięki temu osiągany efekt ulega wzmocnieniu i utrwaleniu.
- Ważne jest opracowanie długoterminowego planu rehabilitacji po urazie splotu ramiennego, obejmującego także elementy zadań domowych wykonywanych przez pacjenta. Istotne jest oddanie pacjentowi odpowiedzialności za proces powrotu do sprawności.
- Program rehabilitacji pacjenta z pourazowym uszkodzeniem splotu ramiennego nie powinien się ograniczać do fizjoterapii. Istotną rolę odgrywają również czynniki psychologiczne, uzyskanie stabilności nastroju pacjenta, wypracowanie umiejętności radzenia sobie z trudną emocjonalnie sytuacją, zadbanie o wsparcie społeczne, opracowanie strategii radzenia sobie z bólem, odpowiednia motywacja pacjenta i jego zaangażowanie w terapię.
Pleskopatia pourazowa - rokowanie
Wyniki terapii i podanie rokowania w przypadku ostrego urazu jest bardzo niepewne i obarczone ryzykiem znacznego błędu, którego stopień jest uzależniony od rodzaju urazu, jego etiologii oraz czasu, intensywności i jakości prowadzonej rehabilitacji.
Również rozległość uszkodzenia tkanki nerwowej oraz wiek i stan zdrowia pacjenta są ważnymi czynnikami wpływającymi na ostateczny wynik.
Przestrzeganie zaleceń przez pacjenta i jego zaangażowanie w trening oraz motywacja do powrotu do zdrowia i pełnej sprawności także mogą mieć istotny wpływ na ogólne powodzenie terapii.
W opisywanym przypadku, po przeprowadzonej fizjoterapii, rokowanie dla pacjentki dotyczące powrotu funkcji motorycznych jest bardzo pomyślne. Rokowanie w zakresie funkcji sensorycznych jest gorsze.
Pomimo niepewnego rokowania kolejno wykonywane badania z zakresu diagnostyki funkcjonalnej obwodowego układu nerwowego uszkodzonej kończyny wykazują progresję świadczącą o zachodzących procesach regeneracyjnych i powrocie przewodnictwa nerwowego.
Fizjoterapia a pleksopatia pourazowa - wnioski
Rezultaty terapii prowadzonej po uszkodzeniu splotu ramiennego są niepewne. Rodzaj urazu, wiek pacjenta i podjęte leczenie operacyjne mają istotny wpływ na wynik.
Terminowe rozpoczęcie fizjoterapii zwiększa prawdopodobieństwo sukcesu terapeutycznego i jest niezwykle istotne dla wszystkich osób poszkodowanych w wypadkach (głównie drogowych), które utraciły funkcję kończyny górnej na skutek pleksopatii splotu ramiennego.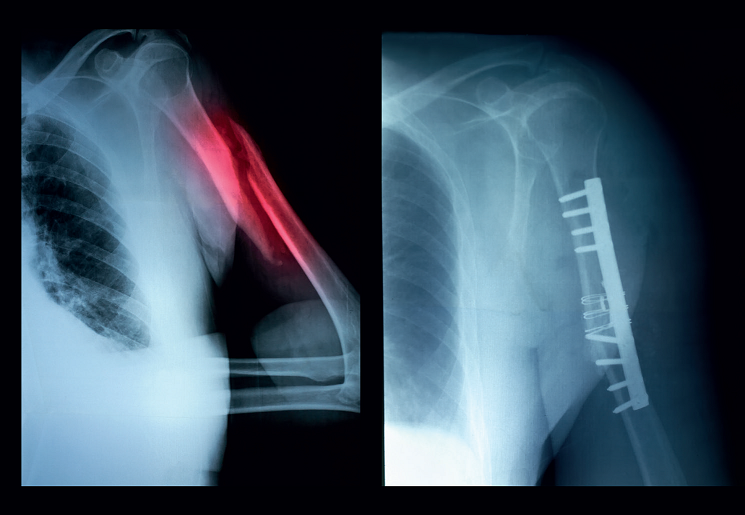
Ryc. 2. Przykładowe złamanie części proksymalnej kości ramiennej wraz z jego zaopatrzeniem chirurgicznym. Tego rodzaju uraz może z dużym prawdopodobieństwem przyczynić się do uszkodzenia struktur nerwowych kończyny górnej.
Komentarz pacjentki
W zeszłym roku, w lutym, lekarze stwierdzili u mnie nie tylko złamanie kości ramiennej, do którego doszło w wyniku poważnego wypadku, lecz również poważne zaburzenie neurologiczne dotyczące ręki.
Zgodnie z diagnozą cierpiałam na pleksopatię ramienną, która całkowicie upośledziła funkcjonowanie prawej ręki. Bardzo to przeżyłam.
Będąc nauczycielem akademickim, nie wyobrażałam sobie, jak poradzę sobie w życiu zawodowym bez pełnej sprawności prawej ręki. Na szczęście dzięki profesjonalnie prowadzonej fizjoterapii, uzyskałam pomoc w zakresie, którego uprzednio nie oczekiwałam.
Zanim ze względu na sytuację życiową byłam zmuszona z niej skorzystać, traktowałam fizjoterapię jako dziedzinę paramedyczną. Byłam prawie przekonana, że nic konkretnego nie dzieje się pod wpływem rehabilitacji.
Obecnie moje postrzeganie całkowicie się zmieniło i uważam fizjoterapię za jedną z najbardziej istotnych form wspierania pracy lekarzy w przywracaniu zdrowia pacjentom.
Zgodnie z radą mojego ortopedy i neurofizjologa rozpoczęłam sesje fizjoterapii prowadzone przez dr Bhumiki. Program rehabilitacji był bardzo intensywny, początkowo realizowany trzy razy dziennie.
W pierwszej fazie usprawnianie koncentrowało się na moim ramieniu, potem łokciu, a następnie nadgarstku i palcach. Strategia polegała na skrupulatniej pracy nad odtworzeniem funkcji ręki.
Dzięki takiemu podejściu uzyskałam istotny wgląd w rolę fizjoterapii. Każdego dnia mogłam czuć postęp w zakresie wykonywania ruchów i powrotu czucia.
Od prostej umiejętności utrzymania przedmiotu do możliwości przytulania i objęcia moich najbliższych w każdej chwili czułam, jak istotna jest fizjoterapia, jak ciężka jest praca mojej terapeutki i jak istotne jest nieustanne udzielane przez nią wsparcie.
Uczyłam się wszystkiego od nowa, od prostych czynności wykonywanych uszkodzoną kończyną do tak skomplikowanych jak pismo odręczne.
Chociaż czucie w obrębie ręki jest jeszcze ograniczone, mogę wykonywać nią wszystkie czynności, w tym pisać na tablicy i wyszywać w czasie wolnym.
Mój sukces jest zasługą mojego fizjoterapeuty i fizjoterapii jako nauki. Wiem, że nerwy mają zdolności regeneracji, jednak ćwiczenia fizjoterapeutyczne są konieczne do ukierunkowania i przyspieszenia tego procesu.