Choroba Parkinsona (Parkinson’s disease – PD) powoduje daleko idące inwalidztwo, obejmujące objawy motoryczne i niemotoryczne, które kończą się upośledzeniem równowagi i chodu oraz obniżoną jakością życia. Dlatego istotne jest, by osoby z chorobą Parkinsona (people with Parkinson’s disease – PwPD) mogły korzystać ze specjalistycznej rehabilitacji zgodnej z obecnym stanem wiedzy.
Dowody na skuteczność interwencji w formie ćwiczeń względem kontroli równowagi i chodu w przebiegu PD są godne uwagi1-3. Systematyczne przeglądy donoszą, że zwłaszcza trening równowagi przeprowadzany w placówkach zapewnia najdłuższe efekty przeniesienia1-4. Ponadto badania zajmujące się mechanizmami wyjaśniającymi poprawę objawów motorycznych donoszą o pozytywnych tendencjach, jeśli chodzi o plastyczność mózgu wywołaną ćwiczeniami5-6. Aby osoby z chorobą Parkinsona mogły czerpać korzyści z badań nad neurorehabilitacją, wyniki z randomizowanych warunków kontrolowanych wymagają oceny w rzeczywistej praktyce klinicznej, wśród typowych pacjentów i zasobów. Obecnie istnieje niewiele dowodów na to, że rezultaty efektywnych interwencji w formie ćwiczeń u PwDP utrzymują się po przeniesieniu do praktyki klinicznej.
Badania skuteczności to złoty standard w ustalaniu wewnętrznej zasadności interwencji poprzez wykorzystanie wybranych populacji w warunkach optymalnych7. Następnym etapem jest przeprowadzenie klinicznego badania skuteczności w celu sprawdzenia, czy rezultaty są osłabione w mniej selektywnych populacjach, w mniej kontrolowanych warunkach oraz bez bezpośredniego zaangażowania twórców programu8. Hybrydowy model badania został zaproponowany przez Currana i wsp.9 jako sposób na połączenie cech badań nad skutecznością kliniczną i wdrożeniem. Zamierzone korzyści takiego modelu to ułatwienie szybszego przełożenia badań na praktykę oraz udoskonalenie planowania bardziej skutecznych strategii wdrażania.
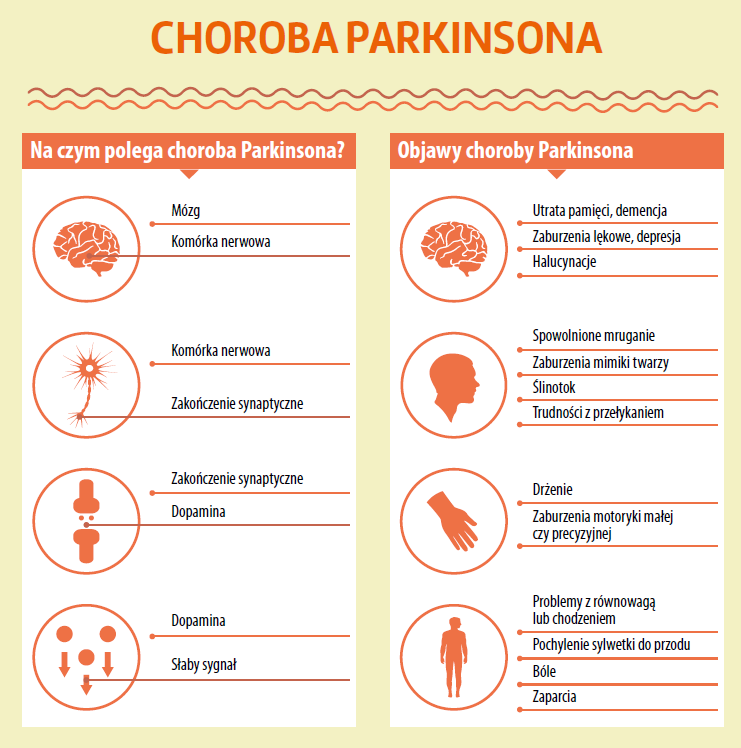
Objawy choroby Parkinsona
- Utrata pamięci, demencja
- Zaburzenia lękowe, depresja
- Halucynacje
- Spowolnione mruganie
- Zaburzenia mimiki twarzy
- Ślinotok
- Trudności z przełykaniem
- Drżenie rąk
- Zaburzenia motoryki małej czy precyzyjnej
- Problemy z równowagą lub chodzeniem
- Pochylenie sylwetki do przodu
- Bóle
- Zaparcia
Badanie skuteczności programu HiBalance u pacjentów z łagodną i umiarkowaną chorobą Parkinsona
Przedstawiliśmy wcześniej korzystny wpływ wysoce wymagającego grupowego treningu równowagi (programu HiBalance) na równowagę i chód w łagodnej do umiarkowanej PD10. W celu oceny skuteczności klinicznej programu HiBalance (ocena rezultatów), a także zbadania czynników kontekstowych, które albo ułatwiają, albo utrudniają przyswajalność programu (ocena procesu), zaplanowano badanie hybrydowe nad wdrożeniem i skutecznością programu11. Zgodnie z najlepszą praktyką wdrażania dostosowaliśmy aspekty programu poprzez zastąpienie oceny wyników laboratoryjnych klinicznymi oraz przez zredukowanie dawki terapeutycznej z sesji grupowych 30 x 1 godzina do sesji grupowych 20 x 1 godzina, co bardziej zgadza się z polityką zwrotu kosztów w obrębie szwedzkiej rehabilitacji ambulatoryjnej, przy czym modyfikacje te opisaliśmy wcześniej12.
Celem niniejszego artykułu jest ocena skuteczności dostosowanego programu HiBalance u osób z chorobą Parkinsona w wielu rzeczywistych otoczeniach klinicznych. Osobny proces ewaluacyjny przeprowadzono w celu zbadania licznych aspektów realizacji programu, co podyktuje przyszłe strategie jego wdrażania. Nasza główna hipoteza zakładała, iż dostosowany program HiBalance, gdy zapewnia się go w ramach standardowej opieki klinicznej, wywołuje korzystne efekty odnośnie do równowagi, chodu i poziomu aktywności fizycznej, oraz że efekty byłyby osłabione w porównaniu do tych obserwowanych podczas etapu prób efektywności. Nasza hipoteza drugorzędna zakładała, że interwencja w sposób korzystny wpłynęłaby na zgłaszane przez pacjentów pomiary (wskaźniki) zdolności chodzenia i pewności siebie związanej z równowagą.
Badanie korzyści z prowadzenia treningu równowagi u pacjentów z chorobą Parkinsona - metody
Miejsca przeprowadzania rehabilitacji
Grupa badawcza poprosiła o wzięcie udziału w eksperymencie siedem klinik rehabilitacyjnych o różnym charakterze i położeniu geograficznym, z których sześć wyraziło zgodę na udział. Były to: klinika ambulatoryjna przy szpitalu uniwersyteckim, wydział opieki podstawowej prywatnego szpitala non-profit, klinika rehabilitacji neurologicznej oraz szpital rehabilitacji geriatrycznej. Dwa kolejne ośrodki podstawowej opieki zdrowotnej z doświadczeniem w rehabilitacji PD oceniały wyłącznie uczestników z grupy kontrolnej.
Trenerzy fizjoterapeuci mieli doświadczenie w dziedzinie neurologii od 2 do 18 lat. Ich program szkoleniowy składał się z dwóch sesji trwających pół dnia, obejmujących takie aspekty jak teoria upośledzenia równowagi i chodu w PD, teoria i trening praktyczny programu HiBalance oraz procedury oceniania i notowania pomiarów wyników badania. Każda klinika otrzymała ujednolicone materiały dotyczące teorii i praktyki co do programu treningowego oraz procedur i dokumentacji oceny wyników.
Trenerom zalecono, aby postępowali zgodnie z 10-tygodniowym schematem określającym charakter i kombinację komponentów równowagi oraz komponentów zadań podwójnych. Jednocześnie trenerów zachęcano do opracowania własnych ćwiczeń i dostosowania realizacji programu tak, by jak najlepiej odpowiadał ich konkretnym placówkom. Oprócz dostarczenia i zbierania materiałów związanych z gromadzeniem danych grupa badawcza nie odgrywała żadnej roli w realizacji programu w klinikach przez cały czas trwania eksperymentu.
Uczestnicy badania
Nabór odbył się poprzez standardowe procesy, bazujące na skierowaniach w obrębie klinik, a także poprzez reklamy w lokalnych gazetach. W Szwecji pacjenci mają bezpośredni dostęp do usług oferowanych przez fizjoterapeutów, bez konieczności przedstawienia skierowania od lekarza. Wszyscy uczestnicy uzyskali od neurologów diagnozę w postaci idiopatycznej PD oraz przyjmowali stałe ilości leków przeciw PD.
Badacze kliniczni przeprowadzili wywiady telefoniczne w celu ustalenia, że uczestnicy (a) mieli subiektywne trudności z zachowaniem równowagi, (b) byli w stanie chodzić w zamkniętych pomieszczeniach bez wsparcia, (c) nie zdiagnozowano u nich atypowego parkinsonizmu ani innych istniejących obecnie stanów neurologicznych/ortopedycznych wpływających na równowagę, (d) byli w stanie podążać za instrukcjami przekazanymi ustnie i nie zdiagnozowano u nich demencji oraz (e) nie uczestniczyli w zorganizowanym programie ćwiczeniowym w trakcie minionych 6 miesięcy. Przyjęto pacjentów o 2. i 3. stopniu w skali Hoehn-Yahra (H&Y).
Procedury testowania i treningu
Nabór i treningi odbywały się w okresie od wiosny 2016 r. do wiosny 2018 r. Wszyscy uczestnicy zostali poddani ocenie przez fizjoterapeutę w klinikach podczas "aktywnych" cykli przyjmowania leków, 1-2 godziny po przyjęciu leków na parkinsona. Uczestnicy w grupie treningowej zostali poddani ocenie na tydzień przed oraz tydzień po ukończeniu 10-tygodniowego programu. Oceniający fizjoterapeuci i trenerzy posiadali wiedzę, do której z grup przypisano uczestników badania.
Podczas wstępnej oceny gromadzono dane dotyczące wzrostu, masy ciała oraz dawkowania lewodopy. W momencie wyjściowym zastosowano test łączenia punktów B (trail making test-B – TMT-B) do oceny funkcji wykonawczych/elastyczności poznawczej w przekierowywaniu uwagi między dwoma konkurującymi zadaniami.
Pomiary wyników badania
Głównym pomiarem wyników był wynik minitestu systemów ewaluacji równowagi (Mini-BESTest – Mini-Balance Evaluation Systems Test), na który składa się 14 pozycji podzielonych na cztery poddomeny. Każda pozycja podlega ocenie od 0 do 2, gdzie maksymalny wynik wynosi 28 punktów13. Test jest wiarygodny i nadaje się do stosowania w chorobie Parkinsona o 2. i 3. stopniu w skali H&Y14.
Drugorzędne pomiary wyników obejmowały:
- wygodną prędkość chodu (10-m Walk Test),
- mobilność funkcjonalną pojedynczych i podwójnych zadań poznawczych (Timed Up and Go Test – TUG oraz poznawczy test TUG – TUG COG),
- poziom aktywności fizycznej (dzienna liczba kroków),
- zgłaszaną przez pacjentów pewność siebie związaną z równowagą (skala ABC, czyli pewności równowagi dla danych czynności – Activities-specific Balance Confidence),
- zdrowie w ocenie własnej (EuroQol EQ-5D-3L)15.
10-m Walk Test to możliwy do przeprowadzenia w warunkach klinicznych test chodu na krótkim dystansie, który jest wiarygodny i nadaje się do stosowania w łagodnej do umiarkowanej PD16. Uczestników poinstruowano, aby chodzili w swoim "zwykłym, wygodnym tempie" na dystansie 14 m, gdzie mierzono środkowe 10 m, biorąc poprawkę na przyspieszenie i spowolnienie. Przeanalizowano średni wynik z trzech testów.
Test TUG ("wstań i idź"), mierzący osiągi w sekwencyjnym zadaniu lokomocyjnym (podnoszenie się z krzesła, przejście 3 m, obrócenie się i podejście z powrotem do krzesła), jest wiarygodny w PD i jest w stanie wykrywać różnice w osiągach17. Test TUG COG polega na wykonywaniu testu TUG przy jednoczesnym sekwencyjnym odejmowaniu liczby 3 od danej liczby wyjściowej. Różnica czasu między TUG a TUG COG odzwierciedla zakłócenia zadań podwójnych podczas mobilności funkcjonalnej18. Zakłócenia zadań podwójnych mogą być wykorzystywane jako pomiar automatyczności chodu i mogą być wyrażone jako procent: TUG COG – TUG/TUG19.
W celu zmierzenia liczby wykonywanych dziennie kroków uczestnicy nosili przypinany w pasie krokomierz Actigraph przez 7 kolejnych dni w dwóch okresach: na tydzień przed oraz tydzień po trwającym 10 tygodni okresie interwencyjnym. Krokomierz Actigraph zapisuje zmiany przyspieszenia o różnym czasie trwania na trzech płaszczyznach osi20. Wzięto pod uwagę dane z co najmniej 4 i co najwyżej 7 dni, a gdy czas noszenia krokomierza był krótszy niż 540 minut dziennie, dane wyłączano z analizy – zgodnie z zaleceniami21.
Walk-12G to zgłaszany przez pacjentów pomiar dotyczący postrzeganych trudności w chodzeniu podczas 12 codziennych czynności, który jest wiarygodny do stosowania w PD22. Pewność siebie związana z równowagą to konstrukt mierzący związaną z upadkami samoefektywność podczas 16 czynności, a łączny wynik ABC jest wyrażany jako procent pewności siebie związanej z równowagą. Wykazano, że właściwości psychometryczne tych pomiarów wśród PwPD są zadowalające23.
Kwestionariusz EQ-5D-3L mierzy zdrowie w ocenie własnej, jest prosty w obsłudze i zaprojektowany z myślą o samodzielnym przeprowadzaniu15. Pionowa, analogowa skala wirtualna (EQ VAS – EQ virtual analog scale) ma zakres od 0 do 100 (0 = najgorszy wyobrażalny stan zdrowia, 100 = najlepszy wyobrażalny stan zdrowia) i funkcjonowała w użyciu klinicznym w kilku spośród uczestniczących klinik.
Interwencja w postaci treningu równowagi
Program HiBalance opiera się na naukowych zasadach treningu fizycznego i kontroli postawy, a także na badaniach nad PD, jak opisano wcześniej11,24. Pokrótce program celuje w cztery główne podsystemy kontroli równowagi (granice stabilności, antycypacyjne dostosowanie postawy, integracja sensoryczna i zwinność motoryczna) zaburzone u PwPD, a jednocześnie stosuje zasady motorycznego uczenia się (tj. swoistość, przeciążenie progresywne i zróżnicowanie) (tabela 1). Program zawiera również stopniowe włączanie ćwiczeń na zadania podwójne, obejmujących zadania poznawcze i motoryczne. Aby zapewnić bardzo wymagające zadania, każde z nich dostosowano indywidualnie, np. przez zmianę podstawy podparcia, zwiększenie prędkości/amplitudy ruchu, ograniczenie pola widzenia lub zróżnicowanie stopnia wielozadaniowości i poziomu trudności.
Trening stanowi interwencję grupową (6–8 PwPD), przeprowadzaną przez godzinę pod nadzorem dwóch przeszkolonych fizjoterapeutów, dwa razy w tygodniu, przez 10 tygodni. W następujących po sobie blokach od A do C dochodzi do progresji poziomu trudności (tabela 1). W ciągu pierwszych dwóch tygodni (blok A) koncentrowano się na nabywaniu umiejętności oraz jakości ćwiczeń ukierunkowanych na każdy z podsystemów równowagi z osobna. W bloku B wprowadzono ćwiczenia na zadania podwójne i przeprowadzano je naprzemiennie w cyklu tygodniowym (np. w tygodniu 3. wykonywano zadania podwójne motoryczne, a w tygodniu 4. – zadania podwójne poznawcze). W bloku C trenerzy swobodnie wybierają, jak łączyć komponenty równowagi, a także jakie zastosować komponenty zadań podwójnych odnośnie do charakteru i czasu trwania.
Ponadto uczestnikom doradzono, by w domu raz w tygodniu wykonywali godzinny program treningowy bez nadzoru trenera, skupiający się na wydolności aerobowej i wzmacnianiu kończyn dolnych/mięśni głębokich. Uczestników z grupy kontrolnej zachęcano do dalszego brania udziału w czynnościach codziennych na zwykłym poziomie przez okres 10 tygodni, jednak odradzano im rozpoczynanie nowego programu treningowego w tym czasie.
Tabela 1. Przegląd zawartości i progresji sesji treningu grupowego odnośnie do komponentów równowagi i włączania ćwiczeń na zadania podwójne.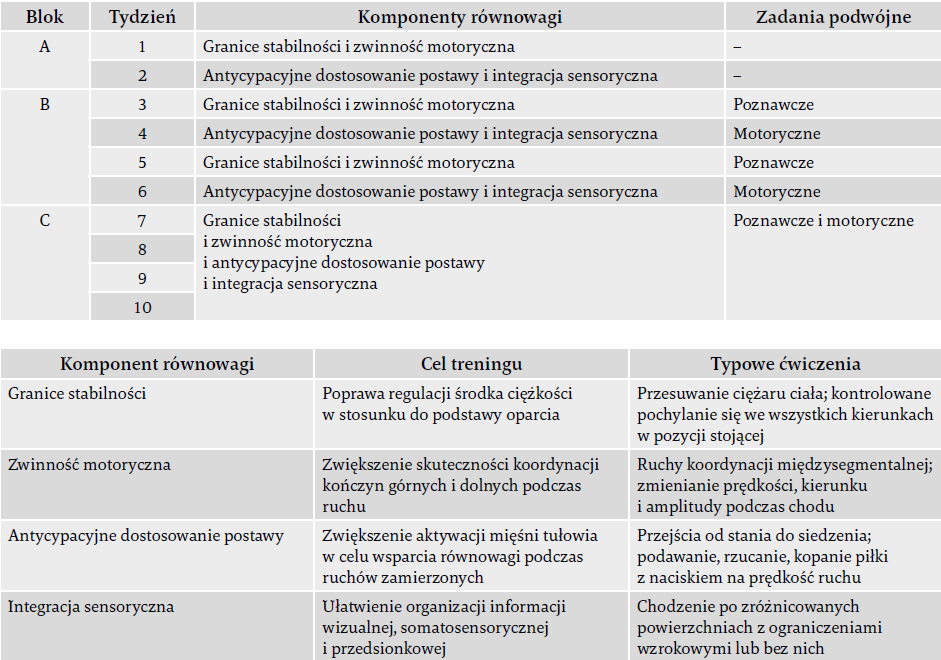
Poznawcze: ćwiczenia na poznawcze zadania podwójne ze stopniową progresją zadań polegających na liczeniu, nazywaniu przedmiotów, podawaniu imion, dodawaniu i odejmowaniu.
Motoryczne: ćwiczenia na motoryczne zadania podwójne ze stopniową progresją zadań polegających na manipulowaniu przedmiotami podczas ruchu, noszeniu tacy, balansowaniu, podawaniu piłki indywidualnie lub w grupie.
Badanie skuteczności programu HiBalance u pacjentów z łagodną i umiarkowaną chorobą Parkinsona - wyniki
Cechy uczestników badania
Zwerbowano 117 uczestników, których następnie przydzielono do grupy treningowej (n = 61) albo kontrolnej (n = 56) (ryc. 1). Grupy nie różniły się w punkcie wyjścia pod kątem demograficznym, dotkliwości motorycznej wynikłej ze stanów chorobowych ani dawek lewodopy lub jej zamienników. Jednakże znaczącą różnicę w punkcie wyjścia między obiema grupami zaobserwowano odnośnie do prędkości chodu (p = 0,04) i funkcji wykonawczych (p = 0,01).
10 uczestników w grupie kontrolnej oraz 8 uczestników w grupie treningowej zrezygnowało z badania podczas okresu interwencyjnego (ryc. 1), co skutkowało łącznym wskaźnikiem utraty z badania wynoszącym 15,4%. Średnie podporządkowanie się grupowym sesjom treningowym wynosiło 84%, podczas nadzorowanych sesji treningowych doszło do 12 zdarzeń niepożądanych, z których wszystkie stanowiły upadki nieprowadzące do urazów.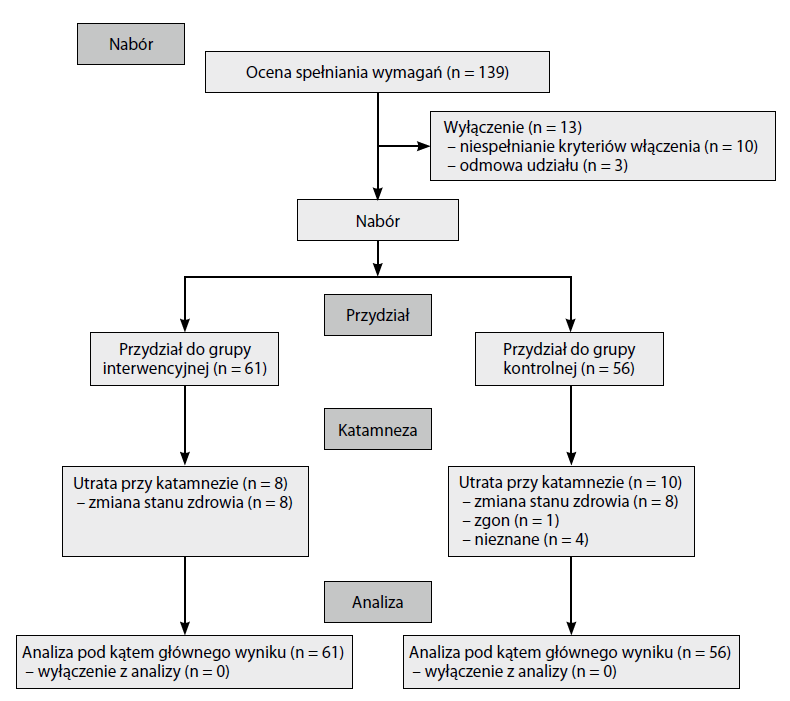
Ryc. 1. Schemat blokowy CONSORT przedstawiający przebieg badania.
Cechy demograficzne i kliniczne uczestników badania w punkcie wyjściowym
- Cechy demograficzne
- Płeć, kobieta, n (%)
- Grupa treningowa (n=61) - 33 (54)
- Grupa kontrolna (n=56) - 22 (39)
- Wiek w latach
- Grupa treningowa (n=61) - 70 (8,5) (45-87)
- Grupa kontrolna (n=56) - 70 (6,5) (54-83)
- Wskaźnik masy ciała, kg/m2
- Grupa treningowa (n=61) - 24,1 (3,7)
- Grupa kontrolna (n=56) - 24,2 (3,1)
- Lata z PD
- Grupa treningowa (n=61) - 6,6 (5,1)
- Grupa kontrolna (n=56) - 8 (5,8)
- Hoehn-Yahrb (0-5), n (%)
- 2
- Grupa treningowa (n=61) - 28 (45,9)
- Grupa kontrolna (n=56) - 20 (35,7)
- 3
- Grupa treningowa (n=61) - 33 (54,1)
- Grupa kontrolna (n=56) - 36 (64,3)
- 2
- Płeć, kobieta, n (%)
- Pomiary kliniczne
- Mini-BESTestc (0-28)
- Grupa treningowa (n=61) - 20,6 (3,2)
- Grupa kontrolna (n=56) - 21,4 (4,2)
- Test TUG, sd
- Grupa treningowa (n=61) - 10,2 (9; 12,1)
- Grupa kontrolna (n=56) - 10 (9; 12,3)
- Test poznawczy TUG, sd
- Grupa treningowa (n=61) - 14,9 (11,5; 20,2)
- Grupa kontrolna (n=56) - 14 (11,6; 22)
- Normalna prędkość chodu, m/se
- Grupa treningowa (n=61) - 1,2 (0,19)
- Grupa kontrolna (n=56) - 1,3 (0,22)
- Test łączenia punktów B, se,f
- Grupa treningowa (n=61) - 122 (83; 204)
- Grupa kontrolna (n=56) - 83 (65, 173)
- Średnia liczba kroków na dzień
- Grupa treningowa (n=61) - 4819 (2453)
- Grupa kontrolna (n=56) - 5033 (2640)
- Mini-BESTestc (0-28)
- Pomiary zgłaszane przez pacjentów
- Skala ABC (0-100)
- Grupa treningowa (n=61) - 68 (16,9)
- Grupa kontrolna (n=56) - 70 (18,2)
- Wynik Walk-12G (0-46)e,g
- Grupa treningowa (n=61) - 15,5 (7,5)
- Grupa kontrolna (n=56) - 12 (7,3)
- EQ VAS (0-100)h
- Grupa treningowa (n=61) - 69 (50, 75)
- Grupa kontrolna (n=56) - 70 (62,5; 80)
- Osoby, które upadły w trakcie poprzedniego roku, n (%)
- Grupa treningowa (n=61) - 34 (55)
- Grupa kontrolna (n=56) - 27 (48)
- Dawka równoważnika lewodopy, mg
- Grupa treningowa (n=61) - 613 (318)
- Grupa kontrolna (n=56) - 549 (252)
- Skala ABC (0-100)
Skróty: ABC – skala pewności równowagi dla danych czynności; EQ VAS – wzrokowa skala analogowa EuroQol; Mini-BESTest – minitest systemów ewaluacji równowagi; PD – choroba Parkinsona; TUG – test "wstań i idź"; Walk-12G – ogólna skala chodzenia.
a średnia (odchylenie standardowe), o ile nie zaznaczono inaczej
b stadia od 1 do 5 postępu choroby (1 = minimalna niepełnosprawność, 5 = przykucie do łóżka/wózka inwalidzkiego)
c minitest systemów ewaluacji równowagi, od 0 do 28 (wyższy wynik = lepsza równowaga)
d mediana (pierwszy kwartyl, trzeci kwartyl)
e znacząco różna prędkość chodu w punkcie wyjściowym (P = 0,037); test łączenia punktów (P = 0,05) i Walk-12G (P = 0,023)
f zakres wyników – od 0 do 300 sekund (wyższy wynik = większa trudność)
g wyższy wynik = większa postrzegana trudność w chodzeniu
h EQ-5D, wzrokowa skala analogowa (0 = najgorszy wyobrażalny stan zdrowia, 100 = najlepszy wyobrażalny stan zdrowia)
Wyniki związane z równowagą, chodem i aktywnością fizyczną, oparte na osiągach
W porównaniu z grupą kontrolną w momencie katamnezy po upływie 10 tygodni grupa treningowa wykazywała znacznie poprawioną równowagę (wynik Mini-BESTest F(1, 96) = 21,93, p < 0,001; tabela 2). Zmiana ta reprezentuje osiągniętą z czasem poprawę w grupie treningowej wynoszącą 2 punkty, co wyrażone jako ujednolicona średnia różnica stanowi skutek o dużym rozmiarze (d = 1).
Analiza efektów wobec poddomen Mini-BESTest wykazała, że poprawa równowagi była spowodowana poprawą "antycypacyjnego dostosowania postawy" (p = 0,005) i "chodu dynamicznego" (p = 0,024). Prędkość chodu uległa znaczącej poprawie w grupie treningowej, wykazując wzrost o 0,05 m/s. Co prawda nie zaobserwowano różnicy między grupami, jeśli chodzi o mobilność funkcjonalną (wynik TUG) po interwencji, ale w grupie treningowej zakłócenia poznawczych zadań podwójnych uległy redukcji o 9% wartości bazowej. Wyrażona jako średnia ujednolicona różnica zmiana ta jest uznawana za niewielką (r = 0,11).
Wyniki analizy wrażliwości w odniesieniu do obserwowanej poprawy równowagi i prędkości chodu wskazują na silny efekt interakcji, mający znaczenie we wszystkich 10 imputowanych zbiorach danych (tabela 2). Nie zaobserwowano poprawy poziomu aktywności fizycznej (średnia liczba kroków na dzień) w grupie treningowej po interwencji (tabela 3).
Tabela 2. Wyniki indywidualne (wartości F i p) i sumaryczne (mediana, rozstęp ćwiartkowy i zakres) analizy wrażliwości ANOVA przy użyciu 10 imputowanych zbiorów danych.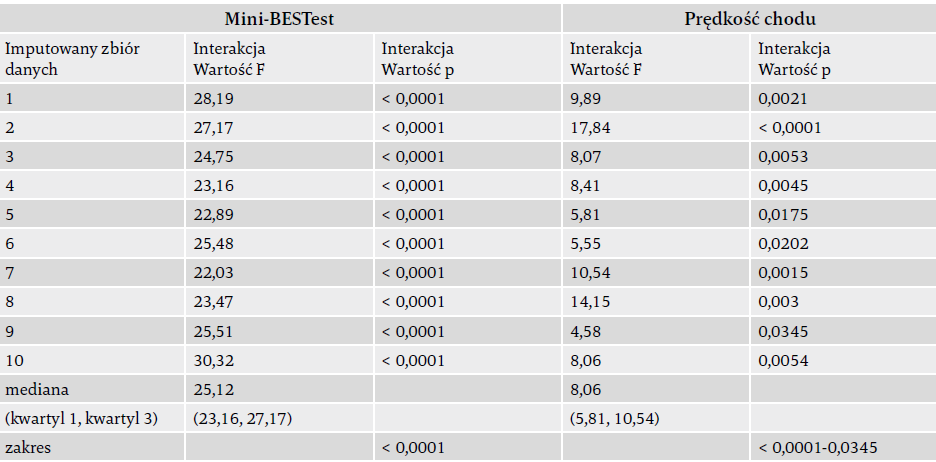
Tabela 3. Porównanie różnic między grupami dotyczących zmian w stosunku do punktu wyjściowego dla wyników głównych i drugorzędnych.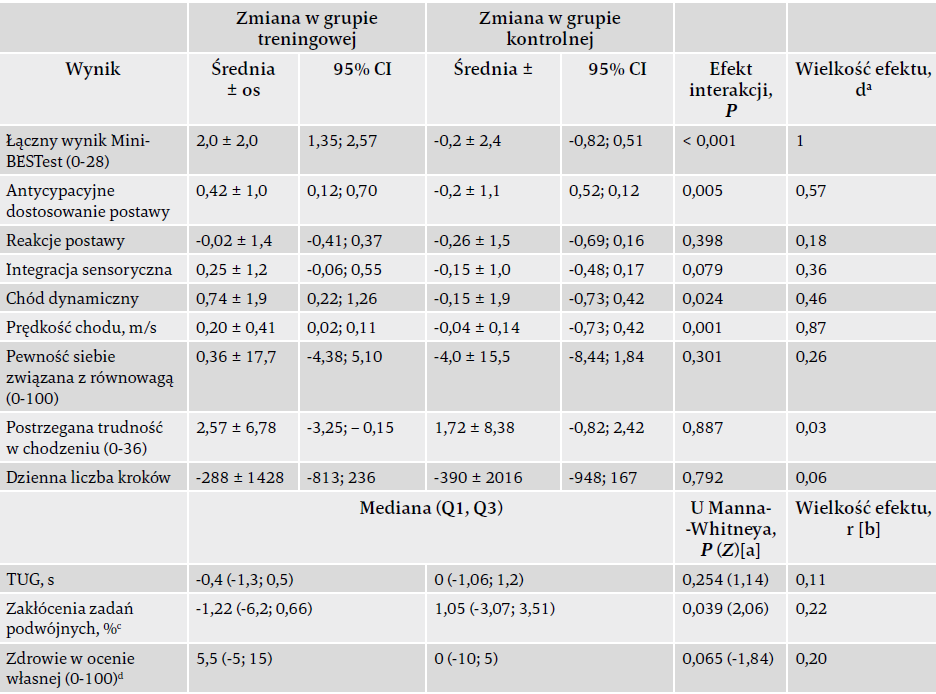
Skróty: CI – przedział ufności; Q1 – pierwszy kwartyl; Q3 – trzeci kwartyl; Mini-BESTest – minitest systemów ewaluacji równowagi; os – odchylenie standardowe; TUG – test "wstań i idź".
a zgodnie z wyliczeniem d Cohena (wartości: 0,2-0,3 – niewielki skutek; 0,5-0,7 – średni skutek; ≤ 0,8 – duży skutek)25
b r = Z/√n (wartości: 0,1-0,3 – niewielki skutek; 0,3-0,5 – średni skutek; ≤ 0,5 – duży skutek)
c obliczono jako: czas poznawczego testu TUG − czas testu TUG/czas testu TUG
d wzrokowa skala analogowa EQ-5D (0 = najgorszy wyobrażalny stan zdrowia, 100 = najlepszy wyobrażalny stan zdrowia)
Wyniki zgłaszane przez pacjentów
Gdy w analizie uwzględniono różnice w funkcjach wykonawczych w punkcie wyjścia, nie zaobserwowano znaczącej poprawy w postrzeganej trudności w chodzeniu (Walk-12G) (tabela 3). Sugeruje to, że na zmianę wyników Walk-12G w grupie treningowej wpływ miał wyjściowy poziom TMT-B. Nie zaobserwowano poprawy odnośnie do pewności siebie związanej z równowagą (skala ABC) ani stanu zdrowia w ocenie własnej (EQ VAS).
Badanie korzyści z prowadzenia treningu równowagi u pacjentów z chorobą Parkinsona - omówienie wyników
W niniejszym badaniu sprawdzano, czy wysoce wymagający trening równowagi jest skuteczny klinicznie, gdy zastosuje się go u osób z chorobą Parkinsona w różnych warunkach klinicznych, w ramach standardowej praktyki rehabilitacyjnej. Nasz wybór pragmatycznego projektu klinicznego był niezbędny dla ustalenia trafności ekologicznej (czyli dopasowania do rzeczywistych warunków) interwencji, których skuteczność już wcześniej udowodniono. Nasze odkrycia wykazują znaczącą poprawę kontroli równowagi, prędkości chodu oraz wykonywania zadań podwójnych o charakterze motoryczno-poznawczym, gdy program przystosowano do praktyki klinicznej i przeprowadzono w dawce możliwej do zrealizowania w obrębie szwedzkiej rehabilitacji ambulatoryjnej. Nie zaobserwowano poprawy wyników zgłaszanych przez pacjentów.
Zgodnie z naszą hipotezą w niniejszym badaniu zaobserwowaliśmy wzrost wyniku Mini-BESTest o średnio 2 punkty; poprawa równowagi zgłaszana była uprzednio w badaniu dotyczącym skuteczności programu HiBalance10. Średni wzrost osiągów dotyczących równowagi przekraczał poziom błędów pomiarowych na poziomie grupowym uprzednio zgłaszanym dla Mini-BESTest26. Poprawę w poddomenach Mini-BESTest "antycypacyjne przystosowanie postawy" i "chód dynamiczny" można wytłumaczyć swoistą strukturą programu HiBalance, który jest ukierunkowany na te poddomeny równowagi (tabela 1).
Brak poprawy w "integracji sensorycznej" jest zgodny z naszymi wcześniejszymi obserwacjami i prawdopodobnie tłumaczy go efekt sufitu tej domeny, który sprawił, że 48% uczestników osiągnęło maksymalny wynik na etapie pointerwencyjnym. W przeciwieństwie do wyżej wymienionych poddomen równowagi w programie HiBalance nie trenowano swoiście "reakcji postawy". Chociaż trenerów realizujących program poinstruowano, by zwracali uwagę, czy pojawiają się reakcje równowagi, będące wskaźnikiem osiągnięcia wysokiego poziomu wyzwania, ciągłe wywoływanie reakcji równowagi w kontekście grupowym wśród uczestników o różnych możliwościach nie zawsze jest wykonalne i rzadko jest opisywane w literaturze przedmiotu27.
Nasze wyniki wykazują, że 42% osób w grupie treningowej poprawiło swoje wyniki Mini-BESTest o co najmniej 3 punkty, co przekracza minimalną wykrywalną na poziomie indywidualnym zmianę zgłaszaną dla tego testu. Zaobserwowany wzrost prędkości chodu jest zgodny ze średnią zmianą prędkości chodu, o jakiej donosiły wcześniejsze metaanalizy28. Poprawa o 0,05 m/s jest niewielka i graniczy z niewielką istotną różnicą kliniczną (0,06 m/s) u PwPD, zgłaszaną przez Hassa i wsp.29. Prędkość chodu nie tylko pozwala precyzyjnie przewidzieć stan zdrowia i śmiertelność w ogólnej populacji osób starszych, ale też odzwierciedla ograniczenia czynności życia codziennego u PwPD30. Co więcej, zważywszy, że prędkości chodu mniejsze niż 1,1 m/s pozwalają przewidzieć upadki u PwPD31,32, potencjał modyfikowania ryzyka upadku poprzez zwiększenie prędkości chodu jest szczególnie istotnym celem klinicznym takich interwencji treningowych33.
Zaobserwowaliśmy znaczące zmniejszenie zakłóceń zadań podwójnych w trakcie wykonywania zadań poznawczych podczas testu na mobilność funkcjonalną (TUG). Odkrycie to w pewnym sensie stoi w opozycji do wyników badania skuteczności HiBalance, w którym grupa treningowa poprawiła osiągi zadań poznawczych, ale nie poprawiła znacznie prędkości chodu w zadaniach podwójnych w porównaniu do grupy kontrolnej34. Chociaż redukcja zakłóceń zadań podwójnych w tym badaniu była niewielka, odkrycie to zapewnia wstępne dowody na to, że wykonywanie zadań podwójnych może ulec poprawie, gdy ćwiczenia przeprowadza się w kontekście klinicznym, w grupie pacjentów o większej heterogeniczności10. Tę poprawę w wykonywaniu zadań podwójnych można częściowo przypisać zwiększonej stabilności postawy w grupie treningowej lub poprawie procesów uwagi i wykonawczych poprzez grupowy progresywny trening motoryczno-poznawczy.
Mimo że zastosowanie z naszej strony wyłącznie klinicznych (TUG COG), a nie laboratoryjnych (systemy analizy chodu) procedur testowych nie pozwala nam na ustalenie, czy wykonywanie zadań podwójnych uległo poprawie poprzez zmiany w priorytetyzacji zadań w procesach poznawczych czy przez wydajność chodu, nasze wyniki są obiecujące, ponieważ pokazują, jak można poprawiać zdolność wykonywania zadań podwójnych w codziennym otoczeniu rehabilitacyjnym.
Po uwzględnieniu różnic w funkcjach wykonawczych istniejących w punkcie wyjścia nie zaobserwowano poprawy w zgłaszanych trudnościach w chodzeniu. Zdolność chodzenia jest postrzegana przez PwPD jako sprawa najwyższej wagi w kontekście terapii, ale też jako objaw motoryczny, który PwPD uważają prawdopodobnie za najmniej podatny na poprawę w toku leczenia37. Postrzegana zdolność chodzenia nie jest wyłącznie odzwierciedleniem zdolności chodzenia38, gdyż wpływają na nią czynniki behawioralne, takie jak samoefektywność czy strach przed upadkiem39, czyli konstrukty niebędące same w sobie celem programu HiBalance. Możliwe, że nasza strategia, by poznawcze punkty odcięcia nie stanowiły kryterium objęcia badaniem, wywołała stronniczość w szacunkach, jeśli chodzi o pomiary zgłaszane przez pacjentów. Mimo to takie mniej restrykcyjne podejście prawdopodobnie skutkowało bardziej reprezentatywną grupą PwPD i wzmacniało trafność ekologiczną naszych odkryć. Ponadto donieśliśmy ostatnio, iż PwPD o niższej sprawności poznawczej mają najpewniej większe prawdopodobieństwo poprawy po tym programie treningu równowagi40.
Wbrew naszej hipotezie nie odkryliśmy różnic między grupami, jeśli chodzi o pewność siebie związaną z równowagą. Możliwe, że program, w którym poziom trudności dotyczący równowagi zwiększa się na przestrzeni 10 tygodni, zintegrowany z komponentami zadań podwójnych, w przeciwieństwie do programu obejmującego bardziej powtarzalne zadania, hamuje budowanie pewności siebie związanej z postrzeganą równowagą. Literatura przedmiotu dotycząca wpływu treningu na pewność siebie związaną z równowagą jest sprzeczna, znajdują się tam bowiem doniesienia zarówno o braku zmian27,28, jak i o niewielkiej poprawie41-43.
Mimo to w świetle naszych odkryć wygląda na to, że program HiBalance wymaga dodatkowego komponentu, który wpływałby pozytywnie na postrzeganie równowagi w PD. Jedną z możliwych sugestii dla wzmocnienia pewności siebie związanej z równowagą może być dodanie do treningu komponentu informacji zwrotnej opartej na nagrodzie, co zwiększy samoefektywność uczestników41.
Wymagający trening równowagi u osób z chorobą Parkinsona - wnioski
Badanie niniejsze dostarcza wstępnych dowodów na kliniczną skuteczność wysoce wymagającego treningu równowagi w poprawie kontroli równowagi i prędkości chodu, gdy zapewnia się go osobom z łagodną do umiarkowanej chorobą Parkinsona w codziennym środowisku klinicznym. Największą zaletą tego badania jest wykazanie przez nie trafności ekologicznej (czyli dopasowania do realiów) wysoce wymagającego treningu równowagi, gdy przeprowadza się go w różnych środowiskach klinicznych w ramach standardowej rehabilitacji.
Co więcej, grupa badana była stosunkowo liczna i stanowiła mniej ograniczoną próbę PwPD. Uznajemy też, że wskaźnik rezygnacji z badania wynoszący 13% w grupie treningowej jest reprezentatywny dla rutynowej praktyki klinicznej wśród heterogenicznych grup PwPD. Wreszcie trening był zaplanowany i zapewniany przez klinicystów, bez bezpośredniego zaangażowania zespołu badawczego.
Przyszła analiza procesu wdrażania programu zapewni informacje dotyczące jakości i ilości jego elementów, co z kolei wpłynie na dalsze udoskonalanie programu. Spostrzeżenia te podyktują strategie, które umożliwią przyjęcie popartych naukowo programów treningowych dla PwPD na większą skalę.
- Shen X, Wong-Yu IS, Mak MK. Effects of exercise on falls, balance, and gait ability in Parkinson’s disease: a meta-analysis. Neurorehabil Neural Repair. 2016; 30(6): 512-527.
- Tomlinson CL, Herd CP, Clarke CE, et al. Physiotherapy for Parkinson’s disease: a comparison of techniques. Cochrane Database Syst Rev. 2014(6): CD002815.
- Allen NE, Sherrington C, Paul SS, Canning CG. Balance and falls in Parkinson’s disease: a meta-analysis of the effect of exercise and motor training. Mov Disord. 2011; 26(9): 1605-1615.
- MakMK,Wong-Yu IS, Shen X, Chung CL. Long-term effects of exercise and physical therapy in people with Parkinson disease. Nat Rev Neurol. 2017; 13(11): 689-703.
- Sehm B, Taubert M, Conde V, et al. Structural brain plasticity in Parkinson’s disease induced by balance training. Neurobiol Aging. 2014;35(1):232-239.
- Hirsch MA, van Wegen EEH, Newman MA, Heyn PC. Exercise-induced increase in brain-derived neurotrophic factor in human Parkinson’s disease: a systematic review and meta-analysis. Transl Neurodegener 2018; 7:7.
- Fraser M, Richman J, Galinsky M, Day S. Intervention Research – Developing Social programs. New York, NY: Oxford University Press; 2009.
- Moore GF, Audrey S, Barker M, et al. Process evaluation of complex interventions: Medical Research Council guidance. BMJ. 2015;350: h1258.
- Curran GM, Bauer M, Mittman B, Pyne JM, Stetler C. Effectivenessimplementation hybrid designs: combining elements of clinical effectiveness and implementation research to enhance public health impact. Med Care. 2012; 50(3): 217-226.
- Conradsson D, Lofgren N, Nero H, et al. The effects of highly challenging balance training in elderly with Parkinson’s disease: a randomized controlled trial. Neurorehabil Neural Repair. 2015; 29(9): 827-836.
- Leavy B, Kwak L, Hagstromer M, Franzen E. Evaluation and implementation of highly challenging balance training in clinical practice for people with Parkinson’s disease: protocol for the HiBalance effectivenessimplementation trial. BMC Neurol. 2017; 17(1): 27.
- Joseph C, Leavy B,Mattsson S, Falk L, Franzen E. Implementation of the HiBalance training program for Parkinson’s disease in clinical settings: a feasibility study. Brain Behav. 2018; 8(8): 01021.
- Franchignoni F, Horak F, Godi M, Nardone A, Giordano A. Using psychometric techniques to improve the Balance Evaluation Systems Test: the mini-BESTest. J Rehabil Med. 2010; 42(4): 323-331.
- LofgrenN,BenkaWallen M, SorjonenK,ConradssonD, Franzen E. Investigating the Mini-BESTest’s construct validity in elderly with Parkinson’s disease. Acta Neurol Scand. 2017; 135(6): 614-621.
- Brooks R. EuroQol: the current state of play. Health Policy. 1996; 37(1): 53-72.
- Combs SA, DiehlMD, Filip J, Long E. Short-distance walking speed tests in people with Parkinson disease: reliability, responsiveness, and validity. Gait Posture. 2014; 39(2): 784-788.
- Morris S, Morris ME, Iansek R. Reliability of measurements obtained with the Timed “Up & Go” test in people with Parkinson disease. Phys Ther. 2001;81(2):810-818.
- McIsaac TL, Lamberg EM, Muratori LM. Building a framework for a dual task taxonomy. Biomed Res Int. 2015: 591475.
- Plummer P, Eskes G. Measuring treatment effects on dual-task performance: a framework for research and clinical practice. Front Hum Neurosci 2015; 9:225.
- Sasaki JE, John D, Freedson PS, Validation and comparison of ActiGraph activity monitors. J Sci Med Sport. 2011;14(5):411-416.
- Matthews CE, Ainsworth BE, Thompson RW, Bassett DR Jr., Sources of variance in daily physical activity levels as measured by an accelerometer. Med Sci Sports Exerc. 2002; 34(8): 1376-1381.
- Bladh S, Nilsson MH, Hariz GM, Westergren A, Hobart J, Hagell P. Psychometric performance of a generic walking scale (Walk-12G) in multiple sclerosis and Parkinson’s disease. J Neurol. 2012; 259(4): 729-738.
- Franchignoni F, Giordano A, Ronconi G, Rabini A, Ferriero G., Rasch validation of the Activities-specific Balance Confidence Scale and its short versions in patients with Parkinson’s disease. J Rehabil Med. 2014;46(6): 532-539.
- Conradsson D, Lofgren N, Stahle A, Hagstromer M, Franzen E. A novel conceptual framework for balance training in Parkinson’s disease-study protocol for a randomised controlled trial. BMC Neurol. 2012; 12: 111.
- Cohen J. Statistical Power Analysis for the Behavioral Sciences. 2nd ed. Hillsdale, NJ: Lawrence Erlbaum; 1988.
- Lofgren N, Lenholm E, Conradsson D, Stahle A, Franzen E. The Mini-BESTest – a clinically reproducible tool for balance evaluations in mild to moderate Parkinson’s disease? BMC Neurol. 2014; 14: 235.
- Wong-Yu IS, Mak MK. Multi-dimensional balance training programme improves balance and gait performance in people with Parkinson’s disease: a pragmatic randomized controlled trial with 12-month follow-up. Parkinsonism Relat Disord. 2015; 21(6): 615-621.
- Tomlinson CL, Patel S, Meek C, et al. Physiotherapy versus placebo or no intervention in Parkinson’s disease. Cochrane Database Syst Rev. 2013; 9: CD002817.
- Hass CJ,Bishop M, Moscovich M, et al. Defining the clinicallymeaningful difference in gait speed in persons with Parkinson disease. J Neurol Phys Ther. 2014; 38(4): 233-238.
- Tan D, Danoudis M, McGinley J, Morris ME. Relationships between motor aspects of gait impairments and activity limitations in people with Parkinson’s disease: a systematic review. Parkinsonism Relat Disord. 2012; 18(2): 117-124.
- Lord S, Galna B, Yarnall AJ, Coleman S, Burn D, Rochester L. Predicting first fall in newly diagnosed Parkinson’s disease: insights from a fall-naive cohort. Mov Disord. 2016; 31(12): 1829-1836.
- Lindholm B, Nilsson MH, Hansson O, Hagell P. The clinical significance of 10-m walk test standardizations in Parkinson’s disease. J Neurol. 2018; 265(8): 1829-1835.
- Creaby MW, Cole MH. Gait characteristics and falls in Parkinson’s disease: a systematic review and meta-analysis. Parkinsonism Relat Disord. 2018; 57: 1-8.
- Lofgren N, Conradsson D, Rennie L, Moe-Nilssen R, Franzen E. The effects of integrated single – and dual-task training on automaticity and attention allocation in Parkinson’s disease: a secondary analysis from a randomized trial. Neuropsychology. 2019; 33(2): 47-156.
- Stack E, Ashburn A. Dysfunctional turning in Parkinson’s disease. Disabil Rehabil. 2008;30(16):1222-1229.
- Earhart GM. Dynamic control of posture across locomotor tasks. Mov Disord. 2013;28(11):1501-1508.
- Nisenzon AN, Robinson ME, Bowers D, Banou E, Malaty I, Okun MS. Measurement of patient-centered outcomes in Parkinson’s disease: what do patients really want from their treatment? Parkinsonism Relat Disord. 2011;17(2):89-94.
- Leavy B, Lofgren N, Nilsson M, Franzen E. Patient-reported and performance-based measures of walking in mild-moderate Parkinson’s disease. Brain Behav. 2018;8(9):e01081.
- Kader M, Ullen S, Iwarsson S, Odin P, Nilsson MH. Factors contributing to perceived walking difficulties in people with Parkinson’s disease. J Parkinsons Dis. 2017;7(2):397-407.
- Lofgren N, Conradsson D, Joseph C, Leavy B, Hagstromer M, Franzen E. Factors associated with responsiveness to gait and balance training in people with Parkinson disease. J Neurol Phys Ther. 2019;43(1):42-49.
- Shen X, Mak MK. Balance and gait training with augmented feedback improves balance confidence in people with Parkinson’s disease: a randomized controlled trial. Neurorehabil Neural Repair. 2014; 28(6): 524-535.
- King LA,Wilhelm J, Chen Y, et al. Effects of group, individual, and home exercise in persons with Parkinson disease: a randomized clinical trial. J Neurol Phys Ther. 2015;39(4):204-212.
- Smania N, Corato E, Tinazzi M, et al. Effect of balance training on postural instability in patients with idiopathic Parkinson’s disease. NeurorehabilNeural Repair. 2010;24(9):826-834.
- Wallen MB, Hagstromer M, Conradsson D, Sorjonen K, Franzen E., Long-term effects of highly challenging balance training in Parkinson’sdisease – a randomized controlled trial. Clin Rehabil. 2018:32(11):1520-1529.