James Parkinson określił tę patologię mianem drżączki poraźnej (paralysis agitans), opisując ją w 1817 r. w swojej pracy zatytułowanej "Essay on the Shaking Palsy".
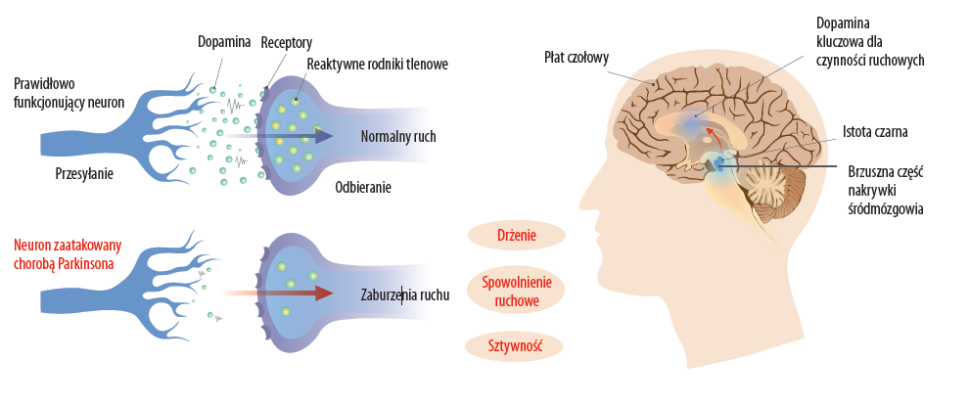
100 lat później odkryto zależność między ubytkiem komórek dopaminergicznych a chorobą Parkinsona. Stwierdzenie niedoborów dopaminy w ciele prążkowanym (corpus striatum) przyczyniło się do wzmożonego poszukiwania środków farmakologicznych, które mogłyby leczyć lub przynajmniej łagodzić objawy choroby Parkinsona. Pierwsze z nich zaczęły się pojawiać w latach 70. XX wieku.
Na czym polega choroba Parkinsona?
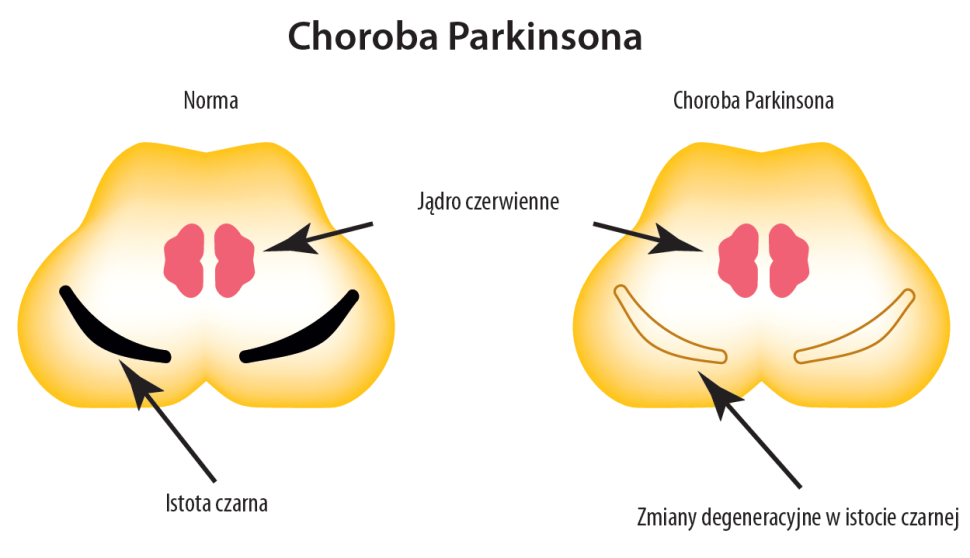
W chorobie Parkinsona, czyli w zaniku wieloukładowym z postępującym porażeniem nadjądrowym, dochodzi do degeneracji głównych funkcji regulacyjnych jądra ogoniastego (nucleus caudatus) i skorupy (putamen) (istoty czarnej dopaminergicznej [substantia nigra] i glutaminergicznych jąder śródblaszkowych wzgórza [nuclei intralaminares thalami]), a także projekcji korowych z dodatkowej kory przedruchowej [ang. pre-supplementary motor area, pre-SMA]).
Degeneracja głównych neuronów obwodów jąder podstawy występuje również w przypadku zaników wieloukładowych, podczas gdy zwyrodnienie podwzgórza i rozległa utrata hamujących neuronów pośredniczących w układzie pozapiramidowym występują w postępującym porażeniu nadjądrowym.
Choroba Parkinsona - objawy
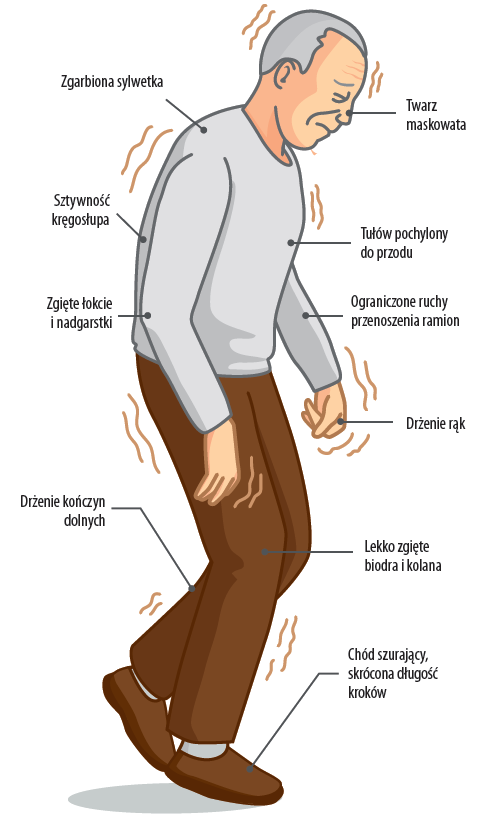
Choroba Parkinsona klasyfikowana jest jako zaburzenia ruchowe. Drżenie spoczynkowe występujące w dystalnych mięśniach żuchwy, języka i rąk stanowi wczesny, zauważalny objaw patologii, gdy akinezja i spowolnienie ruchowe mogą być trudniejsze do uchwycenia.
T – oznacza drżenie (tremor),
R – sztywność (rigidity),
A – ubóstwo ruchów (akinesia),
P – zaburzenia posturalne (postural unsteadiness).
Początkowo dolegliwości mają charakter jednostronny i jako takie mogą progresywnie nasilać się nawet przez 10 lat lub dłużej. Drżenie spoczynkowe we wczesnym stadium nie upośledza wykonywania czynności i ustępuje przy ruchach dowolnych.
W celu zamaskowania krępującego problemu pacjent przytrzymuje się poręczy krzesła lub zaciska pięści. W odniesieniu do funkcji ręki początkowe ubytki dotyczą motoryki precyzyjnej palców, podczas gdy motoryka duża może zostać zachowana przez lata. Zaciśnięte wargi pozwalają na uzyskanie większej kontroli nad drżeniem w obszarze twarzy, dlatego stanowią one częstą strategię kompensacyjną pacjentów z chorobą Parkinsona.
Wraz z upływem lat nasila się zjawisko zastygania, które w konsekwencji prowadzi do akinezji. Sztywność zaczyna obejmować mięśnie proksymalne. U pacjenta można stwierdzić występowanie zjawiska koła zębatego. Typową cechą pozwalającą również na rozpoznanie patologii jest twarz maskowata. Należy jednak zauważyć, że przy silnych emocjach maskowatość może ustępować.
Następnie pojawia się zgarbiona, skulona postawa. Choroba nie oszczędza również stabilności dynamicznej; chód jest opisywany jako festynacja, czyli przyspieszone poruszanie się drobnymi kroczkami. Wygląda to tak, jakby pacjent próbował szukać własnego środka ciężkości. Ostatecznie nie tylko kroki stają się krótkie, lecz także chód ulega spowolnieniu. Wraz z postępem choroby pacjent nie jest w stanie samodzielnie chodzić i staje się uzależniony od korzystania z wózka inwalidzkiego. Progresywny charakter schorzenia stopniowo wpływa na wykonywanie codziennych czynności, co związane jest z pogarszaniem się funkcji ręki oraz jej niestabilnością.
Dystonia jest wczesnym objawem występującym u pacjentów w wieku średnim. Zmienne napięcie utrudnia badanie, a odruch podeszwowy może dawać niejednoznaczny wynik, aczkolwiek sztywność jest cechą charakterystyczną dla zespołów hipertonicznych. U pacjenta może występować zgięcie grzbietowe nadgarstka podczas wykonywania czynności, co jest rzadkością w przypadku porażenia połowiczego po udarze o charakterze spastycznym. Pacjent może rozpoczynać krok od kontaktu pięty z podłożem (ze zgięciem grzbietowym stopy) pomimo występowania innych nieprawidłowości chodu. Daje to fałszywe wrażenie, że dobrowolna kontrola ruchów jest całkiem dobrze zachowana. Ruchy wymagające dużej zręczności nie mogą być wykonywane z powodu nieprawidłowości napięciowych, a dyskinezy zjawiskiem utrudniającym funkcjonowanie motoryczne.
Objawy pozaruchowe w postaci dysfunkcji układu autonomicznego, zaburzeń snu i zaburzeń nastroju mogą poprzedzać zmiany motoryczne i są określane jako faza przedruchowa. Rezonans magnetyczny i inne metody diagnostyczne mogą pomóc we wczesnym wykryciu tej fazy, przy czym skuteczność takiego postępowania jest obecnie poddawana ocenie metodologicznej. Wspomniane objawy nasilają się dopiero po 5 latach lub po jeszcze dłuższym okresie choroby. Problemy behawioralne dołączają później. Niestabilność układu autonomicznego obejmuje niewielkie zmiany funkcji układu krążeniowego i nerwowego, w tym bradykardię, ortostatyczne spadki ciśnienia i nietolerancję temperatury otoczenia.
Tak zwany parkinsonizm plus charakteryzuje się wczesnymi problemami poznawczymi w ciężkiej postaci, które prowadzą do demencji. U niektórych pacjentów dochodzi do obstrukcji dróg moczowych oraz występowania silnych objawów związanych z dysfunkcjami układu autonomicznego, zwłaszcza pod postacią ortostatycznych spadków ciśnienia, podczas których ciśnienie rozkurczowe gwałtownie obniża się o 10 mmHg, co nie może zostać właściwie skompensowane przez układ krążenia.
U niektórych pacjentów pojawiają się objawy móżdżkowe. Poproszenie pacjenta o postawienie stopy w wyznaczonym miejscu lub chodzenie stopa za stopą pozwala ujawnić ten problem. Kiedy objawy choroby Parkinsona są związane z demencją, zaburzeniami autonomicznymi i ataksją móżdżkową, zwykło się mówić o atrofii wieloukładowej. Lewodopa może nie być skuteczna w przypadkach lekoopornych, chociaż w większości przypadków we wczesnych stadiach daje dobre rezultaty.
Czynniki ryzyka rozwoju choroby Parkinsona
- Infekcyjne zapalenia mózgu są częstą postacią tak zwanego parkinsonizmu wczesnego.
- Parkinsonizm może się również rozwijać w wyniku zmian naczyniowych powstałych po udarze. Niektóre objawy mogą pojawić się jako niepożądana reakcja na przyjmowane leki i ustępować po ich odstawieniu.
- Inne czynniki ryzyka rozwoju choroby są analogiczne lub podobne do tych, które zidentyfikowano w odniesieniu do udarów, w związku z czym możliwe jest wdrażanie odpowiednich strategii zapobiegawczych.
- Do czynników ryzyka rozwoju parkinsonizmu zalicza się również toksyczne działanie alkoholu, pestycydów itp.
- Urazy głowy także mogą skutkować w przyszłości rozwojem choroby Parkinsona, a czasami ujawnia się ona w wyniku zmian nowotworowych.
- Istotnym czynnikiem ryzyka jest też ekspozycja na nadmierny stres.
Postępowanie terapeutyczne w chorobie Parkinsona
Lewodopa jest lekiem z wyboru stosowanym w chorobie Parkinsona, który zmniejsza drżenie i akinezę we wczesnym jej przebiegu – do 5 lat. Pomimo leczenia i interwencji chirurgicznych w chorobie Parkinsona u pacjentów rozwija się postępująca niepełnosprawność.
Na podstawie badań oraz obserwacji klinicznych wiadomo, że w późniejszych stadiach choroby Parkinsona pojawiają się objawy niepożądane związane z długotrwałym stosowaniem lewodopy. Obejmują one mimowolne ruchy wijące (choreoatetoza), bolesne kurcze nóg (dystonia) i skróconą reakcję na działanie leku określaną jako "efekt końca dawki" lub "efekt wyczerpania".
Leki będące agonistami dopaminy naśladują działanie lewodopy w mózgu, jednak nie powodują skutków ubocznych związanych z długotrwałym przyjmowaniem lewodopy, jeżeli zostaną one wdrożone jako początkowy sposób leczenia. Czasami w wyniku podawania leków psychiatrycznych pojawiają się ruchy przypominające pląsawicę. Fizjoterapeuta powinien współpracować z lekarzem w rozwiązywaniu problemów związanych ze skutkami leczenia podstawowego.
Niektóre leki mogą wpływać na funkcje poznawcze, czego nie należy mylić z objawami samej choroby. Odpowiednio dobrana aktywność fizyczna musi towarzyszyć interwencjom farmakologicznym i chirurgicznym. Jedną z możliwych prób opanowania dyskinez może być zabieg stymulacji mózgu z wykorzystaniem wszczepionych elektrod.
Zadania fizjoterapii u osób z chorobą Parkinsona
Zdaniem autora artykułu fizjoterapia powinna najpierw się zająć problemami, które zakłócają codzienne funkcjonowanie. W odniesieniu do drżenia fizjoterapia nie dysponuje skuteczną techniką leczniczą, jednak przez długi czas objaw ten nie przeszkadza w funkcjonowaniu i pacjent może nauczyć się żyć z tą przypadłością (dzięki uczeniu motorycznemu).
Bernstein zaproponował teorię systemów uczenia się motorycznego. Zadania adresowane do pacjenta z chorobą Parkinsona mogą mieć charakter ciągły–cykliczny, jak jazda na rowerze. Stosuje się także tak zwane zadania zamknięte, które wykonywane są w stabilnym, przewidywalnym środowisku. W przeciwieństwie do tego chodzenie po zatłoczonej ulicy lub jazda samochodem są przykładami zadań otwartych, które odbywają się w zmiennym otoczeniu. Jeśli środowisko utrudnia przewidywalność któregokolwiek z zamkniętych zadań, należy nauczyć pacjenta wykorzystywania strategii kompensacyjnych pod postacią feedbacku. Zgodnie z teorią Bernsteina systemy są dynamiczne i mogą się same organizować. W związku z tym rozwój i nabywanie umiejętności nie jest sztywną sekwencją. Celem rozwoju jest raczej wypracowanie jak najlepszego rozwiązania, którego wyznacznikiem jest elastyczność i spełnianie wymagań funkcjonalnych.
Gibson dodał do modelu wiedzę o stopniu wydajności osiągnięcia wyniku (performance) i o samym wyniku (results) jako elementy feedbacku. Niezwykle istotne jest wykrywanie błędów podczas wykonywania zadania. W normalnych warunkach to móżdżek odpowiada za porównywanie wykonania wzorca ruchowego z planem motorycznym.
W chorobach neurologicznych, szczególnie dotyczących percepcji i/lub zdolności kognitywnych, należy unikać możliwości popełnienia błędów, w związku z czym zadania powinny być proste. Elementy aktywności życia codziennego mogą zostać usunięte z pamięci. W takiej sytuacji trzeba się ich uczyć jako nowych zadań, co jest możliwe dzięki zachowanej do pewnego stopnia plastyczności.
Większość nowoczesnych technik terapeutycznych stosowanych w chorobie Parkinsona i różnych chorobach neurodegeneracyjnych opiera się na teoriach Bernsteina i Gibsona. Dick i wsp. stwierdzili, że pacjenci z chorobą Alzheimera radzą sobie lepiej z zadaniem, gdy uczenie się odbywa się na podstawie stałego, a nie zmiennego treningu. Stwierdzono również, że pamięć motoryki dużej u pacjentów z chorobą Alzheimera była taka sama jak u zdrowych dorosłych, gdy uczenie się odbywało się w ramach ciągłej praktyki. Poczynione obserwacje podsumowano zwięzłą tezą, zgodnie z którą trening umiejętności motorycznych stymuluje reorganizację synaps w korze ruchowej, trening siłowy modyfikuje obwody wewnątrzrdzeniowe, a trening wytrzymałościowy promuje angiogenezę.
Hirsch i Fairly podsumowali niektóre godne uwagi badania znajdujące się dopiero w fazie wstępnej. Wskazali, że w przypadku deficytów ciągły, ukierunkowany, intensywny trening może mieć znaczenie neuroprotekcyjne, a tym samym spowalniać, zatrzymywać lub odwracać postęp choroby lub sprzyjać regeneracji układu nerwowego poprzez adaptację uszkodzonych szlaków sygnałowych. Chociaż do wykonania pozostaje jeszcze wiele prac, a przytoczone wstępne wyniki muszą zostać potwierdzone na większych próbach pacjentów, autor artykułu uważa, że w przypadku choroby Parkinsona głównym wyzwaniem w dziedzinie niefarmakologicznych interwencji rehabilitacyjnych będzie zakres, w jakim system opieki medycznej będzie w stanie przełożyć wyniki badań naukowych na ogólnodostępne postępowanie terapeutyczne.
Zaburzenia pracy rąk - postępowanie terapeutyczne
Funkcji ręki w zaburzeniach móżdżkowych towarzyszy drżenie zamiarowe, a ponieważ skurcze izometryczne ulegają większej degradacji, siła chwytu (w tym chwytu precyzyjnego) ulega zmniejszeniu. Pacjent, zamiast chwytać końcami palców, stosuje chwyt boczną krawędzią ręki. Deficyt percepcyjny pogarsza jakość funkcji ręki. W przypadku apraksji czynności celowe, takie jak pisanie odręczne, ulegają pogorszeniu. Ręka atetoidalna jest "nieprzewidywalna" ze względu na zmienne napięcie i objawy porażenne. W czasie realizacji czynności chwytania drżenie spoczynkowe charakterystyczne dla choroby Parkinsona zostaje zniesione; mimo to ręka nadal nosi znamiona parezy.
Dla wykwalifikowanego specjalisty wykonującego precyzyjne zadania manualne zaburzenia pracy rąk mogą stanowić problem na wczesnym etapie choroby, utrudniając lub uniemożliwiając utrzymanie wymaganego poziomu dokładności. Przykładami takich profesji są: malarz, muzyk, chirurg lub rysownik. Obsługa drżącą ręką nożyczek czy brzytwy przez fryzjera może się stać niebezpieczna i jest nieakceptowalna przez klientów. Wreszcie przychodzi etap, w którym nawet stabilne utrzymanie szklanki w ręku jest niemożliwe, co oznacza kalectwo i zależność pacjenta od osób trzecich.
W razie potrzeby można unieruchomić nadgarstek w optymalnej pozycji. Za wszelką cenę należy podjąć walkę o utrzymanie funkcji rąk. Należy zadbać, aby ruchy mimowolne nie przesuwały się proksymalnie podczas wykonywania zadania stabilizacyjnego przez człony dystalne. Przesunięcia atetotyczne występują często w przypadku patologii zwojów podstawy mózgu.
Akinezję można rehabilitować za pomocą swobodnych rytmicznych ruchów, wykonywanych odcinkowo. Korzystne jest stosowanie systemów bloczkowych (np. kolumn treningowych lub podwieszek). Ważne jest wykonywanie odpowiedniej liczby powtórzeń, najlepiej na ustalone hasło, aby zapewnić rytmiczność ćwiczonej czynności. Aktywności powinny być wykonywane bez oporu lub z niewielkim oporem. Użyteczne jest wprowadzenie zadań cyklicznych – powtarzalnych jednostek ruchowych. Rower stacjonarny dla kończyn dolnych oraz rotor dla kończyn górnych są rekomendowanymi pomocami ćwiczebnymi dla pacjentów z chorobą Parkinsona.
Metoda PNF - na czym polega?
W metodzie PNF (proprioceptywne nerwowo-mięśniowe torowanie ruchu [ang. proprioceptive neuromuscular facilitation]) zalecana jest technika zwana rytmicznym zapoczątkowaniem ruchu (rhythmic initiation). Gdy ruch się poprawia, zalecana jest specyficzna technika zwana szybką zwrotnością antagonistów (fast reversal of antagonists), w której pacjent na przemian używa wzorców agonistów i antagonistów. Wybór wzorca może być uzależniony od występującej sztywności.
Prędkość ruchu powinna być dostosowana do możliwości pacjenta, tak aby nie wywoływać monosynaptycznego odruchu na rozciąganie. W tym celu można posłużyć się techniką wolnej zwrotności antagonistów (slow reversal of antagonist). Umiejętności terapeuty, jego doświadczenie i zdolność oceny pacjenta podyktują najlepszy dobór technik. Zarówno zwrotność szybka, jak i wolna sprzyjają nauce kontroli motorycznej.
Różne wzorce PNF charakteryzują się różnym stopniem trudności. Drżenie obszarów dystalnych można zignorować, zwracając najpierw uwagę na sztywność okolic proksymalnych. Należy szczególnie skupić się na odtworzeniu ruchów rotacyjnych szyi oraz ramion, tułowia i bioder.
Jedną z przyczyn krótkiego kroku w chodzie parkinsonowskim jest deficyt rotacji miednicy i bioder w fazie podporu, który jest czymś innym niż trudności w zgięciu biodra i wyproście kolana w fazie przenoszenia. Z powodu sztywności występuje trudność w rozpoczęciu fazy przenoszenia. W rzeczywistości w chodzie jako programie ruchu pośredniczy układ pozapiramidowy, chociaż generator fazy przenoszenia funkcjonuje na poziomie rdzeniowym. Nieprawidłowe komponenty ruchu należy poprawić indywidualnie, a następnie włączyć je do kompleksowego wzorca ruchowego.
Zaletą PNF jest to, że ćwiczy całą kończynę, a terapeuta może kolejno rekrutować poszczególne elementy ruchu, zwracając uwagę pacjenta na ich możliwości i torując je. Wykorzystując wzajemne wzmacnianie się poszczególnych wzorów, w terapię można zaangażować inne partie, takie jak tułów lub kończyny górne. Najlepsze rezultaty osiąga się przy zadaniu nastawionym na osiągnięcie wyznaczonego celu. Wymaga to opracowania odpowiedniej strategii i doboru sposobu jej realizacji, a osiągnięcie celu ma znaczenie gratyfikujące.
Joga u osób z chorobą Parkinsona
Już od lat 70. XX wieku w neurorehabilitacji wykorzystywana jest joga. Pionierskie prace podejmowały temat wykorzystania asan do testowania i terapii neuromotorycznej. Chociaż wiele asan ma sporo cech wspólnych z ontogenetycznymi podstawami rozwojowymi, teorie uczenia się motorycznego są wykorzystywane do lepszej adaptacji asan do potrzeb pacjentów neurologicznych. Doświadczenia zebrane przez zespół autora artykułu pozwalają na faworyzowanie programu opartego na jodze jako najlepszej formy stabilizacji posturalnej.
W takich przypadkach, zamiast sztywności, niepokojącymi objawami są dystonia i dyskinezy. Wówczas terapię należy zaplanować, uwzględniając problem wysuwający się w danym momencie na plan pierwszy. Rytmiczna stabilizacja pomaga w dobrowolnym utrzymywaniu naprzemiennych skurczów izometrycznych we wzorcach przeciwstawnych, bez użycia mechanizmu kokontrakcji. Kokontrakcja jest mechanizmem automatycznym obejmującym rekrutację antagonistycznej siły zginaczy poprzez automatyczną inhibicję pobudzenia prostowników, zwłaszcza w czynnościach posturalnych, takich jak przenoszenie ciężaru przeciwko sile grawitacji. Wyuczona rytmiczna stabilizacja musi zostać przekształcona w kokontrakcję lub wykorzystana jako nowy wyuczony program posturalny, który jest przechowywany w móżdżku.
Bhujangaasana (pozycja kobry) obciąża osiowo kończyny górne; dokładniej mówiąc, obciąża ona wszystkie cztery kończyny, przy czym kończyny górne obciążane są w pozycji pionowej, a kończyny dolne w pozycji półpionowej.
Virasana (pozycja bohatera) jest pół klękiem, pół siadem. Wykonując tę pozycję, pacjent może przechodzić od siedzenia na kolanach przez klęk z wyprostowanym tułowiem do pozycji stojącej. Ta asana przygotowuje do wstawania i stania.
Połową Bhudharaasany jest Eka-paada-prasaranaasana polegająca na zgięciu jednej kończyny dolnej i obciążeniu jej tak, aby podzielić ciężar ciała, pozostając w pozycji zgiętej.
Seria Surya Namaskar jest idealna do odzyskiwania stabilności postawy stojącej. Dzięki niej angażowane jest całe ciało, głównie w płaszczyźnie A–P.
Jeśli jest to dozwolone, można dodać Konasanę w pozycji stojącej, dla ćwiczenia bocznych ruchów kręgosłupa. Jeżeli występują przeciwwskazania, asanę tę można wykonywać w pozycji siedzącej. Ardha-Matsyendrasana w pozycji siedzącej jest odpowiednia do kontrolowania rotacji kręgosłupa.
Wymienione asany wspomagają reakcje równoważne; reakcje błędnikowe i reakcje nastawcze oczu stymulują kanały półkoliste, wspierając równowagę pacjenta.
Pozycja końcowa każdej asany powinna być utrzymana minimalnie 5–15 sekund, a łączny czas wykonania serii powinien wynosić jakieś 3 minuty. Ma to zasadnicze znaczenie dla osób w podeszłym wieku z czynnikami ryzyka chorób układu krążenia. Tak więc asanę ćwiczy się, wykonując od 8 do 10 powtórzeń. Ciężar ciała przenoszony jest przez kończyny, a aktywność odbierana jest jako umiarkowanie ciężka. Podczas wykonywania zaleconych ćwiczeń nie wolno wstrzymywać oddechu, aby nie sprowokować efektu charakterystycznego dla manewru Valsalvy. W takiej sytuacji autonomiczny układ nerwowy nie jest nadmiernie obciążany.
Jako okres odpoczynku może zostać wykorzystana każda pozycja siedząca. Czas ten powinien pozwolić na powrót do normalnego tętna, które fizjologicznie powinno ustabilizować się w ciągu 3 minut, jeśli serce jest sprawne. W przeciwnym razie odpoczynek można wydłużyć o minutę lub dwie. Czas odpoczynku, jak i górne wartości tętna i ciśnienia powinny być rejestrowane i utrzymywane poniżej wartości docelowych, aby zapewnić pacjentowi bezpieczeństwo.
Edukacja, rola bliskich w chorobie Parkinsona
Dbając o jakość życia, należy ćwiczyć wykonywanie codziennych czynności. Ważne jest, aby pacjent utrzymywał więzi społeczne i nie czuł się stygmatyzowany z powodu niepełnosprawności.
Należy wyjaśnić rodzinie pacjenta, na czym polega powoli postępujący charakter choroby. Opiekunowie muszą być dobrze poinformowani o przejawach i stopniu niepełnosprawności, a także o możliwości zwiększenia stopnia funkcjonowania przez leki, aktywność fizyczną, pomocnicze zaopatrzenie medyczne i modyfikację otoczenia, która może być konieczna, gdy pacjent staje się częściowo zależny.
Konieczna jest edukacja w zakresie obsługi i zabiegów opiekuńczo-pielęgnacyjnych, które zapewnią pacjentowi bezpieczeństwo, jednocześnie nie ograniczając jego aktywności, pozwalając na wykonywanie ćwiczeń zalecanych przez terapeutę. Plastyczność układu nerwowego jest atutem, z którego należy korzystać, chyba że stopień zaawansowania zmian neurodegeneracyjnych wyklucza taką możliwość.
Zastosowanie przytoczonych powyżej metod niejednokrotnie ma bardzo pozytywny wpływ na stopień funkcjonowania pacjentów. Autor przypomina sobie dwie pacjentki w średnim wieku dotknięte chorobą Parkinsona, które pod koniec lat 70. zgłosiły się do udziału w nowatorskim wówczas projekcie wspomagania rehabilitacji neurologicznej elementami jogi. Poruszały się o kulach w celu utrzymania równowagi. Po 8 tygodniach "fizjojogi" mogły odrzucić kule (choć ze względów bezpieczeństwa zachęcano je do używania ich podczas poruszania się na ulicach). Poprawiła się aktywność życia codziennego pacjentek, były z tego zadowolone. Według członków rodziny zmniejszyła się ich skłonność do izolacji społecznej. Zarówno bliscy pacjentek, jak i one same oraz terapeuci byli zadowoleni z osiągniętych rezultatów. Przez ponad 6 miesięcy kontynuowały realizację wyuczonego programu w warunkach domowych. W ciągu około 3 lat ich stan fizyczny, a także funkcje poznawcze pogorszyły się, przez co stały się znacznie bardziej zależne od opiekunów. Zmarły z powodu nieubłaganego postępu choroby. Informacja ta nie ma negatywnego wydźwięku, ma tylko podkreślić fakt, że choroba postępuje powoli, ale nieustannie.
Należy jednak pamiętać, że choroba rozwija się przez 10 lat lub dłużej, a większość tego okresu należy poświęcić staraniom, aby pacjent mógł prowadzić życie w jak najmniejszym stopniu obciążone skutkami niepełnosprawności. Różne schematy leczenia, wdrażane w warunkach klinicznych i badane naukowo, dawały pozytywne wyniki, chociaż obserwowana rzeczywista poprawa nie zawsze była satysfakcjonująca.
Rezultaty interwencji fizjoterapii u osób z chorobą Parkinsona
Przytaczamy parametry wraz z ich istotnością statystyczną, aby terapeuta prowadzący proces usprawniania miał pewne wyobrażenie o możliwościach stosowanych przez siebie interwencji. Tomilson i wsp. (2001) zidentyfikowali 33 badania przeprowadzone na populacji 1518 pacjentów.
W porównaniu z brakiem interwencji fizjoterapia znacząco poprawiła wyniki:
- w zakresie prędkości chodu (średnia różnica 0,05 m/s), dwu – lub sześciominutowego testu chodu (z 16,40 m, CI: 1,90 do 30,90, p = 0,03) i długości kroku (z 0,03 m, CI: 0 do 0,06, p = 0,04),
- wyniki funkcjonalnej mobilności i równowagi w teście „Wstań i idź na czas” (Timed Up & Gotest: z – 0,61 s, CI: – 1,06 do – 0,17, p = 0,006),
- wyniki w funkcjonalnym teście sięgania (Functional Reach Test: 2,16 cm, CI: 0,89 do 3,43, p = 0,0008),
- w skali równowagi Berga (Berg Balance Scale: z 3,36 punktu, CI: 1,91 do 4,81, p <0,00001).
Poprawiły się także wyniki niepełnosprawności ocenianej przez klinicystów za pomocą Unified Parkinson’s Disease Rating Scale (UPDRS) (łącznie: z – 4,46 punktu, CI: – 7,16 do – 1,75, p = 0,001; sprawności w zakresie codziennych czynności: (z – 1,36, CI – 2,41 do – 0,30, p = 0,01; i ruchu : – 4,09, CI: – 5,59 do – 2,59, p <0,00001).
W przypadku niektórych wyników (np. prędkości, skali równowagi Berga i UPDRS) zaobserwowany efekt skumulowany był istotny nie tylko statystycznie, lecz również klinicznie.
Nie ma dowodów na różnice skuteczności między różnymi rodzajami interwencji fizjoterapeutycznych, chociaż stwierdzenie to opiera się jedynie na pośrednich porównaniach. Istnieje potrzeba opracowania spójnych wytycznych optymalnej praktyki fizjoterapeutycznej oraz przeprowadzenia dużych, dobrze zaprojektowanych badań z randomizacją w celu oceny długoterminowej skuteczności i opłacalności stosowania fizjoterapii w przypadku choroby Parkinsona.