Nerw trójdzielny - anatomia
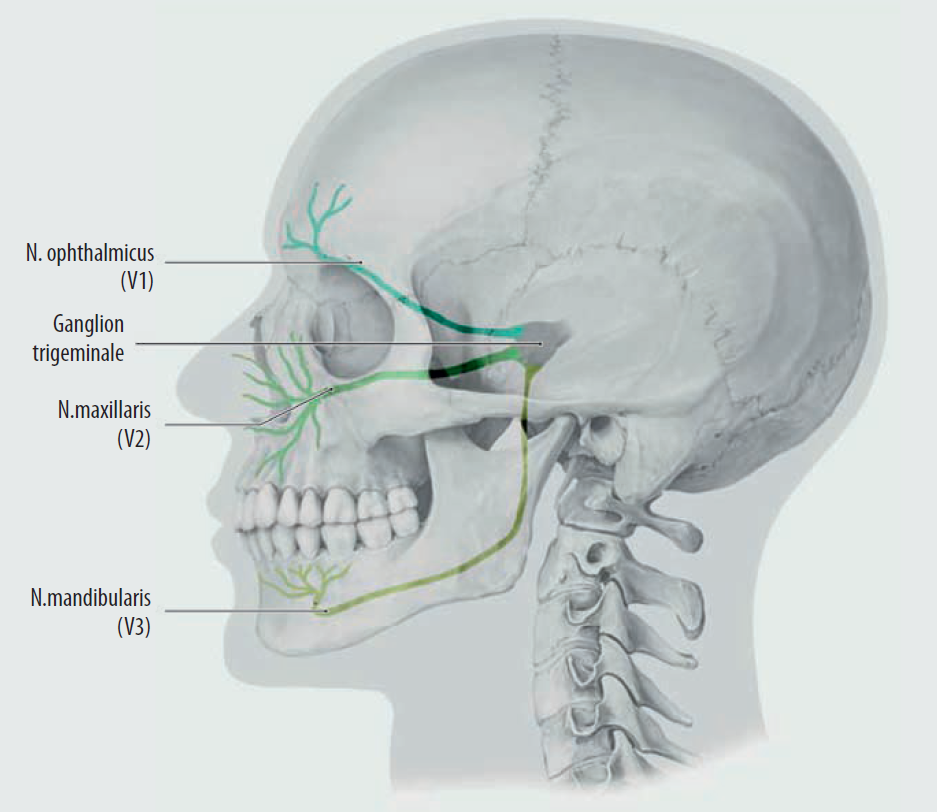
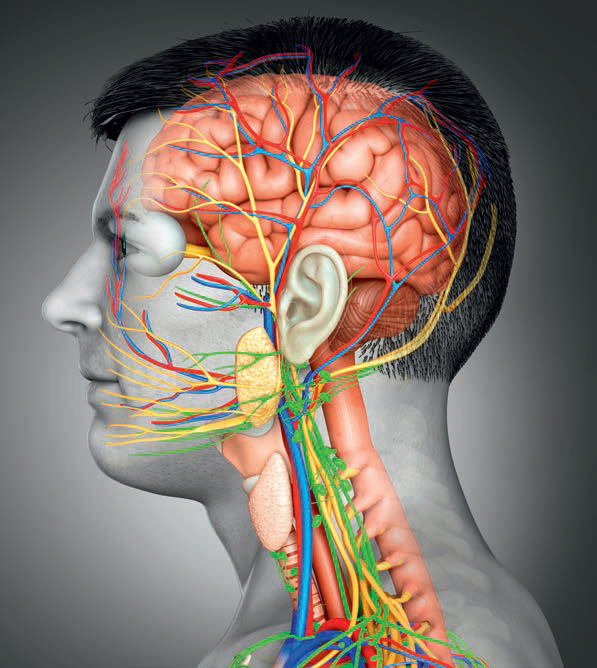
Nerw trójdzielny powstaje z trzech jąder odpowiedzialnych za czucie somatyczne (jądra somatoczuciowe) i jednego jądra związanego z funkcjami ruchowymi narządów wewnętrznych (jądro wisceromotoryczne). Znajdują się one w okolicach mostu, rdzenia przedłużonego, rdzenia kręgowego i śródmózgowia. Włókna nerwowe tworzą zwój nerwu trójdzielnego (ganglon nervi trigeminii) zwany zwojem Gassera. Jest on zlokalizowany w pobliżu wyrostka sutkowatego (proc. mastoideus) (ryc. 1). Z tego miejsca nerw trójdzielny (n. trigeminus) dzieli się na trzy główne gałęzie: nerw oczny (n. ophthalmicus; V1), nerw szczękowy (n. maxillaris; V2) i nerw żuchwowy (n. mandibularis; V3). Nerw trójdzielny jest nerwem mieszanym – czuciowym i ruchowym. Czuciowo zaopatruje okostną dołów czaszki, oponę twardą czaszkową, całą twarz oraz błonę śluzową jamy ustnej i nosa. Włókna ruchowe odpowiedzialne są za unerwienie motoryczne mięśni żucia.
Ryc. 1. Przebieg trzech głównych gałęzi nerwu trójdzielnego. (Źródło: Schünke M., Schulte E., Schumacher U. Prometheus. LernAtlas der Anatomie. Kopf, Hals und Neuroanatomie. Ilustracje: M. Voll i K. Wesker, wyd. 5. Stuttgart; Thieme 2018)
Zastoinowa neuralgia nerwu trójdzielnego - obraz kliniczny
Neuralgia nerwu trójdzielnego jest przewlekłym zespołem bólowym, w którym napady bólu twarzy pojawiają się wielokrotnie w okolicy dermatomu nerwu trójdzielnego. Jest to najczęściej występujący zespół bólu twarzy. Pojawia się on z częstością 4–13 przypadków na 100 000 osób rocznie. Statystycznie częściej chorują kobiety niż mężczyźni (1:1,5).
Już samo dotknięcie skóry, mycie zębów, golenie się, jedzenie lub mówienie może wywołać ból. Ataki bólu są często wyzwalane przez bodźce oddziałujące na drugą lub trzecią gałąź nerwu trójdzielnego. Wypromieniowują one do żuchwy i/lub szczęki oraz okolicy zatok przynosowych. Rzadziej występuje promieniowanie bólu do obszaru czoła, oczu i nosa za pośrednictwem pierwszej gałęzi nerwu trójdzielnego. Podczas ataku bólu po tej samej stronie twarzy mogą pojawić się różne objawy wegetatywne, w tym: łzawienie, zwężenie źrenicy, opadanie powieki i zwiększona potliwość. Przedłużający się ból może prowadzić do ciężkiej depresji.
Rozpoznanie neuralgii nerwu trójdzielnego zwykle następuje na podstawie obrazu klinicznego i w wyniku wykluczenia innych przyczyn dolegliwości. Opiera się ono na międzynarodowej klasyfikacji bólów głowy, zgodnie z którą wśród neuralgii nerwu trójdzielnego wyróżnia się postać klasyczną, wtórną lub idiopatyczną.
Ponieważ istnieje wiele przyczyn neuralgii nerwu trójdzielnego, niezbędna jest ocena lekarska oraz – jeśli to konieczne – wdrożenie adekwatnego postępowania medycznego. Główna teoria patofizjologii opiera się na ucisku korzenia nerwu w zbiorniku mostowo-móżdżkowym (cisterna pontocerebellaris). Wymieniona przyczyna może mieć charakter pierwotny (kiedy niemożliwe jest ustalenie innego czynnika patologicznego, który doprowadził do rozwoju choroby) lub wtórny (gdy do rozwoju choroby dochodzi na tle istniejących guzów mózgu, tętniaków, malformacji tętniczo-żylnych, torbieli itd.). Przewlekłe zapalenie zatok, stwardnienie rozsiane i cukrzyca są kolejnymi czynnikami zwiększającymi ryzyko wystąpienia neuralgii nerwu trójdzielnego.
W przypadku neuralgii nerwu trójdzielnego wytyczne zalecają farmakoterapię z wykorzystaniem karbamazepiny i okskarbazepiny. Jednak ze względu na poważne skutki uboczne – zawroty głowy, chwiejny chód, problemy z czytaniem, podwyższone próby wątrobowe, zahamowanie czynności szpiku kostnego i hiponatremię – leczenie obarczone jest istotnym ryzykiem. Jeśli farmakoterapia nie daje rezultatu lub skutki uboczne są zbyt poważne, zaleca się operację. W literaturze nie ma badań dotyczących skuteczności osteopatii w przypadku neuralgii nerwu trójdzielnego. Wiadomo jednak, że zastoje żylne na poziomie zatoki jamistej (sinus cavernosus) mogą powodować podrażnienie nerwu ocznego.
W literaturze osteopatycznej można znaleźć zalecenia dotyczące terapii osteopatycznej nerwu ocznego w przypadku zapalenia zatok lub zaburzeń drenażu przewodu łzowego. Ponadto w piśmiennictwie poświęconym temu zagadnieniu podawane są liczne wskazania do leczenia osteopatycznego nerwu trójdzielnego.
Zastoinowa neuralgia nerwu trójdzielnego - badanie osteopatyczne
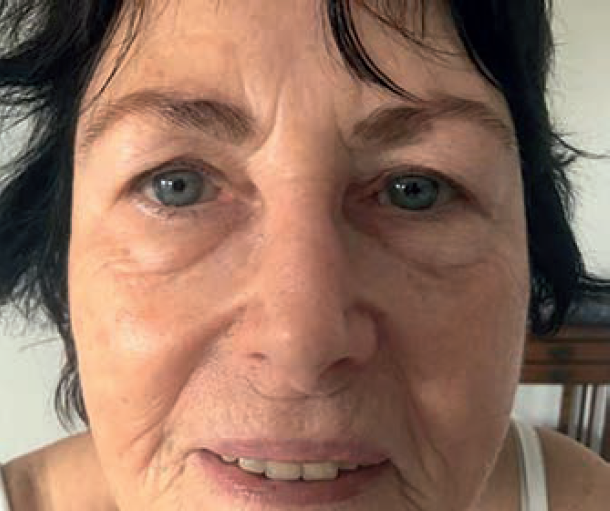
Podczas oględzin twarzy stwierdza się obrzęk powiek, podkrążone oczy i/lub obrzęk twarzy (ryc. 2). Należy zauważyć, że szczególnie choroby serca, nerek i tarczycy mogą wywołać obrzęk powiek i twarzy. Ponadto w przypadku zastoinowej neuralgii nerwu trójdzielnego prawie zawsze odnajduje się dysfunkcje w strukturach przepony szyjno-piersiowej, które często przyczyniają się do zatorów w obrębie czaszki.
Ryc. 2
Zastoinowa neuralgia nerwu trójdzielnego - leczenie osteopatyczne
W przypadku neuralgii nerwu trójdzielnego związanej z zastojem celem leczenia osteopatycznego jest poprawa drenażu żylno-limfatycznego czaszki. Postępowanie to jest skuteczne, jeżeli wykonuje się je w czterech krokach opisanych poniżej.
Leczenie przepony szyjno-piersiowej
Dysfunkcyjne struktury przepony szyjno-piersiowej (diaphragma cervicothoracale) należy poddać terapii. Pień szyjny (truncus jugularis) jest parzystym naczyniem limfatycznym, transportującym chłonkę z okolic głowy i szyi do przewodu piersiowego (ductus thoracicus) po lewej stronie i przewodu limfatycznego (ductus lymphaticus) po prawej. Oba przewody uchodzą odpowiednio do lewej lub prawej żyły ramienno-głowowej (v. brachiocephalica); żyły te znajdują się w okolicy przepony szyjno-piersiowej.
Moim zdaniem jest to najważniejszy aspekt w leczeniu zastoinowej neuralgii nerwu trójdzielnego. Odpływ chłonki z czaszki może bowiem nastąpić tylko wtedy, gdy struktury przepony szyjno-piersiowej są swobodne.
U pacjentki ukazanej na ryc. 2 występowała dysfunkcja prawego obojczyka i pierwszego żebra po prawej stronie. Jednym ze sposobów leczenia dysfunkcji przepony szyjno-piersiowej jest wykorzystanie tzw. technik Sutherlanda.
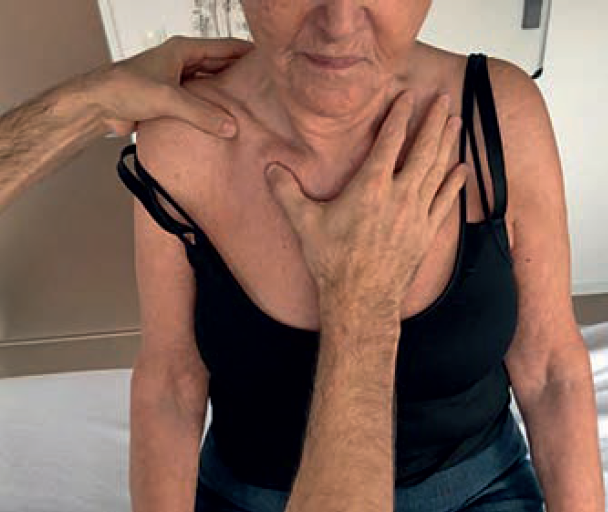
Terapia obojczyka według Sutherlanda
Opisana technika doprowadza do rozluźnienia stawów mostkowo-obojczykowego (articulatio sternoclavicularis) i barkowo-obojczykowego (articulatio acromioclavicularis). Terapeuta stoi bezpośrednio przed pacjentem znajdującym się w pozycji siedzącej i uzyskuje kontakt kciukami od dołu, po obu stronach obojczyka (ryc. 3). Pacjent układa rękę znajdującą się po tej samej stronie na barku osteopaty i pochyla się nieco do przodu, aż możliwe staje się wyczucie rozłączenia (ang. disengagement) w stawie barkowo-obojczykowym. Następnie pacjent powinien przesunąć przeciwległy bark nieco do tyłu, aż będzie można wyczuć analogiczne rozłączenie w okolicy stawu mostkowo-obojczykowego. Następnie obojczyk jest wprowadzany do punktu zrównoważonego napięcia więzadłowego (Point of Balanced Ligamentous Tension; PBLT). W tym samym czasie pacjent wstrzymuje powietrze na szczycie wdechu. Podczas tego manewru dochodzi do korekcji zaburzenia. Na koniec pacjent powraca barkiem do położenia pośredniego (wyjściowego), powoli odchyla się do tyłu, a terapeuta biernie sprowadza ramię pacjenta ze swojego barku.
Ryc. 3
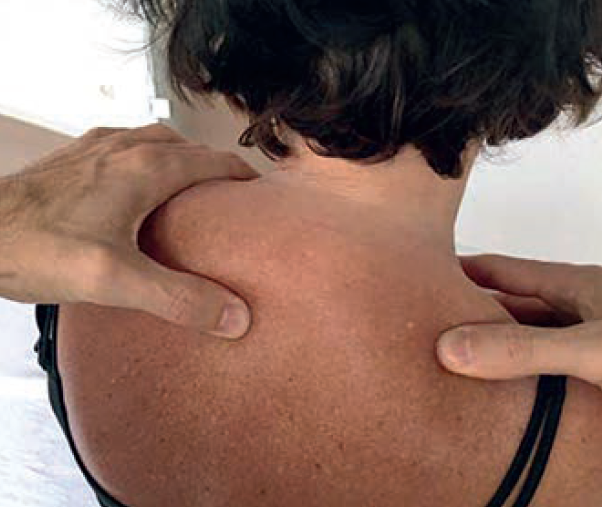
Leczenie pierwszego żebra według Sutherlanda
Pacjent siedzi na leżance i układa rękę strony opracowywanej na swoim przeciwległym barku. Terapeuta staje za pacjentem i prawym kciukiem uzyskuje kontakt z pierwszym żebrem od strony grzbietowej (przez mięsień czworoboczny). Lewy kciuk znajduje się po lewej stronie wyrostka kolczystego Th1 (ryc. 4). Pozostałe palce spoczywają na barkach pacjenta. Pacjent powoli rotuje głowę w lewo, aż terapeuta wyczuje moment, w którym pierwsze żebro po prawej stronie zaczyna włączać się do ruchu w kierunku przednim; jednocześnie lewym kciukiem towarzyszy kręgowi ruchu w swobodnym kierunku (wyrostek kolczysty rotuje się w prawo). W tym miejscu pierwsze żebro ustawia się w punkcie zrównoważonego napięcia więzadłowego (PBLT). W tym celu pacjent wstrzymuje oddech na szczycie wdechu, co powoduje ruch żebra w kierunku korekcji. Na koniec pacjent powoli rotuje głowę do pozycji wyjściowej.
Ryc. 4
Technika terapii kopuł przepony brzusznej
Podczas wdechu żebra pracują zgodnie z ruchami rączki od wiaderka (żebra dolne) i uchwytu pompy (żebra górne). W ten sposób dochodzi do zwiększenia średnicy poprzecznej i strzałkowej klatki piersiowej. W tym samym czasie przepona opada przy wdechu, a płuca przylegające do żeber i przepony zostają wypełnione powietrzem. Powoduje to powstanie podciśnienia w klatce piersiowej, które jest odpowiedzialne za zasysanie krwi żylnej i płynu limfatycznego z okolicy czaszki i jamy brzusznej. Przy normalnej (pompującej) funkcji przepony brzusznej krążenie krwi i chłonki podlega nieustannej stymulacji.
Pacjent leży na plecach, jego ramiona są ułożone nad głową, na zagłówku, kończyny dolne – zgięte lub wyprostowane (aby zbudować jeszcze więcej napięcia na przeponie brzusznej). Terapeuta uzyskuje kontakt obiema rękami na łukach żebrowych, kciuki powoli zagłębiają się pod żebra w kierunku dogrzbietowym i dogłowowym (ryc. 5). Pacjent wykonuje głęboki wdech i wydech. Podczas wydechu żebra zostają silnie ściągnięte w kierunku przyśrodkowo-ogonowym do pozycji wydechowej. Podczas następnego wdechu terapeuta utrzymuje żebra w pozycji wydechowej; przy następnym wydechu podąża za żebrami jeszcze dalej – do położenia wydechowego. Pod koniec wydechu należy polecić pacjentowi wykonanie bezdechu. Powinien przy tym wciągnąć brzuch. W rezultacie zawartość jamy brzusznej wypycha środek ścięgnisty (centrum tendineum) do góry i jeszcze bardziej rozciąga przeponę brzuszną (diaphragma abdominale). Można również wykonać każdą inną technikę normalizującą napięcie przepony oddechowej.
Ryc. 5
Zastoinowa neuralgia nerwu trójdzielnego - pompa limfatyczna (technika odrzutu w górnej części klatki piersiowej)
Celem tej techniki jest usprawnienie drenażu limfatycznego w górnej części klatki piersiowej.
Przeciwwskazaniami do wykonania pompy limfatycznej są:
- nowotwór złośliwy,
- ostry stan zapalny przebiegający z gorączką,
- zakrzepica,
- zaawansowana osteoporoza,
- złamania żeber lub mostka,
- zaawansowana choroba serca lub wszczepiony rozrusznik serca.
Pacjent leży na plecach, terapeuta stoi od strony zagłówka i obydwie ręce układa na mostku, jedna na drugiej (ryc. 6). Pacjent wykonuje głęboki wdech i wydech przez usta. Terapeuta podąża za wydechem w kierunku tylno-dolnym rękami ułożonymi na mostku. Podczas wdechu przykładany jest opór na mostku. Po 1–3 cyklach oddechowych na początku wdechu terapeuta gwałtownie zwalnia kontakt rąk znajdujących się na mostku. Pacjent nagle zasysa dużą ilość powietrza. Wytwarzające się podciśnienie w klatce piersiowej sprawia wrażenie, jakby pacjent łapał powietrze (zapowietrzał się). Czasami podczas tej techniki pojawia się również kaszel lub świst.
Ryc. 6
Pompa limfatyczna - pompowanie przez lemiesz
Wyolbrzymienie zgięcia lub wyprostu chrząstkozrostu klinowo-podstawnego (synchondrosis sphenobasilaris) poprzez lemiesz (vomer) jest przydatną techniką w przypadku wielu problemów z zastojem w obszarze czaszki.
Pacjent leży na plecach. Terapeuta stoi z boku, na wysokości głowy pacjenta. Kciuk i palec środkowy (jeśli to możliwe) obejmują skrzydła większe kości klinowej (alae majores ossis sphenoidalis) (ryc. 7). Palec wskazujący ręki ogonowej należy umieścić wewnątrz jamy ustnej, na szwie krzyżowym (sutura cruciformis), czyli w miejscu przecięcia szwu podniebiennego pośrodkowego (sutura palatina mediana) i poprzecznego (sutura palatina transversa).
Ryc. 7
Pompa limfatyczna - wyolbrzymianie wyprostu lemiesza
Podczas fazy wyprostu palec wskazujący wywiera niewielki nacisk na tylną część szwu podniebiennego pośrodkowego (sutura palatina mediana). W tym samym czasie kciuk i palec środkowy prowadzą skrzydła większe (alae majores) w kierunku dogłowowym, do wyprostu. Terapeuta utrzymuje lemiesz i kość klinową w wyproście, a pacjent jest proszony o wykonanie bezdechu w fazie wydechu (expir) i utrzymanie go tak długo, jak jest to możliwe. Podczas kolejnego wdechu terapeuta utrudnia wykonanie zgięcia przez struktury, a podczas fazy wydechu towarzyszy im w ruchu wyprostu. Pod koniec fazy wydechu ponownie pacjent wykonuje bezdech. Opisany proces jest powtarzany, aż struktury nie podążają dalej do wyprostu.
Pompa limfatyczna - wyolbrzymienie zgięcia lemiesza
W fazie zgięcia palec wskazujący wywiera niewielki nacisk na przednią część szwu podniebiennego pośrodkowego (sutura palatina mediana). Jednocześnie terapeuta prowadzi skrzydła większe (alae majores) doogonowo w kierunku zgięcia. Terapeuta utrzymuje lemiesz i kość klinową w zgięciu, natomiast pacjent jest proszony o utrzymanie bezdechu w fazie wdechowej (inspir) tak długo, jak to możliwe. Podczas kolejnego wydechu należy uniemożliwić wykonanie wyprostu strukturom i towarzyszyć im w ruchu zgięcia podczas wdechu. Pod koniec fazy wdechu (inspir) pacjent ponownie wykonuje bezdech. Opisany proces jest powtarzany, aż struktury przestaną dalej poruszać się do zgięcia.
Pompa limfatyczna - pompowanie lemiesza przeciwnie do ruchów fizjologicznych
Podczas fazy zgięciowej kciuk i palec środkowy prowadzą skrzydła większe (alae majores) w kierunku doogonowym (ruch zgięcia kości klinowej), podczas gdy palec wskazujący aplikuje impuls na tylnej części szwu podniebiennego pośrodkowego (sutura palatina mediana) (ruch wyprostu lemiesza). Następnie sytuacja jest odwracana: podczas fazy wyprostu kciuk i palec środkowy prowadzą skrzydła większe (alae majores) w kierunku dogłowowym (ruch wyprostu kości klinowej), podczas gdy palec wskazujący na przedniej części szwu podniebiennego pośrodkowego (sutura palatina mediana) aplikuje impuls (ruch zgięciowy lemiesza). Opisaną procedurę powtarza się, aż do odczucia rozluźnienia w okolicy podniebienia.
Terapia zastoinowej neuralgii nerwu trójdzielnego - podsumowanie
Na koniec chciałbym zaznaczyć, że w zasadzie osteopaci pracują z dysfunkcjami pierwotnymi, które odnaleźli podczas wykonywanego badania. Należy podkreślić, że zaproponowany protokół leczenia dotyczy tylko nerwobólu nerwu trójdzielnego związanego z zastojem i wówczas przynosi bardzo korzystne rezultaty. Jeśli przyczyny neuralgii nerwu trójdzielnego są inne, leczenia mogą wymagać także inne dysfunkcje.