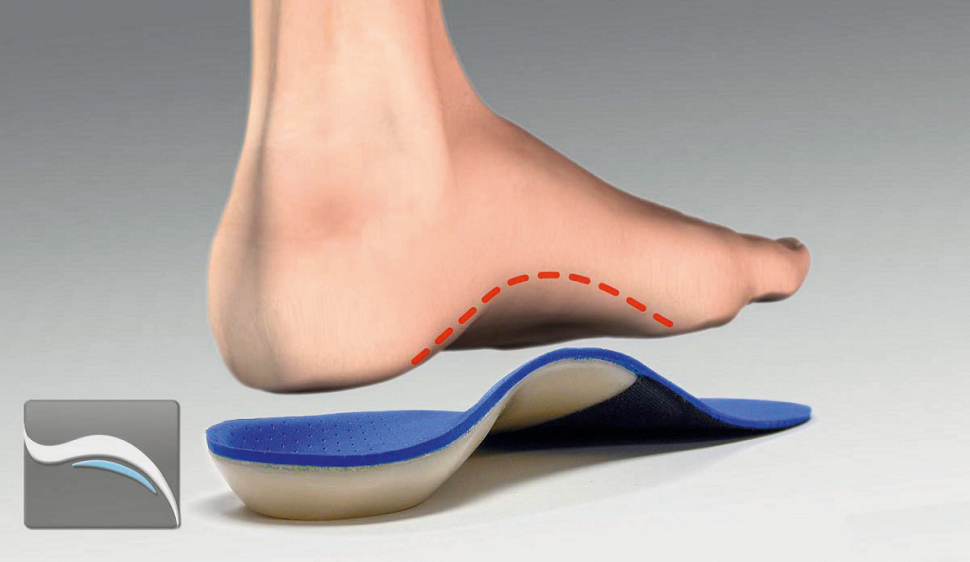
Postaramy się odpowiedzieć na pytanie, czy przy stosowaniu wkładek zawsze chodzi tylko o stopę, czy może także o inne obszary układu szkieletowego, np. rzepkę, dno miednicy, przejście krzyżowo-lędźwiowe, piersiowo-lędźwiowe itd. Innymi słowy zastanowimy się nad pojęciem segmentu torowanego (facilitated segment) oraz wstępujących i zstępujących łańcuchów lezji w kontekście stosowania wkładek. Przyjrzymy się badaniom naukowym stanowiącym podstawę tzw. praktyki opartej na dowodach. Nie zabraknie także informacji na temat samego procesu wytwarzania wkładek w warunkach gabinetowych.
Historia wkładek do butów
Zgodnie z informacjami przytoczonymi przez Kirby’ego i Werda1 w artykule poświęconym ewolucji zaopatrzenia ortopedycznego w sporcie, pierwsza wzmianka o zastosowaniu wkładek w ich dzisiejszym rozumieniu sięga roku 1845. Wówczas zastosowano paski skóry wzmocnione elementami metalowymi, umieszczone wewnątrz obuwia celem złagodzenia deformacji stóp i związanych z nimi dolegliwości.
Cochrane przypomina, że w roku 1940 zastosowano wkładki mające na celu leczenie patologicznego płaskostopia. Z kolei roku 1989 sięgają początki zastosowania materiałów termoplastycznych w celu produkcji wkładek i ortez. Od tamtego czasu zaczęto wykorzystywać gips, a następnie odkształcalną piankę w celu uzyskania negatywnego odcisku stóp pacjenta, na podstawie którego tworzone były wkładki dostosowane specyficznie do jego potrzeb. Wraz z rozwojem techniki uzyskiwany negatyw poddawany był skanowaniu i modelowaniu za pomocą programów komputerowych.
Kolejne osiągnięcia pozwoliły na wykonywanie trójwymiarowych skanów i modeli stóp pacjenta, pozwalając na jeszcze dokładniejsze dostosowanie gotowego produktu do jego potrzeb. Sięgnijmy jednak w głąb historii fizjologii i osteopatii, aby dowiedzieć się więcej o oddziaływaniu wkładek na organizm jako na całość i zastanowić się nad potencjalnymi korzyściami płynącymi z ich właściwego zastosowania oraz możliwymi skutkami błędów wynikających z nieznajomości niezwykle interesujących mechanizmów funkcjonowania ludzkiego ciała.
Wkładki w kontekście torowania segmentu i lezji osteopatycznej
Ciekawe wnioski dotyczące możliwego wpływu stosowania wkładek wynikają z wczesnych eksperymentów neurofizjologicznych, mających na celu badanie zjawiska segmentu torowanego (facylitowanego) w osteopatii, które prowadzone były przez J.S. Denslowa i I. Korra2,3,4.
Na wstępie trzeba zaznaczyć, że same eksperymenty nie miały nic wspólnego z wkładkami i poświęcone były jedynie neurofizjologii. Dzięki temu są one całkowicie neutralne pod względem podejmowanego przez nas tematu. Zanim jednak przejdziemy do opisania eksperymentów i postaramy się wysnuć wnioski dotyczące wpływu wkładek na układ mięśniowo-szkieletowy i nerwowy, wyjaśnimy pokrótce, czym jest segment facylitowany. Zgodnie z obserwacjami Denslowa i Korra jest to segment rdzenia kręgowego, zwany inaczej metamerem rdzeniowym (mielomerem), który związany jest z unerwianiem wszystkich struktur pochodzących z danego metameru.
Jak wiemy, rozwijający się zarodek składa się z wielu segmentów, czyli somitów, które następnie dają początek różnym strukturom: mięśniowym, nerwowym, naczyniowym, skórnym, trzewnym itd. Ze względu na ich pochodzenie z jednego somitu, charakteryzują się one pewnymi cechami wspólnymi. Jedną z nich jest przesyłanie informacji nerwowych (aferentnych) do określonych poziomów rdzenia kręgowego i ich odbieranie z pewnych poziomów rdzenia (za pośrednictwem włókien eferentnych). Dzięki takiej organizacji możemy wyróżnić dermatomy (obszary skórne), angiotomy (obszary naczyń krwionośnych), miotomy (określone mięśnie), wiscerotomy (narządy wewnętrzne), sudotomy (obszary gruczołów potowych), sklerotomy (struktury kostne) itd. związane z określonym metamerem rdzenia kręgowego.
Oznacza to, że informacje ze wszystkich tych struktur spływają na poziom określonych segmentów rdzenia kręgowego. Jeżeli impulsacje docierające do danego segmentu rdzeniowego są bardzo intensywne (np. ze względu na występującą patologię lub zaburzenie), dochodzi do torowania danego segmentu, w wyniku czego staje się on łatwiejszy do przenikania dla impulsów. W rezultacie dochodzi do obniżenia progu pobudzenia różnego rodzaju odruchów, np. wiscero-somatycznych.
Dzięki mechanizmowi odruchu wiscero-somatycznego możemy wyjaśnić np. zwiększone napięcie mięśni przykręgosłupowych na określonych wysokościach przy patologiach konkretnych narządów wewnętrznych, np. przy zaburzeniu funkcji wątroby takie wzmożone napięcie najprawdopodobniej występować będzie na poziomach Th7-Th10. Wzajemne reakcje nie dotyczą tylko i wyłącznie struktur wisceralnych i somatycznych, lecz także między innymi struktur somatycznych (miotomów) i gruczołów potowych (sudotomów). Ta informacja doprowadza nas do eksperymentów Denslowa i Korra, bezpośrednio związanych z naszą tematyką.
Naukowcy badali w swoim laboratorium dysfunkcje somatyczne i ich wpływ na autonomiczny układ nerwowy, wykorzystując w tym celu pomiar przewodnictwa skórnego, które zmienia się wraz ze stopniem zawilgocenia (spocenia) skóry. Grupie studentów przyklejono w różnych miejscach na mięśniach przykręgosłupowych elektrody mierzące opór skórny.
Nikogo pewnie nie trzeba przekonywać, że wynik takiego pomiaru nie był szczególnie interesujący. Trzeba było wymyślić sposób powodujący wzmożone pocenie się. Znakomicie nadawał się do tego bodziec bólowy, jednak równie dobrym bodźcem okazał się stres psychiczny (np. niespodziewany huk). Wówczas na skórze studentów pojawiał się wzorzec różnej oporności, wskazujący strefy zaburzeń autonomicznych, które – jak się później okazało – odpowiadały segmentom facylitowanym, dysfunkcjom somatycznym, zmianom tkankowym itd.
Można sobie zadać pytanie, jaki związek ma ta informacja z zagadnieniem stosowania wkładek. Otóż każdy ze studentów już w sytuacji wyjściowej (po odpowiednim pobudzeniu autonomicznego układu nerwowego) prezentował typowy dla siebie wzorzec dysfunkcji. Naukowcy postanowili jednak sprawdzić, czy sytuacja ulegnie zmianie, jeżeli w sposób sztuczny wpłynie się na statykę osoby badanej, czyli wytworzy się u niej pewnego rodzaju dysfunkcję, czy też po prostu zmieni nawykowe ustawienie ciała. W tym celu zaczęli podkładać pod stopy studentów niewielkie podwyższenia, które można by porównać do wkładek lub podwyższeń stosowanych np. do niwelowania różnicy długości kończyn dolnych. Jak można się było spodziewać… reakcji nie było.
Dopiero po ponownej aktywizacji autonomicznego układu nerwowego sytuacja zmieniła się diametralnie. Prezentowany dotychczas wzorzec, czyli rozkład stref zwiększonej i zmniejszonej aktywności gruczołów potowych, zmieniał się nie do poznania. Podczas gdy pewne obszary przestawały być nadaktywne, pojawiały się inne o zwiększonej aktywności. Innymi słowy zmieniał się charakterystyczny wzorzec zaburzeń ciała na inny.
Jakie wnioski możemy spróbować wyciągnąć na podstawie opisanych wyników eksperymentu?
Po pierwsze każdy z nas nosi w sobie dysfunkcje, których w wielu przypadkach nie jest świadomy, jeżeli możliwości kompensacyjne organizmu są wystarczająco dobre. Wystarczy jednak dodatkowy stresor, aby dysfunkcje stały się bardziej widoczne i być może odczuwalne fizycznie. Wspomniany stresor może mieć charakter fizyczny lub emocjonalny. Po drugie ingerencja w statykę od strony podstawy naszego ciała, czyli stóp, wpływa na zmianę tego wzorca. Najprawdopodobniej zmiana taka może być zarówno pożyteczna, jak i negatywna. W dalszej części artykułu postaramy się odpowiedzieć na pytanie, od czego może to zależeć. Inne badania pokazały również podobny wpływ umieszczania różnych podwyższeń pod stopami na rozkład napięć w okolicy mięśni przykręgosłupowych. Po trzecie warto zwrócić uwagę, że badani studenci byli zdrowi.
Sytuacja mogłaby wyglądać zupełnie inaczej w przypadku osób ze skróconą kończyną dolną, problemami ze stopą itd. Jest bardzo prawdopodobne, że uzyskany wzorzec zaburzeń ulegałby u takiej osoby jeszcze większym zmianom w kierunku normalizacji. Należy jednak zachować pewną ostrożność w tym sposobie myślenia.
Nasze ciało znajduje się w stanie dynamicznego poszukiwania równowagi. Jeżeli zostanie ona zmieniona zbyt szybko, nawet w pożądanym kierunku, możliwości adaptacyjne ciała mogą być niewystarczające, aby poradzić sobie z danym bodźcem. Dlatego ich wprowadzanie – w tym przypadku za pomocą wkładek korekcyjnych – powinno być stopniowe.
Organizm powinien również otrzymać wystarczająco dużo czasu na adaptację i wytworzenie nowych, bardziej przystosowawczych kompensacji. Natychmiastowa ocena wprowadzonej ingerencji często będzie źródłem nieprawidłowej interpretacji.
Łańcuchy lezji
Ciało jest jednością. Zmiana w jednym miejscu może pociągać za sobą skutki w zupełnie innym, nawet bardzo odległym rejonie organizmu. W holistycznej fizjoterapii i osteopatii często mówi się o wzorcach lezji, czyli zaburzeń, które tworzą łańcuchy. Dla uproszczenia mówi się o tzw. łańcuchach zstępujących i wstępujących. Łańcuch zstępujący oznacza, że zaburzenie położone powyżej wpływa na inne części ciała położone poniżej, np. protrakcja głowy wpływa na bóle odcinka lędźwiowego kręgosłupa. Natomiast łańcuch wstępujący oznacza, że pierwotna przyczyna położona jest dystalnie i wpływa na zaburzenia struktur położonych powyżej, np. zapadnięcie łuku stopy powoduje w łańcuchu lezji problemy dna miednicy lub trzaski w stawie skroniowo-żuchwowym.
Świadomie przywołaliśmy nieco bardziej "egzotyczne" przykłady łańcuchów lezji, aby rozbudzić Waszą ciekawość. Wspomnieliśmy już o istnieniu tak zwanych wstępujących i zstępujących łańcuchów zaburzeń. Rozważmy teraz na przykładzie jeden z potencjalnych łańcuchów oraz możliwe korzyści płynące z zastosowania wkładek w terapii bardzo odległych dolegliwości pacjenta. Załóżmy, że z powodu doznanego urazu prawej stopy dochodzi do zapadnięcia łuku przyśrodkowego. Zgodnie z zasadami biomechaniki taka sytuacja może doprowadzić do koślawienia kości piętowej.
Do guza kości piętowej przyczepia się ścięgno Achillesa, którego kąt prowadzenia ulega zmianie. W konsekwencji pacjent może zacząć cierpieć z powodu nawrotowych zapaleń ścięgna Achillesa i achillodynii. Zapadnięciu łuku stopy i koślawieniu pięty towarzyszy zmiana napięcia rozcięgna podeszwowego, co może skutkować jego zapaleniem (fasciitis plantaris), a w dłuższej perspektywie powstaniem ostrogi piętowej. Zapadnięcie łuku powoduje inny rozkład ciężaru na stopie i może prowadzić do powstawania palucha koślawego (hallux valgus).
Zmiana konfiguracji stopy pociąga za sobą rotację wewnętrzną piszczeli i strzałki. Ciało stara się kompensować tę sytuację (aby umożliwić nam w miarę normalny chód) poprzez rotację zewnętrzną kości udowej. Taka sytuacja wpływa niekorzystnie na staw kolanowy, obciążając szczególnie jego stronę wewnętrzną, tj. łąkotkę przyśrodkową i więzadło poboczne przyśrodkowe, które po wyczerpaniu możliwości kompensacyjnych organizmu mogą stać się przyczyną dolegliwości niemożliwych do usunięcia za pomocą lokalnej pracy terapeutycznej. Przeciwstronna rotacja podudzia i uda zmienia również kąt więzadła rzepki i jej prowadzenie. Wraz z biegiem czasu może to doprowadzić do przyparcia rzepki i bólów w stawie rzepkowo-udowym. W wyniku rotacji kości podudzia i uda oraz zmiany napięcia mięśni goleni może dojść do kompensatorycznej zmiany napięcia mięśni grupy kulszowo-goleniowej oraz mięśnia czworogłowego uda. Ta sytuacja może pociągnąć za sobą posterioryzację kości biodrowej (rotację tylną kości biodrowej).
Z kolei wspomniana posterioryzacja może stać się przyczyną funkcjonalnego skrócenia kończyny dolnej (ze względu na położenie stawu biodrowego do przodu względem osi obrotu kości biodrowej). Oprócz tego hipotetycznie wystąpić może torsja miednicy (jej rzekoma rotacja), która wpływa na napięcie dna miednicy, ustawienie kości krzyżowej, sytuację kręgosłupa itd. Opisany czarny scenariusz, w którym pchnięcie jednej kostki domina (odpowiadające zaburzeniu łuku stopy) pociąga za sobą kolejne, nie musi się zrealizować od razu, nie musi zrealizować się w pełni bądź nie musi zrealizować się wcale. Wszystko w dużej mierze zależy od zdolności kompensacyjnych organizmu, które mają swoje granice. Z tego powodu terapia pacjenta powinna być holistyczna, a jej celem powinno być zwiększanie możliwości kompensacyjnych organizmu.
Zdarzają się jednak sytuacje, w których pewne zmiany są nieodwracalne lub ich terapia jest długotrwała. W obydwu tych przypadkach zastosowanie wkładek może być bardzo pomocne. Łatwo można sobie bowiem wyobrazić sytuację, w której odpowiednie zabezpieczenie łuku stopy – jak w omawianym przypadku – w dłuższej perspektywie zapobiegnie narastaniu kompensacji i możliwej dekompensacji. Nierzadko więc po zastosowaniu wkładek można spodziewać się zredukowania nawet bardzo odległych symptomów, jeżeli ich pierwotną przyczyną były problemy ze stopami lub kończyną dolną (np. różnica długości nóg).
Należy jednak pamiętać, że stosowanie wkładek jest jedynie elementem terapii – ważnym, lecz nie jedynym. Zastosowanie wkładek w celu usunięcia pierwotnej przyczyny bez pracy terapeutycznej spowoduje, że nagromadzone kompensacje (skutki lezji pierwotnej) same staną się przyczyną problemów. Z tego powodu wkładki mogą być potężną pomocą terapeutyczną jedynie w rękach logicznie myślącego terapeuty. Przyjrzyjmy się teraz niektórym badaniom z zakresu tak zwanej medycyny opartej na dowodach naukowych w odniesieniu do stosowania wkładek oraz poświęćmy odrobinę miejsca ich podsumowaniu. Dla ułatwienia przytoczone badania podzieliliśmy na odnoszące się w większym stopniu do efektów biomechanicznych i klinicznych.
Badania skuteczności zastosowania wkładek
Z badań przeprowadzonych jeszcze kilkanaście lat temu nie wynikały jasne wnioski dotyczące korzyści płynących z zastosowania wkładek w odniesieniu do różnorodnej problematyki zdrowotnej. Obecnie dzięki bardziej wyszukanym metodom naukowym możliwe jest bliższe rzeczywistości stwierdzenie wpływu stosowanych wkładek na biomechanikę stopy, kończyny dolnej i całego ciała. Badania przeprowadzone przez MacLeana (2005)5 wyraźnie wskazują na zmniejszanie maksymalnego kąta ewersji tyłostopia pod wpływem stosowania ortez kończyn dolnych i wkładek.
Z kolei badania wykonane przez Enga (1994)6 skupiły się na wpływie zastosowania wkładek na biomechanikę stawu skokowego dolnego i górnego oraz kolanowego u dziewcząt z bocznym przyparciem rzepki. Badanie zostało przeprowadzone w warunkach dynamicznych podczas chodu i biegu. Wynika z niego, że zastosowanie wkładek korygowało statyczną pozycję szpotawości przodostopia i koślawości kości piętowej, w rezultacie przyczyniając się do pożądanych zmian korekcyjnych w płaszczyźnie czołowej stopy i kolana podczas chodu i biegu. Pozytywny wpływ wkładek na biomechanikę kolana został stwierdzony w badaniu przeprowadzonym przez Stackhouse (2004)7.
Jej zespół przebadał wzorzec biegu z odbiciem na przodostopiu i tyłostopiu przy zastosowaniu wkładek i bez nich. Zgodnie z uzyskanymi rezultatami w wyniku zastosowania wkładek następowało zmniejszenie rotacji wewnętrznej i przywiedzenia stawu kolanowego podczas biegu w porównaniu z sytuacją, w której nie stosowano wkładek. Mündermann i in. (2004)8 wykazali wpływ wkładek na maksymalną ewersję stopy i moment ewersyjny stawu skokowego górnego oraz moment rotacji zewnętrznej stawu kolanowego.
Dodatkowo nowsze badania dotyczące biomechaniki wskazują na wpływ wkładek na parametry dynamiczne chodu. Wykazano, że w przypadku wkładek z klinem szpotawiącym dochodziło do zmniejszenia pronacji tyłostopia oraz prędkości pronacji tyłoostopia, natomiast przy zastosowaniu klina do koślawości dochodziło do zwiększenia pronacji tyłostopia oraz prędkości pronacji tyłostopia. Istnieją również dowody wpływu wkładek na aktywność mięśni goleni i uda. Tomaro już w 1993 roku przebadał zastosowanie wkładek na aktywność elektromiograficzną mięśnia piszczelowego przedniego, strzałkowego długiego oraz brzuchatego podczas chodu u osób z kompensacyjnie zwiększoną pronacją w stawie skokowym dolnym1.
Zaobserwowana różnica dotyczyła jedynie aktywności mięśnia piszczelowego przedniego, która utrzymywała się dłużej po kontakcie pięty z podłożem. Z kolei Nawoczenski wraz z zespołem przebadał w 1999 roku aktywność mięśnia piszczelowego przedniego, głowy przyśrodkowej mięśnia brzuchatego, mięśnia obszernego przyśrodkowego i bocznego oraz mięśnia dwugłowego uda podczas biegu na bieżni, wykonywanego przez zdrowych ochotników, porównując uzyskane parametry biegu w samym obuwiu oraz z wykorzystaniem półsztywnych wkładek. Zgodnie z uzyskanymi wynikami istotne statystycznie różnice dotyczyły aktywności mięśnia dwugłowego uda ( – 11,1%) oraz piszczelowego przedniego (+37,5%)1.
Guskiewicz już w 1996 roku dostarczył ciekawych dowodów na skuteczność stosowania wkładek w odniesieniu do wychwiań posturalnych u osób po skręceniu stawu skokowego. Zgodnie z uzyskanymi przez niego wynikami zastosowanie wkładek w znacznym, istotnym statystycznie stopniu redukowało wychwiania posturalne, szczególnie w płaszczyźnie czołowej1. Efekt obserwowany był zarówno w grupie zdrowej, jak i po urazie stawu skokowego, przy czym w grupie po urazie był on statystycznie istotnie większy niż w grupie bez urazu. Badacze na podstawie opisanego wyniku hipotetyzują, że zastosowanie indywidualnych wkładek może ograniczać niepożądane ruchy stopy i stawu skokowego oraz wzmacniać działanie mechanoreceptorów i tym samym pozytywnie wpływać na parametry stabilności, szczególnie u osób po urazach stawu skokowego.
Podobny wynik został uzyskany przez Rome’a i Browna (2004)9, którzy przeprowadzili swoje badanie na 50 zdrowych ochotnikach, którzy przez jeden miesiąc nosili ogólnodostępne, niespersonalizowane wkładki. Okazało się, że pozytywnie wpływały one na wychwiania ciała w płaszczyźnie czołowej, natomiast w płaszczyźnie strzałkowej takiej zależności nie stwierdzono. Zgodnie z wnioskami wysnutymi przez autorów, wykorzystywanie wkładek może poprawiać kontrolę posturalną poprzez stabilizację tyłostopia. Pośrednio poprzez ograniczenie nadmiernej pronacji stopy i rotacji wewnętrznej piszczeli, wymagającej aktywnej kontrrotacji kolana i podudzia, prawdopodobny jest pozytywny wpływ stosowania wkładek na utrzymanie równowagi.
Przytoczone badania podejmujące kwestie wpływu wkładek na biomechanikę ciała niemalże doskonale pokrywają się z przytoczonym przez nas łańcuchem wstępującym lezji. Jak sugerują badania, zastosowanie wkładek może w znacznym stopniu odwrócić negatywne zmiany w biomechanice. Oczywiście, jest to oddziaływanie bierne, wymagające elementów usuwających pozostałe niekorzystne kompensacje oraz metod czynnych, aktywizujących pacjenta. Odsądzanie wkładek od czci i wiary ze względu na ich bierny charakter jest nieporozumieniem lub wynika z niezrozumienia. Wkładki zostały pomyślane jako element bierny, a nie jako zastępstwo innych form terapii. Przyjrzyjmy się teraz dokładniej wynikom niektórych badań klinicznego zastosowania wkładek.
Skuteczność zastosowania wkładek w leczeniu i prewencji bólów dolnych partii kręgosłupa
W roku 2014 grupa badaczy pod kierownictwem Vivienne Chuter10 dokonała metaanalizy skuteczności stosowania wkładek w leczeniu i prewencji bólów dolnych partii kręgosłupa. W metaanalizie uwzględniono pięć badań poświęconych leczeniu bólów kręgosłupa za pomocą wkładek (ogólna populacja n=293) oraz sześć badań, w których wkładki stosowane były prewencyjnie (ogólna populacja n=2379).
Ze względu na zbiorczą analizę i różnorodne modele i plany badawcze w metaanalizie znalazły się różne rodzaje wkładek, odzwierciedlające główne typy dostępne na rynku, m.in.: wkładki prefabrykowane modelowane za pomocą ciepła, wkładki prefabrykowane wiskoelastyczne poliuretanowe, wkładki wykonywane na zlecenie indywidualnie dla każdego pacjenta (individually customised), miękkie wkładki zindywidualizowane, półsztywne wkładki biomechaniczne, wkładki trzy czwarte, amortyzujące prefabrykowane podkładki pod piętę itd. Niezależnie od rodzaju stosowanych wkładek nie stwierdzono skuteczności ich stosowania w zapobieganiu bólom dolnych partii kręgosłupa.
Podobny wynik uzyskano w odniesieniu do leczniczego zastosowania wkładek. W tym przypadku większość badań wykazywała pozytywną tendencję, jednak nie przekraczała progu istotności statystycznej. Wyjątkiem było jedno badanie wykazujące wysoce istotny statystycznie pozytywny wpływ zastosowania wkładek zapobiegających nadmiernej pronacji. Ich użycie przyczyniało się do znacznego zmniejszenia występujących u pacjentów dolegliwości bólowych kręgosłupa. Uzyskany wynik najprawdopodobniej związany był z dużą homogenicznością grupy, dzięki czemu zastosowanie zunifikowanej terapii było skuteczne. Ogólnie na podstawie przytoczonego badania można wysnuć wniosek, że wkładki mogą być skuteczne tylko i wyłącznie w przypadku właściwej diagnozy i dokładnego doboru rodzaju wkładek do ustalonego problemu.
Wkładki, płaskostopie, biomechanika stopy i jakość skoków w dyscyplinie sportowej
Ciekawe badanie dotyczące zastosowania wkładek u koszykarzy zostało przeprowadzone przez zespół Malii Ho w 2019 roku11. Ogólnie uważa się, że sportowcy z płaskostopiem wykazują się słabszymi osiągnięciami w aktywnościach skocznych niż sportowcy z normalnie wysklepionymi łukami stopy. Autorzy badania sprawdzili wpływ wkładek na biomechanikę stopy i jakość skoku w grupie koszykarzy z płaskostopiem i normalnie wykształconymi łukami. Pomiarowi poddano między innymi wysokość i odległość skoku z wkładkami i bez wkładek w obu grupach oraz pewne parametry biomechaniki stóp, takie jak m. in. zakres zgięcia podeszwowego i ewersja.
Zastosowanie wkładek przyczyniło się do zmniejszenia ewersji, siły reakcji podłoża i ruchów stawu skokowego w płaszczyźnie czołowej w obydwu grupach, natomiast w żadnej z grup nie przyczyniło się statystycznie do poprawy wskaźników efektywności skoku. Na podstawie przytoczonego badania wpływ wkładek na biomechanikę stopy jest ewidentny. Tym niemniej nie wiadomo, w jaki sposób przekłada się on na prewencję urazów lub inne aspekty związane z grą. Nie stwierdzono natomiast wpływu wkładek na skoczność koszykarzy. Słabsze wyniki koszykarzy z płaskostopiem nie zostały zniwelowane po zastosowaniu wkładek.
Podobnie nie miały one wpływu na parametry skoczne sportowców z normalnie wykształconymi łukami stóp. Uzyskany wynik braku skuteczności klinicznej nie powinien nas dziwić. Zmiany adaptacyjne do nowej sytuacji wymagają czasu. W związku z tym można by nawet spodziewać się czasowego pogorszenia sytuacji po zmianie warunków klinicznych u sportowców. Tym nie mniej normalizujące zmiany biomechaniczne były ewidentne. Być może po zaadaptowaniu się ciała do nowych warunków efekt kliniczny stałby się bardziej widoczny.
Ocena wpływu wkładek na ekonomię biegu
W 2019 roku zespół Daniela Crago12 przeprowadził metaanalizę badań poświęconych ocenie wpływu ortez i wkładek na ekonomię biegu i osiągnięcia biegaczy długodystansowych. W metaanalizie uwzględniono pięć badań dotyczących wpływu ortez i cztery badania dotyczące wpływu wkładek. Wśród różnego rodzaju wykorzystanych wkładek znalazły się między innymi wkładki robione na indywidualne potrzeby sportowca, ogólnie dostępne, prefabrykowane wkładki amortyzacyjne oraz wkładki z włókna węglowego. Z przedstawionej analizy wynika, że zarówno ortezy, jaki i wkładki amortyzacyjne negatywnie wpływały na ekonomię biegu. Jedynie wkładki z włókna węglowego poprawiały parametry ekonomii biegu. Negatywny efekt związany ze stosowaniem wkładek amortyzacyjnych tłumaczy się nadmiernym rozpraszaniem energii.
Zaobserwowano bowiem, że podczas biegów i skoków energia mechaniczna rozprasza się na wysokości stawów śródstopno-paliczkowych. Z tego względu usztywnienie tego obszaru za pomocą wkładek z włókna węglowego może hipotetycznie poprawić ekonomię biegu. Wynik potwierdzający to założenie uzyskano między innymi w badaniach przeprowadzonych przez Jean-Pierre’a Roya (2006) i Keonyoung Oh (2017), które zostało uwzględnione w przytoczonej metaanalizie.
Wkładki do butów mają protekcujny wpływ przy zmianach zwyrodnieniowych stawu kolanowego
W 2017 roku pojawił się ciekawy przegląd systematyczny i metaanaliza przeprowadzone przez zespół pod kierownictwem Fei Xing13 poświęcone wpływowi wkładek z bocznym podwyższeniem łuku stopy za pomocą klina na zmiany zwyrodnieniowe przyśrodkowego przedziału kolana. Jak wiadomo, zmiany zwyrodnieniowe przedziału przyśrodkowego są znacznie częstsze ze względu na oddziaływanie sił przenoszonych ze stopy na stronę przyśrodkową stawu kolanowego.
Sytuacja taka wymusza powstawanie momentu przywiedzeniowego zewnętrznego aspektu kolana (external knee adduction moment, EKAM). Właśnie ten parametr był jednym z kryteriów oceny skuteczności stosowania wkładek w przypadku zmian zwyrodnieniowych stawu kolanowego. W metaanalizie uwzględniono 9 badań (n=845).
Na podstawie badań porównawczych stwierdzono pozytywny wpływ leczenia zachowawczego za pomocą wkładek z podwyższeniem krawędzi na zmiany zwyrodnieniowe przyśrodkowego aspektu kolana.
Ich zastosowanie w stopniu statystycznie istotnym przyczyniało się do redukcji momentu przywiedzeniowego zewnętrznego przedziału kolana. Autorzy badania sugerują, że boczny klin może zwiększać ewersję stopy i w ten sposób działać protekcyjnie na staw kolanowy. Zadowalający wynik metaanalizy powinien zmotywować terapeutów do przemyślenia wprowadzenia odpowiednich wkładek jako uzupełnienia terapii zachowawczej zmian zwyrodnieniowych stawu kolanowego.
Zastosowanie wkładek przy zapaleniu rozcięgna podeszwowego
Wkładki są bardzo często zalecane pacjentom cierpiącym z powodu zapalenia rozcięgna podeszwowego. Poniżej przytoczymy wyniki dwóch badań podejmujących tę tematykę. Wyniki pierwszego badania przeprowadzonego przez grupę Valérii Baldassin14 zostały opublikowane w roku 2009. Porównywano w nich skuteczność wkładek spersonalizowanych osobno dla każdego pacjenta oraz "tanich" wkładek bez personalizacji w odniesieniu do skuteczności zwalczania dolegliwości bólowych u osób cierpiących na proste, niepowikłane zapalenie rozcięgna podeszwowego. Osoby zaangażowane w przeprowadzone badanie losowo otrzymały jeden z dwóch rodzajów wkładek i użytkowały je przez osiem tygodni. Przed tym okresem i po nim oceniano ból za pomocą zmodyfikowanej skali funkcji stopy (Foot Function Index, FFI) oraz próg wyzwalania bólu przy ucisku na guz przyśrodkowy kości piętowej.
U obydwu grup po zakończeniu badania stwierdzono istotną statystycznie poprawę, natomiast nie stwierdzono istotnej statystycznie różnicy pomiędzy badanymi grupami. Drugie badanie zostało przeprowadzone przez Hildę Oliveirę i opublikowane w 2015 roku15. Jedna grupa nosiła wkładki dobrane do osobistych potrzeb, natomiast druga otrzymała wkładki płaskie. Czas noszenia wkładek wynosił 180 dni. W trakcie trwania badania (45 i 90 dnia) dokonywano pomiarów kontrolnych. Głównymi parametrami były: ból na skali w VAS (FFI) oraz sześciominutowy test chodu (6MWT).
Obydwie grupy pod koniec badania uległy znaczącej poprawie, jednak końcowe pomiary wykazały znaczną przewagę grupy noszącej wkładki profilowane pod względem odczuwanych dolegliwości bólowych. Takiej różnicy nie zaobserwowano w przypadku wyników sześciominutowego testu chodu. Wnioski wynikające z przytoczonych badań pozwalają sądzić, że zastosowanie wkładek u osób cierpiących na zapalenie rozcięgna podeszwowego jest skuteczne.
Zastosowanie wkładek przy prewencji stopy cukrzycowej
Jak powszechnie wiadomo, ze względu na zmiany naczyniowe i związane z nimi zaburzenia czucia, rozwój stopy cukrzycowej stanowi poważne zagrożenie dla osób cierpiących na cukrzycę. Zwiększenie kompresji, słabe gojenie się ran i w konsekwencji ich trudno gojące się zakażenie może prowadzić do amputacji stopy. Z tego powodu różnego rodzaju środki stosowane są zapobiegawczo celem uniknięcia dramatycznego scenariusza. Jedną z szeroko stosowanych metod prewencji są wkładki. W roku 2009 Joanne Paton16 wraz z zespołem dokonała systematycznego przeglądu literatury pod kątem zastosowania wkładek jako prewencji owrzodzeń przy neuropatii stopy cukrzycowej.
W przeglądzie uwzględniono 5 badań, które spełniły kryteria włączające. Zgodnie z uzyskanymi wynikami zastosowanie wkładek przyczyniało się do statystycznie istotnego zmniejszenia liczby nawrotów owrzodzeń stóp (27,7% u osób noszących specjalistyczne wkładki vs. 58,3% nawrotów u osób noszących jedynie zwyczajne obuwie). Noszenie wkładek powodowało również zmniejszenie o 30–40% największej siły kompresji, jakiej poddawana była pierwsza kość śródstopia i przyśrodkowa strona pięty, w porównaniu do sytuacji bez noszenia wkładek.
Powierzchnia rozkładu sił na stopie zwiększała się o 5-10%, co także było wynikiem istotnym statystycznie. Na podstawie przytoczonych wyników można wysnuć wniosek, że zastosowanie wkładek może być skuteczne w prewencji powstawania owrzodzeń w przypadku stopy cukrzycowej. Inne badanie opublikowane przez Ibrahima w 2013 wykazało znaczną przewagę wkładek wykonywanych na potrzeby konkretnej osoby z pelotą pod kośćmi śródstopia nad prefabrykowanymi wkładkami i brakiem wkładek na obciążenie stóp osób chorych na cukrzycę. Bez zastosowania jakiegokolwiek zaopatrzenia obciążenie wynosiło 32,6%, 28,6% przy zastosowaniu wkładek prefabrykowanych i jedynie 13% przy odpowiednio dobranych wkładkach z pelotą.
Zastosowanie wkładek u dzieci z funkcjonalnym płaskostopiem
Problemy stóp dotyczą około 30% dzieci. Wiele z nich w wieku, w którym łuki stopy powinny być już wykształcone, doświadcza tzw. funkcjonalnego płaskostopia. Objawia się ono zapadaniem się łuków stóp w pozycji obciążenia i ich odtwarzaniem przy odciążeniu. Zespół Ru-Lan Hsieh17 opublikował w 2018 roku wyniki badania nad krótkotrwałym efektem zastosowania spersonalizowanych wkładek u dzieci z symptomatycznym, redukowalnym płaskostopiem. Badaniu poddano dzieci w wieku sześciu lat, a okres noszenie wkładek wynosił 12 tygodni. Oceniano u nich szereg parametrów w porównaniu z grupą kontrolną. W każdym badaniu osiągnięto istotny statystycznie wynik na korzyść grupy eksperymentalnej. Dotyczył on bólu i ogólnego komfortu (p=0,035), czasu wchodzenia na schody (p=0,015), transferu i podstawowej mobilności (p=0,042).
Na podstawie uzyskanych wyników można sformułować konkluzję, że krótkotrwałe zastosowanie wkładek u dzieci z funkcjonalnym płaskostopiem łagodzi objawy i poprawia funkcję stóp. Na podstawie przytoczonych badań można wysnuć wniosek, że stosowanie wkładek zmienia sytuację biomechaniczną stopy i całej kończyny dolnej w kierunku normalizacji. W wielu przypadkach przekłada się to na poprawę sytuacji klinicznej pacjentów. Oczywiście sytuacja nie zawsze jest jednoznaczna. Częstym ograniczeniem interpretacji wyników jest heterogeniczność grupy oraz fakt zastosowania wkładek jako jedynego sposobu postępowania.
Zgodnie z naszym sposobem myślenia wkładki powinny być komplementarne z innymi metodami terapeutycznymi, by ciało mogło odzyskać w możliwie dużym stopniu zdolności adaptacyjne i kompensacyjne. Połączone efekty różnych podejść terapeutycznych powinny zapewnić optymalny rezultat pod postacią poprawy funkcjonalnej pacjenta i bardziej zadowalającej jakości życia.
Poświęćmy teraz chwilę uwagi na zapoznanie się z trendami wśród dostępnych rodzajów wkładek oraz zwróćmy uwagę na możliwości zaopatrzenia pacjenta w profesjonalne wkładki w warunkach gabinetu fizjoterapeutycznego.
Trendy sprzedażowe - jakie wkładki najczęściej są kupowane?
Zgodnie z wynikami analizy rynku przeprowadzonej przez Grand View Research i opublikowanej w lipcu 2019 roku18 wartość globalnego rynku wkładek ortopedycznych została w 2018 roku oszacowana na 3,4 miliarda dolarów. Ze względu na zjawisko starzenia się społeczeństwa, obserwowany wzrost zachorowalności na cukrzycę oraz zapalenie rozcięgna podeszwowego przewidywany jest trend zwyżkowy. Pod względem wykorzystywanego materiału w analizie marketingowej brano pod uwagę wkładki wykonywane z materiałów skórzanych, korka, związków włókien węglowych, tworzywa termoplastycznego, kopolimeru etylenu i octanu winylu (EVA), pianki polietylenowej i substancji żelowych.
Największy udział w rynku mają wkładki wykonane z pianek polietylenowych. Stanowią one 41% wszystkich nabywanych wkładek. Charakteryzują się one także największą dynamiką wzrostu sprzedaży, która zgodnie z szacunkami ma się nadal utrzymywać.
Pianka polietylenowa tworzy zamknięte komórki, mające postać niewielkich pęcherzyków, których miliony wypełniają wkładki ortopedyczne. Materiał jest odporny na działanie wody i zapewnia wystarczającą wytrzymałość i względną sztywność, a jego niewielka masa czyni go wygodnym w użytkowaniu. W niedługim czasie eksperci spodziewają się znacznego wzrostu zainteresowania wkładkami wykonanymi z tworzyw termoplastycznych. Ich obróbka zapewnia możliwość dostosowania wkładki do indywidualnych potrzeb użytkownika. W związku z tym analitycy rynku spodziewają się, że wraz ze wzrostem świadomości zdrowotnej i rosnącej potrzeby zadbania o indywidualny komfort podczas chodu i prawidłową korekcję zaburzeń strukturalno-funkcjonalnych coraz więcej osób będzie decydowało się na tego rodzaju zaopatrzenie.
Cały czas zbyt małym zainteresowaniem cieszą się sztywne wkładki z materiałów termoplastycznych. Zadanie fizjoterapeutów powinno polegać na zwiększaniu świadomości benefitów płynących ze stosowania tego rodzaju tworzywa.
Chętniej tolerowane są półsztywne wkładki termoplastyczne, po które sięgają również pacjenci geriatryczni z bólami stóp pochodzenia biomechanicznego. Sporym zainteresowaniem cieszą się również wkładki skórzane, z włókien szklanych i EVA. Trend ten jest z pewnością związany z prefabrykowaną postacią wkładek, umożliwiającą ich bezpośredni zakup i wypróbowanie w warunkach domowych. Osoby zaopatrujące się we wkładki na własną rękę kierują się obiegową informacją dotyczącą różnorodnych problemów medycznych, poszukują poprawy komfortu lub stosują wkładki, uprawiając rekreacyjnie lub półzawodowo różnorodne dyscypliny sportowe.
Zadaniem fizjoterapeuty powinno być dostarczenie pacjentom wskazówek co do stosowania wkładek w określonych sytuacjach, dobór właściwych wkładek, udzielenie instruktażu ich użytkowania, a także – jeżeli gabinet fizjoterapeutyczny dysponuje taką możliwością – spersonalizowanie wkładek do potrzeb pacjenta. Istotne jest również, aby pamiętać, że wkładki, choć mogą być znakomitą pomocą terapeutyczną, nie powinny zastępować właściwie dobranej rehabilitacji i czynnych oraz biernych metod usprawniania aplikowanych przez wykwalifikowanego fizjoterapeutę.
Metody wytwarzania wkładek
Sposoby produkcji wkładek ortopedycznych – zarówno historyczne, jak i współczesne – zostały dokładnie zaprezentowane przez Nole’a (2013)19. W przeszłości pacjent układany był w pozycji leżenia przodem, celem ułatwienia manipulowania kończynami dolnymi. Stopy poddawano biernej korekcji do możliwie najlepszej do uzyskania sytuacji biomechanicznej. Następnie na stopach umieszczane były gipsowe bandaże, dzięki którym możliwe było uzyskanie "odlewu" strony podeszwowej stóp pacjenta.
Otrzymane w ten sposób formy wypełniane były płynnym gipsem, dzięki czemu z negatywu powstawał pozytyw stóp pacjenta, który ponownie poddawany był korekcji. Dopiero na podstawie tak uzyskanego modelu tworzono ostateczną postać wkładki. W dalszym etapie rozwoju procesu wytwórczego gips zastąpiono pianką zachowującą kształt, w której pacjent odciskał swoje stopy (foam impression cast technique). Na początku procedury wytwarzania wkładek wyznacza się punkty orientacyjne kości skokowej i łódkowatej, które należy połączyć, a uzyskaną linię podzielić na pół. Następnie zaznacza się głowę drugiej kości śródstopia i łączy linią uzyskany punkt z punktem na linii skokowo-łódkowej. W dalszej kolejności odnajduje się brzeg przedni kości piszczelowej w jednej trzeciej dalszej jej długości i łączy uzyskany punkt z punktem na linii skokowo-łódkowej. Wykorzystując tak uzyskane linie pomocnicze, łatwo jest zwizualizować stopę w nadmiernej supinacji, prawidłowe ustawienie oraz nadmierną pronację.
Podczas pobierania skorygowanego wzorca stopy pacjenta, należy delikatnie umieścić ją na piance, jednocześnie kontrolując ustawienie piszczeli i stawu skokowego dolnego. Utrzymaniu idealnej pozycji służą wyznaczone uprzednio linie pomocnicze. Samo wykonywanie negatywu odbywa się poprzez kołyszące ruchy przednio-tylne, zagłębiające stopę w piance, oraz odciśnięcie palców stopy. Istotne jest całkowite dociśnięcie podstawy pierwszej kości śródstopia do dna pianki. Głębokość wycisku musi być wystarczająca, aby odcisnęła się cała wysokość łuków stopy pacjenta.
Na koniec należy prostopadle unieść stopę pacjenta, aby nie zniekształcić pobranego wycisku. Istotne jest sprawdzenie podstawowych elementów poprawności wykonania procedury: projekcja łuku przyśrodkowego powinna mieć kształt litery "C"; przyśrodkowy aspekt wycisku pięty powinien uwidaczniać kąt inwersji; pięta, obszary pierwszej i piątej kości śródstopia powinny być dociśnięte do dna pianki. Po przeciwnej stronie pianki, po wyjęciu jej z pudełka, powinien być widoczny obrys stopy. Tylko dobrze pobrany wycisk może być użyteczny w dalszym procesie wytwarzania wkładek.
Ciekawą alternatywą do stosowania pianek zachowujących kształt jest wykorzystanie formy silikonowej i opracowanie na jej podstawie wkładek z tworzywa termoplastycznego.
Procedura wygląda podobnie do opisanej powyżej. Najpierw pacjent poddawany jest badaniu stóp na podoskopie. W tym samym czasie terapeuta umieszcza wkładki w specjalnej szufladzie, umożliwiającej rozgrzanie materiału i uzyskanie przez niego właściwości plastycznych. Następnie pacjent ustawiany jest na silikonowych poduszkach z uwzględnieniem wszelkich wymienionych powyżej zasad. W zależności od użytkowanego systemu, istnieje możliwość zmiany ciśnienia w obrębie poduszek silikonowych z zachowaniem nadanego im kształtu, dzięki czemu uzyskanie poprawnych krzywizn stopy jest łatwiejsze.
Po pobraniu wycisku terapeuta ostrożnie odstawia stopy pacjenta, a na przygotowanej formie umieszcza rozgrzany prefabrykat wkładek. Następnie pacjent zostaje ponownie ustawiony, tym razem na prefabrykowanych wkładkach umieszczonych na pobranych uprzednio wyciskach. Pacjent pozostaje na nich przez około 5 minut, aż do ich odkształcenia i stwardnienia. Ostatnim etapem wytwarzania jest przycięcie nadmiaru materiału wkładki zgodnie z obuwiem noszonym przez pacjenta i przeszlifowanie krawędzi wkładek.
Obecnie coraz częściej stosuje się projektowanie i wytwarzanie wkładek wspomagane komputerowo.
Do pobierania wzorców stosowane są lasery optyczne lub specjalne maty wyposażone w czujniki. Następnie uzyskany obraz przenoszony jest do programu komputerowego, który umożliwia tworzenie wkładek dopasowanych do obuwia pacjenta i już na poziomie projektowania komputerowego dodawane są poszczególne elementy korygujące wady biomechaniczne. Obsługa programów jest intuicyjna i łatwa do opanowania. Wkładki mogą być prawdziwą pomocą w usprawnianiu pacjenta, lecz nie zastąpią dobrze dobranych technik manualnych i właściwej aktywności fizycznej. Ich wytwarzanie jest stosunkowo proste, po odpowiednim przeszkoleniu i wykorzystaniu właściwego sprzętu. Znajomość możliwości i ograniczeń zastosowań wkładek pozwala dobrać najbardziej optymalną formę postępowania fizjoterapeutycznego, zapewniającego pacjentowi jak największy komfort.
- Kirby, K. A., & Werd, M. B. (2014). The Evolution of Foot Orthoses in Sports—Part I. Podiatry Management, 33(7), 119-124.
- Denslow JS et al 1947 Ouantitive studies of chronic facilitation in the human motoneuron pool. w: The collected papers of Irvin M. Korr. B. Peterson (ed). American Academy of Osteopathy, Colorado, 18-21.
- Korr IM et al 1958 Patterns of electrical skin resistance in man. w: The collected papers of Irvin M. Korr. B. Peterson (ed). American Academy of Osteopathy, Kolorado, 33-40.
- Korr IM, Wright fiM, Chace JA 1964 Cutaneous patterns of sympathetic activity in clinical abnormalities of the musculoskeletal system. w: The collected papers of Irvin M Korr. B. Peterson (ed). American Academy of Osteopathy, Kolorado, 66-72.
- MacLean CL, Hamill J 2005: Short and long-term influence of a custom foot orthotic intervention on lower extremity dynamics in injured runners. Annual ISB Meeting, Cleveland.
- Eng JJ, Pierrynowski MR 1994: The effect of soft foot orthotics on three-dimensional lower-limb kinematics during walking and running. Phys Therapy, 74:836-844.
- Stackhouse CL, Davis IM, Hamill J 2004: Orthotic intervention in forefoot and rearfoot strike running patterns. Clin Biomech, 19:64-70.
- Mündermann, A., C. O. Dyrby, D. Hurwitz, L. Sharma, and T. P. Andriacchi (2004). Potential strategies to reduce medial compartment loading in patients with knee OA of varying severity: Reduced walking speed. Arthritis Rheum.
- Rome K, Brown CL. 2004: Randomized clinical trial into the impact of rigid foot orthoses on balance parameters in excessively pronated feet. Clin Rehabil. 2004;18(6):624–630.
- Chuter V, Spink M, Searle A, Ho A. 2014: The effectiveness of shoe insoles for the prevention and treatment of low back pain: a systematic review and meta-analysis of randomised controlled trials, BMC Musculoskelet Disord. 2014 Apr 29;15:140. doi: 10.1186/1471-2474-15-140. Review.
- Ho M, Kong PW, Chong LJ, Lam WK. Foot orthoses alter lower limb biomechanics but not jump performance in basketball players with and without flat feet. J Foot Ankle Res. 2019;12:24. Published 2019 Apr 23. doi:10.1186/s13047-019-0334-1.
- Crago D, Bishop C, Arnold JB 2019 The effect of foot orthoses and insoles on running economy and performance in distance runners: A systematic review and meta-analysis. J Sports Sci. 2019 Nov;37(22):2613-2624.
- Xing F, Lu B, Kuang MJ, Wang Y, Zhao YL, Zhao J, et al. 2017: A systematic review and meta-analysis into the effect of lateral wedge arch support insoles for reducing knee joint load in patients with medial knee osteoarthritis. Medicine. 2017;96(24):e7168.
- Baldassin V, Gomes CR, Beraldo PS. 2014: Effectiveness of prefabricated and customized foot orthoses made from low-cost foam for noncomplicated plantar fasciitis: a randomized controlled trial. Arch Phys Med Rehabil. 2009 Apr;90(4):701-6.
- Hilda Oliveira H., Jones A., Moreira E., Jennings F., Natour J. 2015: Effectiveness of Total Contact Insoles in Patients with Plantar Fasciitis, The Journal of Rheumatology Mar 2015.
- Paton J, Bruce G, Jones R, Stenhouse E. 2009: Effectiveness of insoles used for the prevention of ulceration in the neuropathic diabetic foot: a systematic review. J Diabetes Complications.
- Ru-Lan Hsieh; Hui-Ling Peng; Wen-Chung Lee; 2018: Short-term effects of customized arch support insoles on symptomatic flexible flatfoot in children: A randomized controlled trial. Medicine. 97(20):e10655.
- https://www.grandviewresearch.com/industry-analysis/foot-orthotic-insoles-market
- Nole, R., Kowalsky, D., Garbalosa, J., Pollard, E., & Thompson, J., (2013). Foot-Orthoses. In M. Lusardi, M. Jorge, C. Nielsen (Eds.), Orthotics & Prosthetics in Rehabilitation (3 ed., pp. 181 – 218). St. Louis, Missouri: Elsevier Saunders.