Międzysektorowy program rehabilitacji po operacji stawu biodrowego - wstęp
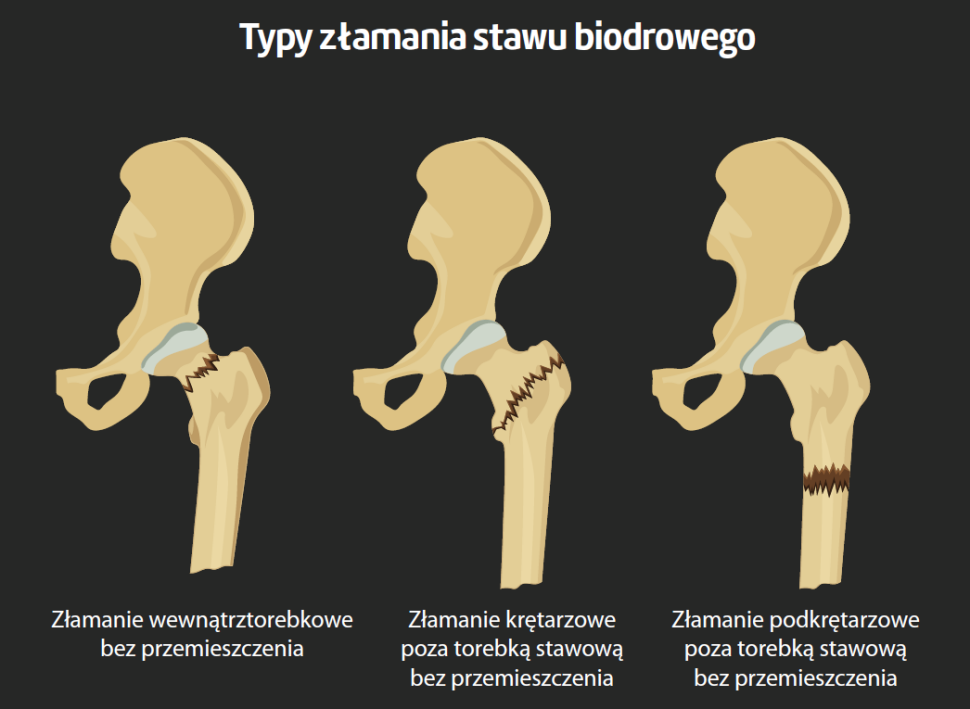
Złamanie stawu biodrowego związane z upadkiem (ZSB) jest w Skandynawii zdarzeniem częstszym niż w skali światowej – w Danii wśród osób w wieku 65 lat i więcej notuje się ok. 8000 przypadków ZSB rocznie. Ze względu na zmiany demograficzne przewiduje się, że liczba ZSB będzie w kolejnych dekadach nadal rosła. Globalne prognozy są alarmujące, jako że ZSB stanowi poważny uraz o potencjalnie śmiertelnych konsekwencjach, wymagający operacji w trybie nagłym oraz podejścia multidyscyplinarnego w celu zminimalizowania powikłań krótko- (poniżej 3 miesięcy) i długoterminowych (od 3 miesięcy do ponad roku).
Większość pacjentów ze ZSB związanym z upadkiem ma 65 lub więcej lat, większość z nich to kobiety o historii medycznej prowadzącej do słabego stanu zdrowia i niskiej wydolności fizycznej przed złamaniem. W związku z tym istnieje tutaj wysokie ryzyko pogorszenia się funkcji fizycznej i jakości życia, zwiększenia lęku przed upadkiem, kolejnych upadków i złamań, utraty samodzielności w funkcjonowaniu fizycznym (kładzenie się i wstawanie z łóżka, wstawanie z krzesła i chodzenie) oraz wysoki współczynnik śmiertelności. Wraz z tą negatywną tendencją pojawia się zwiększona potrzeba usług związanych z opieką i ewentualna konieczność zmiany miejsca zamieszkania (np. na dom opieki), co pociąga za sobą duże obciążenie ekonomiczne dla systemu opieki zdrowotnej.
Wytyczne kliniczne zalecają wczesną interwencję i rehabilitację fizyczną, rozpoczętą w ciągu pierwszych 24 godzin po operacji – podczas hospitalizacji na oddziale ostrym, i jej kontynuację po wypisie. Obecnie powszechną w Danii ścieżką postępowania jest pobyt na oddziale ostrym przez 5–10 dni, gdzie odbywa się rehabilitacja, a następnie wypis pacjenta do własnego domu lub domu opieki, ewentualnie do tymczasowej placówki 24-godzinnej rehabilitacji. Rehabilitację fizyczną kontynuuje się po wypisie w placówkach ambulatoryjnych lub w domu pacjenta, zależnie od zaleceń. Mimo to 50% pacjentów po ZSB nie udaje się odzyskać poziomu samodzielności fizycznej i mobilności sprzed złamania.
Leczenie bezpośrednio po ZSB jest ciągle optymalizowane. A jednak leczenie i rehabilitacja po wypisie są słabiej monitorowane niż na oddziale szpitalnym. Częściowo można to wytłumaczyć niespójnymi zaleceniami odnośnie do metod rehabilitacji w celu uzyskania pożądanego efektu leczenia. Niemniej jednak wiele kwestii jest oczywistych, jeśli chodzi o interwencje ćwiczeniowe wycelowane w dobrze udokumentowane krótko- i długoterminowe deficyty występujące po ZSB. Mimo to istnieje potencjał poprawy w przeprowadzaniu programu. Zapewnienie nieprzerwanej ścieżki opieki nie jest prostym zadaniem, ponieważ biegnie ona poprzez różne oddziały, szpitale, zakłady pielęgnacyjne i poradnie rehabilitacji. Pobyty w szpitalu trwają krótko, a wątli pacjenci o słabej funkcji fizycznej często są wypisywani z powrotem do domu – przy minimalnym czasie na reakcję dla specjalistów opieki zdrowotnej i nieformalnych opiekunów. Ciągłość przebiegu rehabilitacji często jest przerywana podczas przenoszenia pacjenta między placówkami opieki zdrowotnej, w efekcie rehabilitacja przyjmuje postać serii niepowiązanych ze sobą interwencji, co zagraża optymalnej rekonwalescencji słabych pacjentów. Na dostarczanie usług i objęcie słabych starszych pacjentów interwencjami rehabilitacyjnymi mogą wpływać również bariery indywidualne między różnymi specjalistami opieki medycznej. Starsi pacjenci przechodzący rehabilitację po ZSB często są zdziwieni, że rekonwalescencja trwa tak długo i że ZSB wywiera tak duży wpływ na ich życie codzienne i słaby stan zdrowia.
Dlatego należy podjąć działania w kierunku osiągnięcia lepszej współpracy międzysektorowej. By to osiągnąć, należy wzmocnić przeniesienie w warunki realne i wdrożenie opartych na danych naukowych zaleceń odnośnie do rehabilitacji fizycznej, wraz z ciągłością rehabilitacji po ZSB. Można ten cel osiągnąć poprzez uwzględnienie perspektywy specjalistów opieki zdrowotnej oraz pacjentów współpracujących ze sobą placówek klinicznych.
Celem niniejszego badania było:
- utworzenie i wdrożenie zoptymalizowanego międzysektorowego programu rehabilitacji (ZMPR) jako procedury standardowej po operacji ZSB w trybie nagłym, opartego na zaangażowaniu użytkownika oraz interwencjach klinicznych popartych dowodami
- ewaluacja wpływu takiego programu z wykorzystaniem sprawdzonych ram teoretycznych poprzez oszacowanie wcześniej określonych wyników związanych z funkcją fizyczną, akceptacji przez uczestników i ciągłości rehabilitacji w różnych placówkach.
Istotne dla jakości programu było zwiększenie częstotliwości fizjoterapii na oddziale szpitalnym do dwóch sesji dziennie.
Międzysektorowy program rehabilitacji po operacji stawu biodrowego - ramy teoretyczne
Zmiany w praktyce rehabilitacyjnej, takie jak tworzenie i wdrażanie nowych strategii współpracy między profesjami i sektorami, wymagają zmian w zachowaniu osób i organizacji. W celu ulepszenia przekładania na praktykę badań związanych z tworzeniem programów Michie i wsp.1 opisali teorię zachowania w systemie Koła Zmiany Zachowania (KZZ), składającym się z trzech podstawowych czynników, których interakcja generuje zachowanie:
- możliwości,
- motywacji
- okazji.
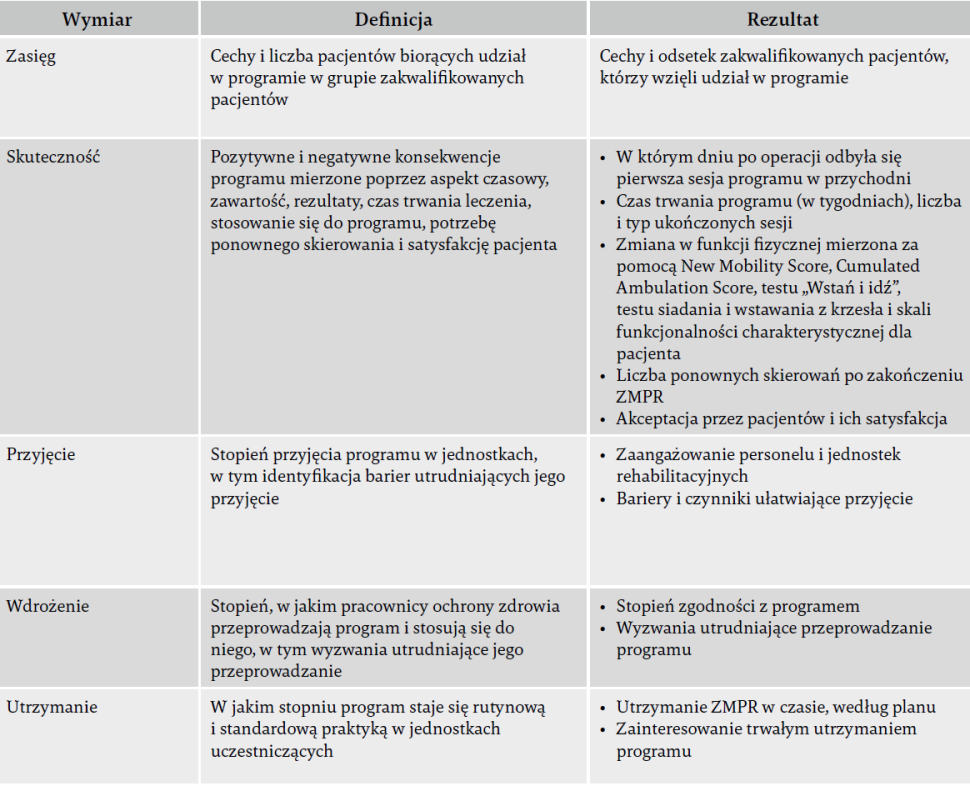
Zastosowaliśmy tę ramę teoretyczną do zidentyfikowania barier i czynników ułatwiających w fazach rozwoju i wdrażania. Oparliśmy się na kompleksowej przyczynowej analizie zachowania z wykorzystaniem pytania: "Jakie warunki wewnętrzne osób oraz ich środowiska społecznego i fizycznego muszą być spełnione dla osiągnięcia konkretnego celu behawioralnego?". Dlatego uwzględniliśmy identyfikację czynników ułatwiających i barier podczas zbierania danych, analizy oraz w ramach podejścia do tworzenia i wdrażania ZMPR, by teoretycznie ocenić problemy z wdrażaniem i je rozwiązać. Działania identyfikacyjne we wszystkich interwencjach z udziałem pracowników ochrony zdrowia obejmowały indywidualne, strukturalne i organizacyjne bariery i czynniki ułatwiające, związane z tymi trzema podstawowymi czynnikami. Zastosowanie KZZ w rehabilitacji geriatrycznej okazało się wcześniej przydatne we wspieraniu klinicznego zachowania fizjoterapeutów w procesach tworzenia i wdrażania2. Dla wdrażania zastosowaliśmy inną ramę teoretyczną, a mianowicie powszechnie akceptowaną i sprawdzoną ramę RE-AIM (Reach, Effectivess, Adoption, Implementation and Maintenance – zasięg, skuteczność, przyjęcie, wdrożenie i utrzymanie)3. Model RE-AIM składa się z pięciu wymiarów, a w tym badaniu wykorzystujemy go zarówno do planowania, jak i ewaluacji interwencji, jak opisano w tabeli 1. Obie te ramy wspólnie sprzyjają podejściu systematycznemu do tworzenia programu, zbierania danych i oceny wyników w oparciu o teorię.
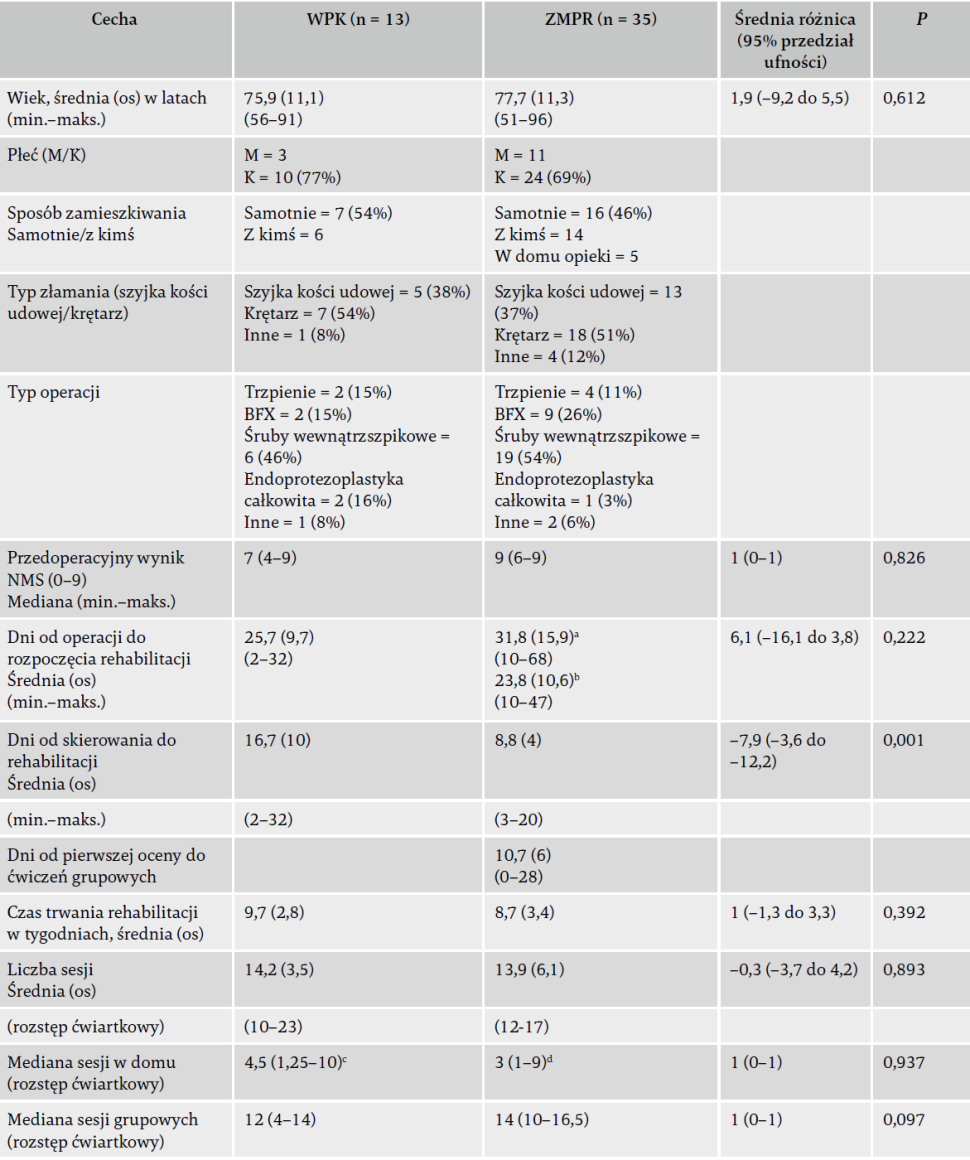
Tabela 1. Wykaz definicji wymiarów RE-AIM, ocenianych rezultatów, źródeł danych i celów zbierania danych.
Badanie nad skutecznością międzysektorowego programu rehabilitacji po operacji stawu biodrowego - metody
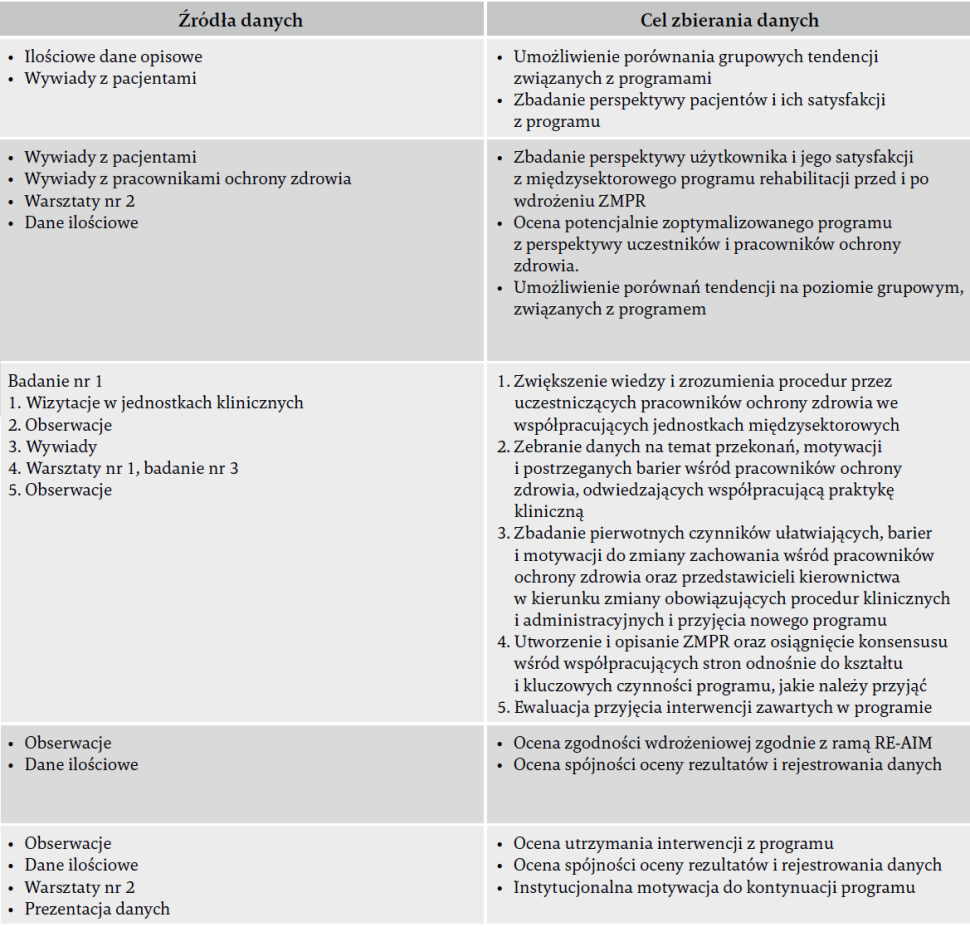
Niniejsze 18-miesięczne badanie eksploracyjne wykorzystało model metod mieszanych w celu identyfikacji czynników wpływających na umiejscowienie w czasie, kształt i jakość interwencji, ich akceptację i wyniki wśród uczestników (pacjentów) odnośnie do funkcjonowania fizycznego na międzysektorowej ścieżce rehabilitacji. Wykorzystaliśmy proces zorientowany na użytkownika i oparty na danych w celu oszacowania wskaźników potencjału programu, jeśli chodzi o poprawianie funkcjonowania fizycznego uczestników, ciągłość zapewniania rehabilitacji międzysektorowej i jego wykonalność w rzeczywistej praktyce klinicznej. Badanie obejmowało zbieranie danych jakościowych (wywiady, obserwacje, warsztaty) i danych ilościowych (dane pacjentów, sprawność fizyczna, parametry programu).
Otoczenie
Badanie przeprowadzono w sektorze publicznym opieki zdrowotnej w regionie stołecznym Danii, w obszarze obejmującym jeden oddział szpitala uniwersyteckiego, zajmujący się złamaniami stawu biodrowego w trybie nagłym, oraz współpracującą z nim przychodnię rehabilitacyjną, mieszczącą się w gminie o populacji 53 tys. osób, przy czym 17% jej mieszkańców było w roku 2018 w wieku 65 lat lub więcej. Organizacja systemu ochrony zdrowia, rozmiar i demografia tej gminy są reprezentatywne dla gmin duńskich średniej wielkości.
Tworzenie, wdrażanie i ewaluacja
Osią projektu na wszystkich jego etapach było uwzględnienie wdrażania, monitoringu i ewaluacji procesu. Na początku wśród przedstawicieli kierownictwa placówek uczestniczących stworzono klimat wsparcia organizacyjnego. Na etapie wdrażania spośród pracowników ochrony zdrowia wyznaczono osoby kluczowe, odpowiedzialne za realizację planu i interwencji zgodnie z programem. Proces ewaluacji zgodności wdrażania ZMPR z planem przeprowadzono zgodnie z ramami RE-AIM. Na podstawie otrzymanych danych przekazano pracownikom ochrony zdrowia informację zwrotną i przeprowadzono coaching podczas procesu ewaluacji. Ewaluację pięciu wymiarów przeprowadzono poprzez bezpośrednią obserwację wykonywania programu, zbieranie danych podczas ZMPR, porównanie ilościowe z wcześniejszym programem kohortowym (WPK) i wywiady z pracownikami ochrony zdrowia realizującymi program oraz pacjentami w nim uczestniczącymi.
Aspekt czasowy
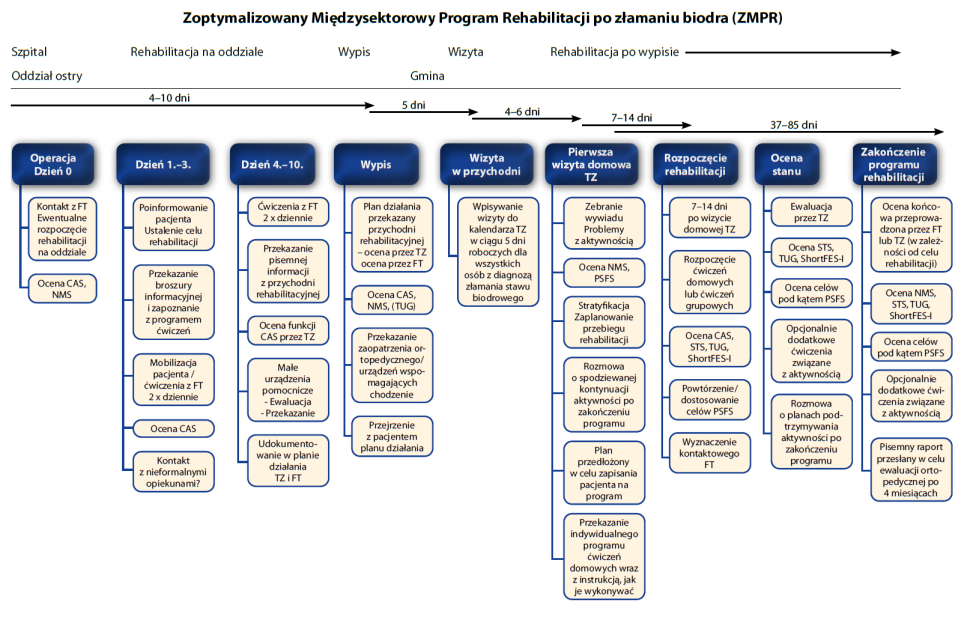
Badanie numer 1, czyli fazę tworzenia projektu, rozpoczęto w lutym 2017 r., kiedy to objęto badaniem pacjentów skierowanych na standardową rehabilitację ambulatoryjną (WPK) po operacji w wyniku ZSB. Dane opisowe zbierano w ciągu 5 miesięcy w jednej przychodni rehabilitacyjnej. Dane jakościowe zbierano z obserwacji oraz wywiadów z fizjoterapeutami, terapeutami zajęciowymi i uczestnikami. Tematy uzyskane z danych i wywiadów utworzyły podstawę warsztatów numer 1, podczas których utworzono i uzgodniono konkretne działania do ujęcia w ZMPR (ryc. 1).
Badanie numer 2, czyli faza wdrażania, polegało na zarysowaniu planu komunikacji i wdrożenia ZMPR oraz zbieraniu danych ilościowych odnośnie do wcześniej wybranych miar rezultatu. W tej fazie w obu biorących udział jednostkach wyznaczono kluczowe osoby jako odpowiedzialne za stosowanie się do planu wdrażania. Dane opisowe pacjentów skierowanych na rehabilitację po operacji biodra zbierano rutynowo przez 11 miesięcy (wrzesień 2017 – sierpień 2018) w przychodni rehabilitacyjnej.
Badanie numer 3 (faza ewaluacji) polegało na obserwacjach, przeprowadzeniu warsztatów numer 2, jednej grupy fokusowej i dwóch indywidualnych wywiadów z pacjentami. Właściwości ZMPR oceniono opisowo poprzez porównanie z WPK. Końcową prezentację danych dla wszystkich biorących udział pracowników ochrony zdrowia i przedstawicieli kierownictwa przeprowadzono 3 miesiące po zebraniu danych, po czym osiągnięto konsensus w kwestii ciągłej współpracy w kluczowych obszarach. Ostatecznie wyznaczono osoby odpowiedzialne za utrzymywanie współpracy międzysektorowej w kluczowych obszarach po zakończeniu projektu.
Ryc. 1. Harmonogram komponentów ZMPR i miejsce przeprowadzania działań. Użyte skróty: FT – fi zjoterapeuta, TZ – terapeuta zajęciowy, NMS – New Mobility Score (nowa skala sprawności ruchowej), CAS – skumulowany wynik sprawności chodzenia (Cumulated Ambulation Score), PSFS – skala funkcjonalności charakterystyczna dla pacjenta (Patient Specifi c Functional Scale), STS – sit-to-stand test (test siadania i wstawania z krzesła), TUG – test "Wstań i idź", ShortFES-I – Short Falls Effi cacy Scale-International (międzynarodowa skala skuteczności zapobiegania upadkom, wersja skrócona).
Uczestnicy
Uczestnicy objęci niniejszym badaniem doświadczyli niedawno złamania stawu biodrowego, złożyli pisemną świadomą zgodę, mieszkali w gminie, na terenie której mieści się przychodnia rehabilitacyjna uczestnicząca w badaniu i zostali skierowani na rehabilitację w tym ośrodku. Badaniem numer 1 objęto wyłącznie te osoby, które wypisano z oddziału szpitalnego do własnego domu (a nie do domu opieki czy na tymczasowy całodobowy oddział rehabilitacji), natomiast wszyscy pacjenci, niezależnie od miejsca pobytu po wypisie, kwalifikowali się do objęcia badaniami numer 2 i 3. Uczestniczący pracownicy ochrony zdrowia i przedstawiciele kierownictwa wywodzili się z osób zwykle biorących udział w międzysektorowej rehabilitacji po złamaniu biodra na oddziale szpitalnym i w przychodni.
Zbieranie danych
Dane na temat wcześniejszej kohorty 13 pacjentów z WPK po operacji stawu biodrowego w trybie ostrym zbierano od marca do sierpnia 2017 r. i porównano je z danymi 35 kolejnych pacjentów zapisanych do ZMPR między wrześniem 2017 a sierpniem 2018 r.
Dane jakościowe
Dane jakościowe zbierano od pracowników ochrony zdrowia i pacjentów po ZSB podczas wizyt w jednostkach leczniczych, obserwacji, wywiadów i warsztatów.
Dane jakościowe z WPK i fazy tworzenia (badanie nr 1) obejmowały w sumie 6,5 godziny wywiadów z 14 osobami i 4 godziny obserwacji z udziałem siedmiu osób. Dane jakościowe zebrano z czterech obserwacji z udziałem fizjoterapeutów i terapeutów zajęciowych z obu uczestniczących placówek. Obejmowały one miniwywiad składający się z jednego pytania otwartego, zadawanego osobie wizytującej placówkę ochrony zdrowia: "Jakie było pani/pana główne zaskakujące/dające do myślenia wrażenie z wizytacji?".
Obserwacje przeprowadzano podczas międzysektorowych wizytacji praktyk klinicznych i działań rehabilitacyjnych na oddziale szpitalnym i w przychodni rehabilitacyjnej. Dane z obserwacji, po analizie i strukturyzacji, zostały wykorzystane jako baza do przeprowadzonych następnie wywiadów z pacjentami i pracownikami ochrony zdrowia.
Dane jakościowe z faz wdrażania (badanie nr 2) i ewaluacji (badanie nr 3) ZMPR obejmowały w sumie 3,5 godziny wywiadów z 9 osobami oraz dwie 1,5-godzinne obserwacje z udziałem ośmiu osób. W badaniu numer 2 przeprowadzono obserwacje w obu placówkach odnośnie do przyjęcia i dalszego przeprowadzania interwencji z programu oraz stosowania się do zaleceń wdrożeniowych zgodnie z ramą RE-AIM. Ponadto przeprowadziliśmy warsztaty numer 2 dla pracowników ochrony zdrowia i jedną grupę fokusową dla pacjentów. Przeprowadzono również dwa wywiady indywidualne z pacjentami w ich domach.
Dane ilościowe
Opisowe dane ilościowe zebrano z kohort WBK (badanie nr 1) i ZMPR (badanie nr 2), by przeprowadzić porównanie związanych z programami tendencji na poziomie grupy. Dane zbierano z podziałem na ramowe konstrukty i kluczowe działania (tabela 2). Dane dotyczące zmian w funkcji fizycznej zbierane były odnośnie do poziomu sprzed złamania (wartość początkowa), w połowie czasu trwania i po zakończeniu programu prowadzonego przez przychodnię. Funkcję fizyczną oceniano za pomocą New Mobility Score (NMS – nowa skala sprawności ruchowej), Cumulated Ambulation Score (CAS – skumulowana skala sprawności chodzenia), testu "Wstań i idź" (TUG – Timed Up and Go) i testu siadania i wstawania z krzesła (STS – sit-to-stand test). W badaniu numer 2 zbierano dane dodatkowe: rodzaj indywidualnego celu rehabilitacyjnego i zmiana poziomu osiągnięcia celu w skali numerycznej, oceniana przy użyciu skali funkcjonalności charakterystycznej dla pacjenta (PSFS – Patient Specific Functional Scale) oraz lęk przed upadkiem oceniany za pomocą skróconej wersji międzynarodowej skali skuteczności zapobiegania upadkom (ShortFES-I) (tabela 1).
Badanie skuteczności międzysektorowego programu rehabilitacji po operacji stawu biodrowego - analiza danych
Analiza danych jakościowych
Badanie numer 1: dane z obserwacji zostały przeanalizowane i podzielone na pięć kategorii tematycznych: współpraca między sektorami, informowanie pacjenta, komunikacja zawodowa podczas procesu kierowania na rehabilitację, kształt ćwiczeń i projekt programu. W oparciu o te tematy przygotowano wskazówki odnośnie do wywiadów. Dane z wszystkich sześciu wywiadów podzielono tematycznie na dziewięć podtematów wyłaniających się z całości materiału. Z danych wyodrębniono 140 cytatów związanych z tematami i podtematami. Cytaty te, po anonimizacji, przedstawiono siedmiorgu pracownikom ochrony zdrowia uczestniczącym w warsztatach numer 1. Po dyskusji mieli oni umieścić cytaty pod konkretnymi podtematami w sposób, jaki uznają za najbardziej adekwatny. W ten sposób wypracowali oni konsensus odnośnie do definicji zoptymizowanej, międzysektorowej i multidyscyplinarnej rehabilitacji. Ustalona definicja: "Optymizacja wspólnego funkcjonowania szpitala i społeczności, z udziałem różnych sektorów i dyscyplin ochrony zdrowia, obejmująca leczenie i terapię sprzyjające samodzielnemu mieszkaniu i umiejętnościom samozarządzania" pozostaje w zgodzie z opisem podanym przez Robertsa i wsp.4. Dzięki tej definicji osiągnięto porozumienie co do pierwotnego celu ZMPR, czyli: by pacjent po złamaniu biodra uzyskał jak najwyższy możliwy stopień samodzielności w funkcjonowaniu fizycznym w danym czasie oraz by zredukować konieczność ponownego kierowania pacjentów na rehabilitację po zakończeniu programu. W oparciu o te cele, tematy i cytaty wspierające uczestnicy warsztatu (ryc. 1) zaprojektowali ZMPR, a następnie zidentyfikowano kluczowe działania procesu wdrażania (tabela 2).
Badanie numer 3: dane z obserwacji z badania numer 2 poddano analizie przy użyciu ramy RE-AIM odnośnie do dwóch konstruktów: przyjęcie i wdrożenie. Przeprowadzono obserwacje pracowników ochrony zdrowia z obu jednostek w zakresie akceptacji planu interwencji, stosowania się do niego, przeprowadzania uzgodnionych interwencji oraz barier utrudniających stosowanie się do planu. Dane z tych obserwacji przedstawiono na warsztatach numer 2, wraz ze wstępnymi danymi ilościowymi 20 uczestników ZMPR. W dyskusji ustalono brak konieczności zmian w procedurach ZMPR.
Użyte skróty: ZT – terapeuta zajęciowy; FT – fizjoterapeuta; PSFS – skala funkcjonalności charakterystycznej dla pacjenta; ZMPR – Zoptymalizowany Międzysektorowy Program Rehabilitacji.
Analiza danych ilościowych
Dane ze wszystkich trzech badań przedstawione są jako średnia, przy normalnej dystrybucji, lub – w innym przypadku – jako mediana, pełen zakres lub liczba wraz z odsetkiem.
Badanie skuteczności międzysektorowy program rehabilitacji po operacji stawu biodrowego - wyniki badania
Proces tworzenia i wdrażania programu przyniósł zrozumienie sposobu, w jaki interwencje rehabilitacji międzysektorowej są przeprowadzane w praktyce klinicznej i jak koordynacja ich przeprowadzania może się poprawić przy zastosowaniu podejścia zorientowanego na użytkownika oraz współpracy.
Zaprojektowano zoptymalizowany program, aby uzyskiwać lepsze wyniki po złamaniu biodra w celu:
- uzyskania największego możliwego stopnia samodzielności w fizycznym funkcjonowaniu w danym czasie, podczas rehabilitacji
- zmniejszenia liczby ponownych skierowań na rehabilitację po zakończeniu programu.
ZMPR wdrożono jak standardową procedurę i oceniono za pomocą analizy danych według wymiarów RE-AIM.
Wychwytywanie barier i czynników ułatwiających za pomocą Koła Zmiany Zachowania
Możliwość
Główną barierą wpływającą na zmianę zachowania był brak wiedzy wśród pracowników ochrony zdrowia o praktyce stosowanej we współpracującej placówce. W obu jednostkach wyrażano poczucie braku współpracy i ograniczoną odpowiedzialność za wynik ścieżki klinicznej. Wyrażano to zdaniami typu: "Nie wiemy, co dzieje się po drugiej stronie". Możliwość zwiększono dzięki wsparciu moderatora procesu oraz poprzez rozpowszechnienie wiedzy o obowiązującej najlepszej praktyce na poziomie indywidualnym wśród pracowników ochrony zdrowia. Przeprowadzono również wizytacje w placówkach dla przełamania tej bariery oraz warsztaty w formie spotkań roboczych, mające na celu poprawę współpracy międzysektorowej.
Okazja
Początkową barierą wpływającą na okazję do angażowania się w zmianę był zmieniający się personel w placówkach. Jako barierę przed angażowaniem się w procesy twórcze i trzymaniem się ustaleń wykryto poczucie braku czasu lub okazji do przedkładania tworzenia nad produkcję. Dzięki tym ustaleniom moderator projektu natychmiast skupił się na tworzeniu i utrzymywaniu wspierającego klimatu organizacyjnego w obu jednostkach i między nimi.
Badanie w kierunku istnienia okazji skutkowało zatrudnieniem dwóch dodatkowych fizjoterapeutów, których zadaniem było przeprowadzanie pierwszorazowych wizyt domowych w celu zapewnienia trzymania się planu w fazie wdrażania.
Motywacja
Natomiast motywacja do zmiany istniała od początku, ponieważ placówki uczestniczące w badaniu doświadczały licznych problemów związanych z wcześniej istniejącym programem – problemy dotyczyły komunikacji, niezintegrowanych programów rehabilitacji i trudności w osiąganiu odpowiednich wyników rehabilitacji. Podjęte działania, oparte na wykrytych barierach, polegały na nacisku na tworzenie wokół pracowników ochrony zdrowia środowiska zaufania, szacunku i ciekawości zawodowej jako pierwszego warunku ułatwienia zmiany zachowania.
Zoptymalizowany międzysektorowy program rehabilitacji w porównaniu z wcześniejszym programem kohortowym
Główną zmianą strukturalną różniącą ZMPR od WPK było stosowanie ćwiczeń fizjoterapeutycznych na oddziale szpitalnym dwa razy dziennie zamiast raz dziennie. Przygotowano także broszurę informacyjną dla pacjentów na temat programu rehabilitacji po złamaniu biodra – realizowanego w przychodni, w czasie po wypisie. Ponadto niedługo po wypisie i skierowaniu na rehabilitację terapeuta zajęciowy odbywał wizytę domową w celu przygotowania indywidualnego, zorientowanego na cele planu ZMPR uwzględniającego skalę PSFS. Postęp sprawności fizycznej był oceniany przez terapeutę zajęciowego w momencie początkowym, w środku trwania programu i po jego zakończeniu, a następnie był omawiany na spotkaniach multidyscyplinarnych dotyczących poszczególnych przypadków. Dane na temat stanu funkcjonowania fizycznego, udziału w rehabilitacji i potencjału dalszej poprawy były przesyłane e-mailem na oddział ortopedyczny po zakończeniu programu lub w czasie rutynowego badania ortopedycznego po 4 miesiącach.
Stratyfikacja uczestników według rodzaju rehabilitacji (ćwiczenia domowe lub ćwiczenia grupowe) w zależności od typu złamania okazała się niepotrzebna, jako że większość uczestników po pierwszej wizycie domowej wolała od razu zapisać się na ćwiczenia grupowe.
Ćwiczenia grupowe odbywały się dwa razy w tygodniu i każda sesja trwała 60 minut: jedna z nich zawierała dodatek funkcjonalnych grupowych ćwiczeń równowagi, a druga rozpoczynała się rozgrzewką na rowerach stacjonarnych przed ćwiczeniami indywidualnymi. W porównaniu z WPK więcej uwagi poświęcano na zapewnianie nadzoru poszczególnym uczestnikom i częstszej komunikacji między fizjoterapeutami a terapeutą zajęciowym odpowiedzialnym za postęp programów indywidualnych i osiąganie celów. Poza sesjami grupowymi dwa razy w tygodniu uczestnicy nadal wykonywali program domowy, złożony z sześciu ćwiczeń funkcjonalnych, w ramach dodatkowej rehabilitacji domowej – bez nadzoru, objaśniony im wcześniej podczas wizyty domowej.
Uczestnicy
Cechy opisowe uczestniczących pacjentów przedstawione są w tabeli 3. Średnia wieku 35 uczestników ZMPR wynosiła 78 lat (odchylenie standardowe: 11 lat), z czego 13 doznało złamania szyjki kości udowej, a 22 – złamania krętarzowego lub podkrętarzowego kości udowej, 67% stanowiły kobiety, 46% uczestników mieszkało samotnie w domu. Pierwszą wizytę domową w ZMPR przeprowadzano średnio 8,8 dnia po skierowaniu. W porównaniu z WPK stanowiło to skrócenie o 7,9 dnia. Ćwiczenia grupowe rozpoczynano 11 dni po wizycie domowej, osiągając założony wcześniej cel zmieszczenia się w 7-14 dniach. Czas trwania programu rehabilitacji skrócił się z 9,7 tygodnia w WPK do 8,7 tygodnia w ZMPR (tabeli 3). W ZMPR podczas badania po terapii stwierdzono znaczącą poprawę w porównaniu ze stanem wyjściowym, jeśli chodzi o cel każdego z uczestników, określany przy pomocy PSFS (średnio o 6,2 punktu, co równało się zmianie umiarkowanej do dużej w kierunku osiągnięcia celu). Wydajność funkcjonalna została oceniona za pomocą testu "Wstań i idź" ze średnim wynikiem 11,6 s i zmniejszonym średnim lękiem przed upadkiem ocenianym za pomocą ShortFES-I na 9,4, przy czym ocenę przeprowadzono średnio 12 tygodni po operacji (tabela 4).
Tabela 3. Cechy opisujące uczestników (pacjentów) i konstrukty programu.
Użyte skróty: WPK – wcześniejszy program kohortowy; ZMPR – Zoptymalizowany Międzysektorowy Program Rehabilitacji; os – odchylenie standardowe.
a 14 uczestników ZMPR przebywało przez pewien czas w tymczasowym ośrodku 24-godzinnej opieki.
b 21 uczestników wypisano do domu lub domu opieki.
c Nadzorowane ćwiczenia w domu zarejestrowano odnośnie do 4 (31%) uczestników WPK; odbyli oni 1, 2, 7 i 11 sesji.
d 5 uczestników otrzymywało rehabilitację jedynie w formie nadzorowanych ćwiczeń w domu.
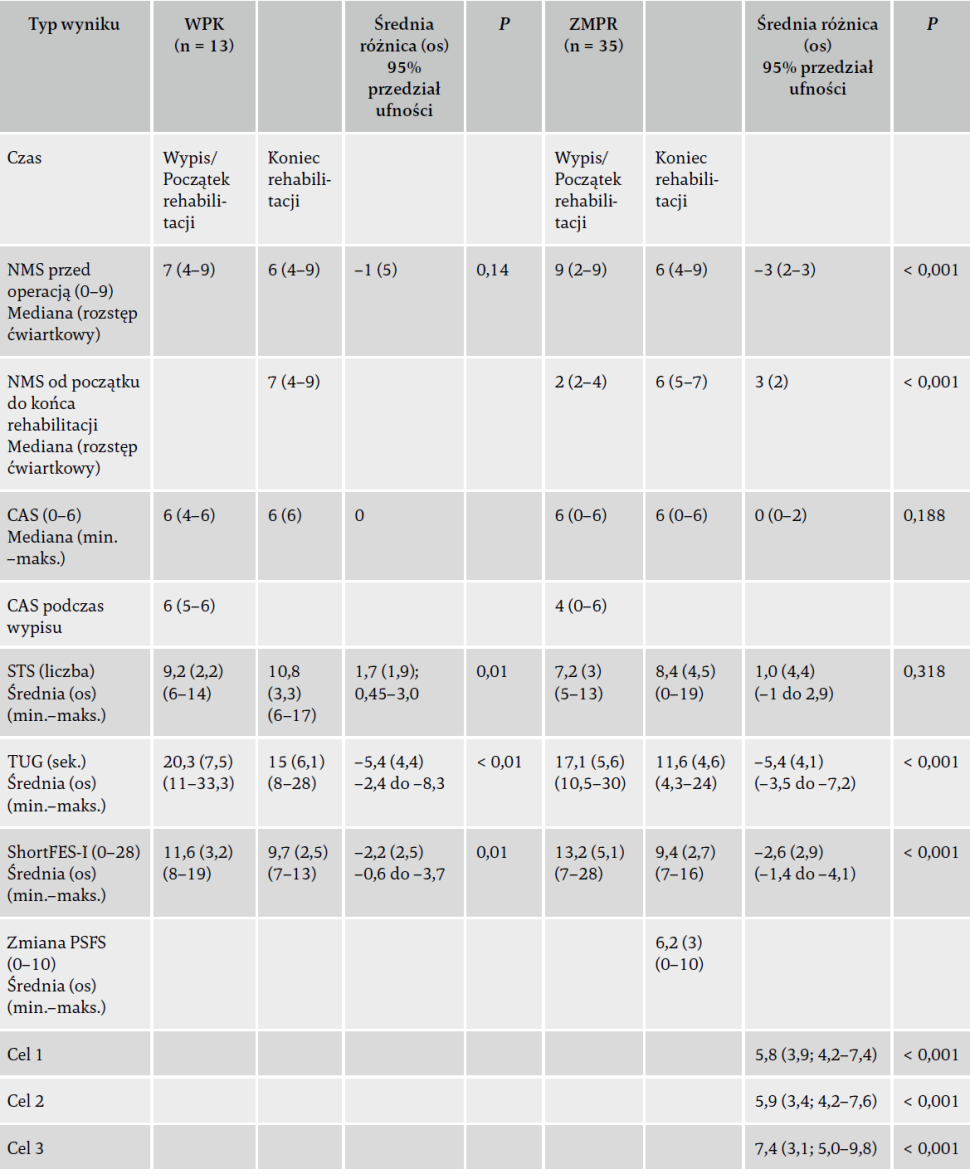
Tabela 4. Wyniki oceny funkcji fizycznej i lęku przed upadkiem.
Użyte skróty: WPK – wcześniejszy program kohortowy; ZMPR – Zoptymalizowany Międzysektorowy Program Rehabilitacji; NMS – New Mobility Score; CAS – Cumulated Ambulation Score; STS – test siadania i wstawania z krzesła; TUG – test "Wstań i idź"; ShortFES-I – skrócona wersja międzynarodowej skali skuteczności zapobiegania upadkom; PSFS – skala funkcjonalności charakterystycznej dla pacjenta; os – odchylenie standardowe.
Ocena ZMPR przez uczestników
Uczestnicy ZMPR opisywali program jako dobrej jakości, skuteczny, adekwatny oraz mający znaczenie dla rekonwalescencji po złamaniu stawu biodrowego (tabela 5). Pracownicy ochrony zdrowia i uczestnicy jako ważny czynnik wskazywali broszurę informacyjną na temat rehabilitacji w przychodni, przekazywaną na szpitalnym oddziale. Broszura była odpowiedzią na potrzeby wyrażane przez pracowników ochrony zdrowia i uczestników, takie jak: zapewnienie ciągłości, dokładne i aktualne informacje na temat okoliczności przeprowadzania programu i jego zawartości, zdjęcia oraz nazwiska pracowników ochrony zdrowia, z którymi uczestnicy mieli się spotkać podczas ZMPR, co w sumie wspierało pozytywne oczekiwania względem wiarygodności i jakości programu.
Pacjenci określali szybkie działanie podejmowane przez pracowników przychodni rehabilitacyjnej w postaci wizyty domowej i dalszej rehabilitacji jako mile widziane i niezbędne. Pacjenci wspominali, jak po wypisie doświadczyli natychmiastowego spadku funkcjonowania fizycznego, mimo że wcześniej czuli się mobilni i gotowi do wypisu. Gdy już znaleźli się w domu, pozbawienie niezależności, jaką mieli przed złamaniem, stało się bardzo wyraźne i zarówno podkreśliło potrzebę, jak i nasiliło motywację do osiągnięcia samodzielności w funkcjonowaniu fizycznym (tabela 5).
Rozmówcy wspominali o zawartości programu jako o rehabilitacji dobrze dopasowanej do swoich potrzeb i celów. Częstotliwość sesji – dwie w tygodniu – uznano za odpowiednią, ale zasugerowano dodatkowy dzień odpoczynku między sesjami, co sprzyjałoby optymalnej intensywności ćwiczeń podczas wszystkich sesji.
Jeden z pacjentów opisał konsekwencje zbyt krótkiego odstępu między sesjami jako zaburzające jego zdolność do dobrego funkcjonowania w sesjach i z uznaniem przyjął propozycję wprowadzenia dodatkowego dnia odpoczynku między sesjami (tabela 5).
Rozmówcy wspominali o braku praktyki w transferach z podłogi na krzesło i podkreślali ten czynnik jako ewentualne pole do zmniejszenia lęku przed upadkiem. Uczestnicy generalnie pozytywnie oceniali postępy w rehabilitacji przeprowadzanej według ZMPR.
Wspomniano jednak, że trudno jest przeprowadzać ocenę według skali PSFS i że skala ta ma mniejsze znaczenie dla uczestników, gdy skupiają się oni bardziej na wyniku w punktach niż na dialogu na temat poczucia umiejętności wykonania danej czynności samodzielnie i z pewnością siebie (tabela 5).
Dlatego też w badaniu numer 3 pacjenci określali czas trwania programu jako zbyt krótki, głównie ze względu na niechęć przed powrotem do zwykłej rutyny społecznej (tabela 5). Przełożenie ćwiczeń wykonywanych w przychodni lub w domu na umiejętności poruszania się w czynnościach życia codziennego określono jako stanowiące wyzwanie. Konkretnymi czynnościami, jak na przykład wchodzeniem po schodach, wsiadaniem do autobusu czy chodzeniem po nierównej powierzchni, zajmowano się podczas oceny na poziomie funkcjonalnym. Według rozmówców lepiej byłoby jednak, gdyby dano im więcej okazji do ćwiczenia takich umiejętności pod koniec programu, tak by mogli poprawić przełożenie ćwiczeń na wydajność funkcjonalną w życiu codziennym.
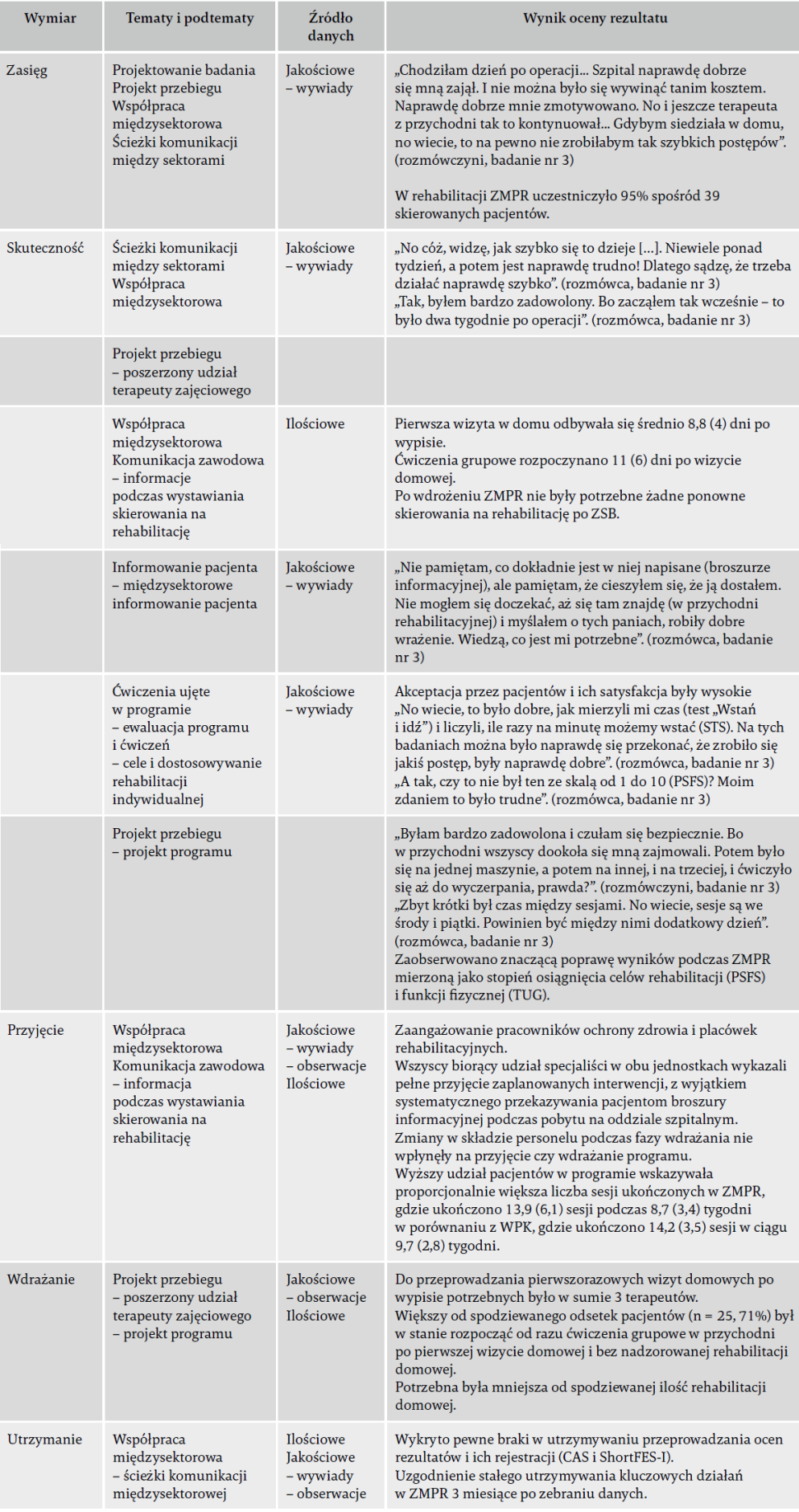
Tabela 5. Innowacyjne zestawienie wykrytych powiązań między teoretycznymi wymiarami RE-AIM, tematami i podtematami, źródłami danych i wynikiem oceny rezultatu podczas ewaluacji przez pacjentów oraz ilościowej rejestracji danych na temat przeprowadzania programu.
Użyte skróty: WPK – wcześniejszy program kohortowy; ZMPR – Zoptymalizowany Międzysektorowy Program Rehabilitacji; CAS – Cumulated Ambulation Score; STS – test siadania i wstawania z krzesła; TUG – test „Wstań i idź”; ShortFES-I – skrócona wersja międzynarodowej skali skuteczności zapobiegania upadkom; PSFS – skala funkcjonalności charakterystycznej dla pacjenta.
Ewaluacja według RE-AIM w wymiarze zasięgu
W okresie od września 2017 r. do końca lipca 2018 r. 39 pacjentów otrzymało skierowanie na program rehabilitacji pooperacyjnej po ZSB w przychodni. Pięcioro z tych 39 pacjentów nie zostało objętych badaniem (głównie z przyczyn proceduralnych). Troje z tych pięciorga brało udział w ćwiczeniach (z tym, że ich dane nie zostały uwzględnione w analizach), co oznacza, że w programie wzięło udział 95% skierowanych pacjentów, co świadczy o bardzo wysokim stopniu zasięgu.
Ewaluacja według RE-AIM w wymiarze skuteczności
Ewaluacja ta jest przedłużeniem danych zbieranych podczas badań numer 2 i numer 3. Negatywnym efektem zastosowania ZMPR było nieco zwiększone wykorzystanie zasobów, jeśli chodzi o czas poświęcony na wizyty domowe terapeuty zajęciowego u wszystkich skierowanych pacjentów, jeden dodatkowy zestaw badań funkcjonalnych podczas ZMPR oraz konferencje pracowników różnych specjalizacji, organizowane dwa razy w miesiącu.
Natomiast pozytywne efekty były następujące:
- większy od spodziewanego odsetek pacjentów (n = 25, 71%) był w stanie uczestniczyć bezpośrednio w ćwiczeniach grupowych w przychodni po pierwszej wizycie domowej i bez żadnej nadzorowanej rehabilitacji w domu,
- potrzebna była mniejsza od spodziewanej ilość rehabilitacji domowej, co oznaczało niezmienione lub nieco mniejsze wykorzystanie zasobów fizjoterapeutycznych,
- biorąc pod uwagę stosowanie się do programu przez pacjentów, proporcjonalnie więcej sesji zostało ukończonych w ZMPR (średnio 13,9 sesji w ciągu 8,7 tygodni) niż w WPK (średnio 14,2 sesji w ciągu 9,7 tygodni),
- zaobserwowano znaczącą poprawę w wynikach ZMPR mierzonych za pomocą stopnia osiągnięcia celów rehabilitacji (PSFS) i funkcji fizycznej (test "Wstań i idź"), w tym także tendencję do zmniejszania się lęku przed upadkiem (ShortFES-I),
- cele programu zostały osiągnięte wcześniej niż przewidywano, przeciętnie o tydzień wcześniej przy ZMPR (8,7 tygodnia) niż przy WPK (9,7 tygodnia),
- po wdrożeniu ZMPR nie były potrzebne żadne ponowne skierowania na rehabilitację po złamaniu stawu biodrowego,
- korzyści socjoekonomiczne zostały wykazane poprzez szybkie osiągnięcie powiązania poprawionego poziomu funkcjonowania fizycznego ze zmniejszeniem ryzyka upadku.
Ewaluacja według RE-AIM w wymiarze przyjęcia
Ewaluacja wymiaru przyjęcia pokrywa się z ewaluacją wymiaru wdrożenia, ponieważ ewaluację przyjęcia przeprowadzano podczas fazy wdrażania. Zgodnie z definicją przyjęcia (akceptacja planu interwencji) udokumentowano wysoki poziom przyjęcia. Dane z obserwacji, danych ilościowych i wywiadów wykazują, że wszyscy pracownicy ochrony zdrowia z obu placówek wykazali pełne przyjęcie planowanych interwencji, z wyjątkiem systematycznego przekazywania pacjentom broszury informacyjnej podczas pobytu na oddziale szpitalnym. Oto, co powiedział jeden z pracowników ochrony zdrowia, a co może odzwierciedlać przyjęcie programu przez poszczególne osoby i dawać pojęcie o względnej przewadze ZMPR: "To dla mnie naprawdę zachęcające i motywujące: widzieć pozytywne efekty pracy nad optymalizacją programu".
W badaniu odnotowano następujące czynniki ułatwiające:
- wzajemne zainteresowanie optymalizacją międzysektorowej współpracy w celu poprawienia ciągłości pracy i ścieżki dla pacjentów – znaczący proces rozwojowy,
- pozytywne nastawienie wobec bycia włączonym w proces projektowania i aktywne zaangażowanie wszystkich pracowników ochrony zdrowia i przedstawicieli kierownictwa placówek biorących udział w badaniu,
- wysoki priorytet nadany przez przedstawicieli kierownictwa przydzielaniu zasobów na tworzenie, wdrażanie i ewaluację programu,
- jako że w programie nie użyto żadnych dodatkowych zasobów rehabilitacyjnych netto, aspekt ten nie ograniczał tworzenia i przeprowadzania ZMPR; liczba osób zatrudnionych i liczba roboczogodzin pozostały takie same podczas ZMPR, co przy opiece standardowej (WPK) – zmiany w ZMPR w porównaniu z WPK zostały przeprowadzone w ramach zmian procedur i sposobu realizacji świadczeń,
- znaczącym zasobem w tym badaniu był działający międzysektorowo moderator projektu, którego rola ma bardzo duże znaczenie w fazach tworzenia i wdrażania ZMPR; osoba taka powinna być ujęta podczas rozpatrywania kosztów w przyszłych badaniach.
Odnotowaną barierą utrudniającą przyjęcie ZMPR były:
- zmiany w składzie personelu podczas faz tworzenia i wdrażania; nie miało to jednak wpływu na płynność procesu.
Ewaluacja według RE-AIM w wymiarze wdrażania
Ogólnie rzecz biorąc, stosowanie się do programu zostało udokumentowane przez dane zebrane podczas obserwacji, dane ilościowe i wywiady w badaniach nr 2 i nr 3. Głównym wyzwaniem była zmiana składu personelu podczas faz tworzenia i wdrażania. Żadne zmiany w kształcie procesu w celu odzwierciedlenia klinicznej wykonalności w realnym świecie nie były wymagane. Istniały następujące główne wyjątki od stosowania się do programu:
- nie osiągnięto celu przeprowadzania pierwszej wizyty w domu w ciągu 4–6 dni od wypisu (średnio 8,8 dni), była to jednak zmiana na plus o 7,9 dni w porównaniu z WPK; od czasu zbierania tych danych zmieniły się regulacje prawne, co oznacza, że przychodnia rehabilitacyjna musi zapewniać pierwsze badanie w ciągu 7 dni od wypisu – po zakończeniu zbierania danych w badaniu numer 2 bez trudu dostosowano ZMPR do tego przepisu,
- do przeprowadzania wszystkich pierwszorazowych wizyt domowych wyznaczono tylko jednego terapeutę zajęciowego, co stanowiło ograniczenie niepozwalające na wymaganą szybką reakcję na skierowania – w celu pokonania tej bariery niedługo po wdrożeniu programu przeszkolono do przeprowadzania wizyt domowych dwóch dodatkowych fizjoterapeutów,
- indywidualny cel rehabilitacyjny pacjenta nie był zapisywany w indywidualnym programie ćwiczeń w przychodni, przez co całościowy cel programu indywidualnego nie był jasny dla fizjoterapeuty prowadzącego ćwiczenia, jednakże cele programów indywidualnych były omawiane na konferencjach interdyscyplinarnych w sprawie poszczególnych przypadków i w razie potrzeby dostosowywane podczas oceny funkcjonalnej – to brakujące ogniwo między oceną a ćwiczeniami grupowymi zostało zauważone po etapie obserwacji w badaniu numer 2 i brak ten uzupełniono,
- po zakończeniu ZMPR nie śledzono podtrzymywania aktywności fizycznej w badaniu numer 2, możliwe formy aktywności były omawiane podczas ocen funkcjonalnych, ale nie były systematycznie zapisywane; pacjenci wskazywali na pogorszenie ogólnego stanu fizycznego (choroby współistniejące), trudności z transportem i brak wcześniejszego zwyczaju uczestniczenia w formalnych ćwiczeniach jako na bariery kontynuowania aktywności fizycznej po zakończeniu ZMPR.
Ewaluacja według RE-AIM w wymiarze utrzymywania
Utrzymywanie ocenił mediator projektu. Ten wymiar jest oceniany jako utrzymywanie wdrożonej procedury programu zgodnie z opisem i planem wykonywania ZMPR.
Głównymi wyjątkami od utrzymywania były:
- brak zapisywania oceny CAS w skierowaniach na rehabilitację, wystawianych na oddziale szpitalnym (37%), co stanowiło znacząco wyższy odsetek niż przy WPK,
- tendencja do zaniedbywania ponownej ewaluacji pod koniec ZMPR odnośnie do niektórych wyników (Short- FES-I i CAS); poziom CAS rutynowo nie był ponownie oceniany, jeśli na początku programu wynosił 6.
Utrzymywanie omówiono podczas ostatecznej prezentacji danych w ramach prac nad kształtem programu, tzn. ustalano, w jakim stopniu placówki biorące udział w programie są zainteresowane utrzymywaniem kluczowych działań z ZMPR. Nie odrzucono żadnych z głównych działań. Ogólnie rzecz biorąc można więc powiedzieć, że dane odzwierciedlają dobry poziom utrzymywania programu ZMPR.
Broszura wręczana pacjentom w szpitalu spotkała się z pozytywnym odbiorem i ułatwiła przeprowadzenie programu.
Omówienie
Niniejsze badanie obrazuje, jak korzystne może być pragmatyczne, zorientowane na użytkownika podejście do tworzenia złożonego programu. Oparte na danych naukowych proste interwencje programu sprzyjały jego wykonalności, zwiększały trzymanie się jego ustaleń i akceptację przez uczestników.
Te czynniki mogą stanowić główne elementy przyczyniające się do dobrego utrzymywania programu, zaobserwowane podczas zbierania danych i kontynuacji programu w obu jednostkach rok później.
Ocena miar rezultatu w ZMPR
Ocena przy zastosowaniu PSFS okazała się wykonalna, adekwatna i akceptowana przez uczestników badania. Ocena była przydatna w identyfikacji i śledzeniu zmian w czynnościach, które dla uczestników były trudne lub niemożliwe do wykonania. Czynności te stały się punktami docelowymi w rehabilitacji indywidualnej i w ocenie funkcjonalnej, sprzyjając postrzeganiu przez uczestnika adekwatności interwencji. Jednakże wynik w postaci określenia poziomu sprawności przez liczbę (0–10) zamiast opisowo okazał się trudny do zastosowania w tej populacji. Naszym zdaniem forma ta ma większy potencjał od zidentyfikowanego w tym badaniu i spodziewamy się osiągnięcia większej satysfakcji z tej metody w miarę zdobywania dalszego doświadczenia przez pracowników ochrony zdrowia.
Ustalenia z niniejszego badania wskazują, w zgodzie z ustaleniami badania wcześniejszego5, że ocena funkcji fizycznej przy pomocy testu "Wstań i idź" może być problematyczna podczas oceny sprawności fizycznej w przychodni. Korzystanie z pomocy ortopedycznych do chodzenia często znacząco się zmienia w okresie po operacji, zaburzając interpretację wyników i ich przełożenie na znaczenie kliniczne. Mimo to test ten dostarcza wartościowych informacji klinicznych związanych z transferami, równowagą dynamiczną i potrzebą stosowania pomocy ortopedycznych. W oparciu o dane z ZMPR sugerujemy, że 10-metrowy test marszowy lub krótszy test mierzący szybkość chodzenia może być bardziej adekwatny jako wskaźnik zdolności chodzenia i ogólnego ryzyka zdrowotnego w czasie 1–4 miesięcy po operacji, jak sugerują wcześniejsze badania.
Dane od pacjentów w ZMPR potwierdzały adekwatność oceniania lęku przed upadkiem w ramach rehabilitacji. Badanie ShortFES-I wykazało dobrą akceptowalność przez wszystkich użytkowników, co oznacza, że wyniki należy uwzględniać i przekładać na zindywidualizowane działania podczas programu rehabilitacji. Wyniki niniejszego badania wskazują, że znaczącym punktem odcięcia w czasie 1–3 miesięcy po operacji może być wartość wyższa lub równa 9 (niewielki lęk przed upadkiem), co sugeruje potrzebę interwencji wycelowanych w lęk przed upadkiem.
Potencjał oceniania motywacji i potrzeby danej osoby po złamaniu stawu biodrowego, by podtrzymywać aktywność fizyczną po zakończeniu rehabilitacji, jest olbrzymi. Ten parametr wymaga dalszej uwagi w przyszłych interwencjach. Dobrze udokumentowano, że aktywność fizyczna wywołana rehabilitacją często jest zarzucana po zakończeniu programu6. Bariery i czynniki ułatwiające podtrzymywanie aktywności fizycznej po zakończeniu ZMPR, zidentyfikowane w niniejszym badaniu, są zgodne z ustaleniami Kiami i wsp.7 z badania nad wykorzystaniem programów zapobiegania upadkom. W oparciu o niniejsze badanie zachęcamy do ujęcia tego konstruktu podczas tworzenia programów rehabilitacyjnych w przyszłości.
Raz w tygodniu sesja treningowa rozpoczynała się od rozgrzewki na rowerach stacjonarnych.
Wykonywanie programu
Priorytetowość nadana przez kierownictwo placówki wspieraniu inicjatyw dotyczących wzmacniania współpracy międzysektorowej jest niezbędna dla wyników osiągniętych w niniejszym badaniu. Co więcej, motywacja stwierdzona wśród personelu medycznego – będąca wynikiem wyzwań doświadczanych przy stosowaniu obowiązującej dotychczas ścieżki klinicznej – jest również uważana za silny czynnik ułatwiający, we wszystkich fazach badania. Motywację tę określono jako pragnienie utworzenia pomostu między placówkami, zdobycia wiedzy i zrozumienia oraz optymalizacji wyników dla poszczególnych osób – przy wykorzystaniu naukowego, a jednocześnie pragmatycznego podejścia wobec wyzwań w prawdziwym życiu.
Potrzeba usprawniania kroków administracyjnych i skracania czasu reakcji w ZMPR była ewidentna i uważana za priorytetową.
Oczywistym wyzwaniem było ograniczenie liczby terapeutów zajęciowych do jednego, co tworzyło wysokie ryzyko niepowodzenia, jeśli chodzi o planowe przeprowadzanie wizyt domowych. Ograniczeniu temu zaradzono, wyznaczając do tego zadania dodatkowych fizjoterapeutów. Jednakże odnotowano istniejące między tymi zawodami różnice w podejściu, które mogły wpłynąć na poziom zindywidualizowanych, związanych z czynnościami celów ustalanych w programie.
Zawartość programu rehabilitacji optymalizowano poprzez zwiększoną uwagę poświęcaną poziomowi specyficzności i intensywności podczas sesji. Pracownicy ochrony zdrowia, przeprowadzający program dwa razy w miesiącu, brali udział w konferencjach poświęcanych wszystkim przypadkom – w celu bacznego monitorowania postępów każdego pacjenta, omawiania ewentualnych okazji do zwiększania postępu w osiąganiu celów i ustalania perspektywy czasowej interwencji. Współpracę interdyscyplinarną zoptymalizowano w ZMPR w porównaniu z WPK poprzez pozytywny efekt synergistyczny, osiągnięty przez rutynowe zaangażowanie terapeuty zajęciowego i powtarzane oceny pod względem celów w czynnościach życia codziennego. Inicjatywy te można interpretować jako wzmocnioną zdolność i motywację, by przyczyniać się do optymalizacji programu. Uważamy ten czynnik za ważny dla osiągania szybkiej poprawy funkcji fizycznej i zwiększania szans na podtrzymywanie aktywności fizycznej po zakończeniu ZMPR.
W badaniu nie odnotowano żadnych ponownych skierowań na rehabilitację.
Mocne strony
Wyniki niniejszego badania dostarczyły wytycznych do wydania zaleceń odnośnie do rehabilitacji po ZSB w ramach narodowej inicjatywy opisującej zoptymalizowane leczenie po ZSB oraz profilaktykę złamań wtórnych. Naszym zdaniem model ZMPR może służyć jako rama, która znajdzie zastosowanie w wielu różnych środowiskach roboczych z optymalizacją ścieżki klinicznej między sektorami, placówkami i zawodami medycznymi.
Kluczem do lepszych wyników rehabilitacji była współpraca między pracownikami obu placówek medycznych.
Wnioski
W niniejszym badaniu z powodzeniem przeprowadzono utworzenie, wdrożenie i ewaluację zoptymalizowanego międzysektorowego programu rehabilitacji po operacji związanej ze złamaniem stawu biodrowego, ze wskazaniem socjoekonomicznych korzyści takiego sposobu przeprowadzania programu.
ZMPR wykazał tendencje do poprawy poziomu funkcji fizycznej i zmniejszenia ryzyka upadku, zwiększone stosowanie się do programu rehabilitacji i skrócenie czasu koniecznego do osiągnięcia własnych celów rehabilitacyjnych uczestników.
Poprawa podstawowej mobilności i zmniejszenie lęku przed upadkiem były klinicznie znaczące wśród uczestników w okresie 4–6 miesięcy po operacji, co wskazuje na skuteczność ZMPR. Akceptacja programu przez uczestników i ich satysfakcja były wysokie, a po ZMPR nie odnotowano żadnych dodatkowych skierowań na rehabilitację. KZZ, RE-AIM oraz pragmatyczne, zorientowane na użytkownika podejście do tworzenia, wdrażania i ewaluacji zastosowanych wymiarów ramowych wydaje się wykonalne i może przyczyniać się do rygorystycznego planowania i ewaluacji w procesach rozwojowych, wiążących się z innymi ścieżkami biegnącymi przez różne sektory, zawody i specjalizacje medyczne.
Pacjenci osiągnęli taki poziom sprawności, że nie były potrzebne ponowne skierowania na rehabilitację.
Źródło: Evaluation and Program Planning, online od 19.10.2021 r.; wyd. Elsevier. ©2021 The Autors. Na podstawie licencji Creative Commons 4.0 BY (http://creativecommons.org/licenses/ by/4.0/) Adaptacja: Katarzyna Bogiel. Tekst oryginalny wraz z pełną bibliografią znajduje się na stronie: https://doi.org/10.1016/j.evalprogplan.2021.102021
- Michie S. et al., Implementation Science. 2011; 6(1): 42.
- Thomas S., Mackintosh S., Physical Therapy. 2014; 94(11): 1660-1675.
- Glasgow R.E. et al., American Journal of Public Heatlh. 1999; 89(9): 1322-1327.
- Roberts J.L. et al., BMJ Open. 2017; 7(10). Article 014362.
- Nygard H. et al., Clinical Rehabilitation. 2016: 30(5): 472-480.
- Naseri C. et al., Journal of the American Geriatrics Society. 2019; 67(11): 2274-2281.
- Kiami S.R. et al., Archives of Gerontology and Geriatrics. 2019; 82: 106-113.