Wstęp
Starzenie się to cudowne i wyjątkowe doświadczenie. Rozpoczyna się ono w macicy w momencie poczęcia. Nie stanowi patologii, a jedynie odzwierciedla upływ czasu. W wieku 5 lat osobowość danej osoby jest już uformowana, a w wieku 60 lat ujawnia się znak rozpoznawczy starzenia się, czyli nasza niepowtarzalność i wyjątkowość. Nie ma dwóch osób, które starzałyby się identycznie. Wiek chronologiczny wynikający z daty urodzenia nie zawsze odpowiada wiekowi fizjologicznemu. Starzenie się wpływa na różne układy organizmu, w tym krążenia, mięśniowo-szkieletowy, oddechowy, itd. W roku 1989 socjolog i demograf Alfred Sauvy przewidział, że „wiek dwudziesty pierwszy będzie wiekiem starzenia się ludzkości”.
Starzejąca się populacja
Według definicji ONZ dany kraj jest „starzejący się”, jeśli odsetek osób po 60. roku życia osiąga 7%. W Indiach już osiągnięto ten próg, a według prognoz w 2025 r. osoby starsze mają stanowić 12,6% populacji kraju (w Polsce starzenie się społeczeństwa jest o wiele bardziej zaawansowane; w roku 2019 odsetek osób starszych wynosił już 25% - przyp. red.). Według prognoz Wydziału Ludności ONZ w roku 2050 na jedno dziecko na świecie przypadały będą dwie osoby starsze. Wynika z tego, że osoby w wieku 60 i więcej lat w roku 2050 będą stanowiły już 32% światowej populacji. Zmiana w strukturze populacji oznacza większą liczbę osób starszych potrzebujących opieki zdrowotnej. Wśród nich znajdują się osoby o obniżonej funkcji fizjologicznej, cierpiące na poważne choroby, często zagrażające życiu.
Opieka nad pacjentami w stanie krytycznym – typy problemów
Najczęstsze problemy zdrowotne/patologie, z powodu których osoby starsze przyjmowane są na oddział intensywnej opieki medycznej, obejmują ostre zespoły wieńcowe, zawał mięśnia sercowego, nadciśnienie, niewydolność nerek, ostrą niewydolność oddechową, niewydolność wielonarządową, problemy neurologiczne, takie jak udar, choroba Parkinsona itp. Inne częste problemy zdrowotne wymagające zapewnienia opieki na takim oddziale to poważne niedożywienie, upadki i cukrzyca.
Geriatryczne oddziały intensywnej opieki medycznej pojawiły się w odpowiedzi na starzenie się światowej populacji. Postępowanie w chorobach geriatrycznych różni się od postępowania w chorobach pediatrycznych lub młodszych osób dorosłych, zwłaszcza w przypadku osób starszych w stanie krytycznym. Osoba starsza w stanie krytycznym to z definicji osoba w wieku co najmniej 65 lat, która właśnie doświadcza niestabilności lub zmiany fizjologicznej wymagającej pilnej interwencji medycznej i monitorowania.
Według Kenny i wsp. (2003):
- ponad połowa (55,8%) wszystkich dni na OIOM-ie wynika z opieki nad pacjentami w wieku powyżej 65 lat
- gdy już dojdzie do hospitalizacji z powodu choroby zagrażającej życiu, osoby starsze często:
- doświadczają wyższej śmiertelności na OIOM-ie lub ogólnie w szpitalu
- narażone są na ryzyko pogorszenia funkcjonowania.
Przy rosnącej liczbie osób starszych wymagających intensywnej opieki pojawia się potrzeba przyjrzenia się strategiom praktyki i utworzenia wytycznych dla bezpiecznych praktyk fizjoterapeutycznych. By zrozumieć implikacje praktyczne leczenia osób poddawanych intensywnej opiece medycznej, należy wziąć pod uwagę kilka czynników.
Skutki starzenia się
Wpływ starzenia się na układ krążenia i układ oddechowy jest różny u poszczególnych osób. Zmiany strukturalne następujące podczas starzenia się są łatwiejsze do stwierdzenia od zmian fizjologicznych. Zmiany fizjologiczne trudniej zauważyć ze względu na wzajemnie powiązane dynamiczne zmienne.
Zmiany w układzie krążenia
Zmiany strukturalne obejmują zmiany we włóknach kurczliwych mięśnia sercowego, tkance przewodzącej i strukturach zastawek. Dochodzi do spadku ilości tkanki łącznej właściwej. Zmiany naczyniowe obejmują zwiększenie różnorodności komórek śródbłonka, zwiększenie ilości tkanki włóknistej oraz zwapnień i grubości komórek mięśni gładkich.
Jeśli chodzi o fizjologię, zmniejsza się rzut serca (czyli pojemność minutowa serca) z powodu:
- związanego z wiekiem zmniejszenia tętna maksymalnego,
- wydłużenia czasu kurczenia-rozkurczania,
- zmniejszonych możliwości dostosowawczych mięśnia sercowego, prowadzących do większej zależności od powolnego, aktywnego skurczu przedsionka.
- Ponadto dochodzi do zmniejszenia responsywności beta-adrenergicznej, zmniejszenia się wypełnienia rozkurczowego oraz spadku zdolności dostosowywania się do szybkich zmian objętości.
Zmiany w układzie oddechowym
Strukturalne zmiany w układzie oddechowym często są bardzo powolne, ale postępujące. Przed osiągnięciem wieku 60-80 lat nie zauważa się spadku funkcji oddechowej. Kompensacja zmian strukturalnych i fizjologicznych w układzie oddechowym jest zwykle duża w porównaniu z kompensacją w układzie krążenia.
Dochodzi do następujących zmian:
- zwiększenia sztywności tchawicy i oskrzeli wraz ze zmniejszeniem elastyczności ścian i rzęsek oskrzeli w wyniku starzenia się,
- zmniejszenia zdolności dostosowawczych płuc,
- spadku ilości komórek wytwarzających surfaktant.
Do zmian fizjologicznych funkcji oddechowej należą:
- większe zaburzenia stosunku wentylacji do perfuzji, zwiększone zużycie tlenu przez mięśnie oddechowe,
- zmniejszenie siły mięśni wdechowych.
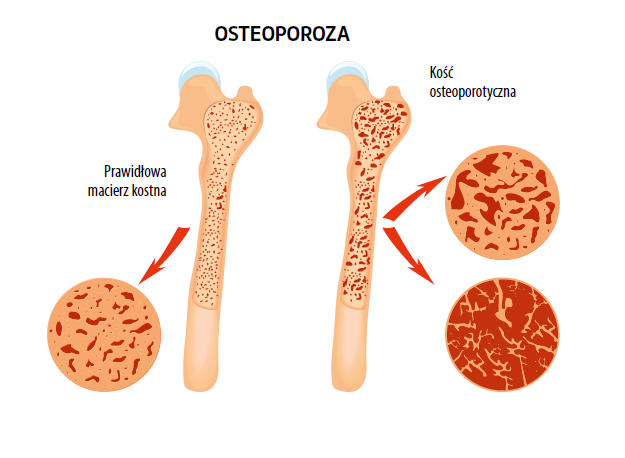
Ponadto w układzie kostnym dochodzi do spadku mineralizacji kości, zmniejszenia przestrzeni międzykręgowej i do sztywności stawów żebrowo-kręgowych, co prowadzi do zwiększenia średnicy przednio-tylnej i pogłębienia kifozy kręgosłupa piersiowego.
Autonomiczny układ nerwowy a starzenie się
Zmiany w aktywności baroreceptorów (odpowiadających za stałą wielkość ciśnienia krwi) i spadek wrażliwości starzejącego się układu naczyniowego prowadzą do nasilonej wraz z wiekiem odpowiedzi ortostatycznej. Objawami z nią związanymi są zawroty głowy, omdlenia, odruchowa tachykardia i symptomatyczny spadek skurczowego ciśnienia krwi.
Wszystkie wyżej opisane zmiany skutkują z kolei zmianami w reakcjach organizmu osoby starszej, która cierpi na problem zdrowotny wymagający interwencji medycznej. Dlatego fizjoterapeuci do pracy z populacją geriatryczną na oddziałach intensywnej opieki medycznej potrzebują bezpiecznego protokołu postępowania.
Implikacje dla praktyki fizjoterapeutycznej
Niezbędne jest stworzenie wytycznych i standardów praktyki fizjoterapeutycznej podczas opieki nad osobami starszymi w warunkach intensywnej opieki medycznej, uwzględniających odpowiednie pomiary oraz środki praktyki klinicznej.
Badanie na oddziale intensywnej opieki medycznej
Powszechnie stosowane pomiary odnośnie do pacjentów geriatrycznych przyjmowanych na oddziały intensywnej opieki medycznej obejmują:
- uproszczoną skalę ostrych stanów fizjologicznych SAPS (Simplified Acute Physiology Score),
- skalę niewydolności narządów związanej z sepsą SOFA (Sequential Organ Failure Assessment),
- skalę oceny ostrego i przewlekłego stanu zdrowia APACHE II (Acute Physiology and Chronic Health Evaluation II),
- skalę CRAMS, oceniającą krążenie, oddychanie, brzuch, motorykę i mowę (Circulation, Respiration, Abdomen, Motor, Speech).
Spośród powyższych najczęściej stosowaną jest skala SAPS II, czyli zmodyfikowana wersja skali SAPS. Okazała się ona być dobrym predyktorem wyników pacjenta na oddziale intensywnej terapii.
Skale te mierzą funkcje pacjenta, parametry fizjologiczne, w tym krążeniowe, które są niezbędne przy podejmowaniu decyzji podczas postępowania z osobami starszymi na oddziale intensywnej opieki medycznej.
Fizjoterapeuta musi zaznajomić się z tymi skalami, jako że różnią się one od skal zwykle stosowanych odnośnie do pacjentów dorosłych.
Opieka nad osobą starszą doświadczającą poważnej lub zagrażającej życiu choroby wiąże się ze znaczącymi wyzwaniami.
Implikacje dla interwencji terapeutycznych
Podczas opieki nad pacjentem nie poddawanym wentylacji należy pamiętać, że u osób starszych często występuje izolowane nadciśnienie skurczowe, czyli ciśnienie skurczowe wyższe od 140 mmHg przy ciśnieniu rozkurczowym niższym od 90 mmHg.
Do implikacji izolowanego nadciśnienia skurczowego należą:
- zmniejszona rezerwa sercowa w warunkach stresu fizjologicznego i wysiłku – zmniejszone tętno maksymalne i rzut serca, skutkujące zmęczeniem, dusznością, wolniejszym wychodzeniem z tachykardii
- Silne tętno na tętnicach, osłabione tętno obwodowe, chłodne kończyny.
Ze względu na te dwa czynniki przed podjęciem jakiejkolwiek interwencji terapeuta powinien:
- ocenić ciśnienie tętnicze (w pozycji leżącej, siedzącej i stojącej) i siłę tętna,
- sprawdzić palpacyjnie na tętnicy szyjnej i na naczyniach obwodowych, czy nie występuje asymetria tętna.
Strategie mobilizacyjne
- Należy unikać przedłużonego pozostawania pacjenta w pozycji leżącej; wstawanie z pozycji leżącej lub siedzącej powinno przebiegać powoli; po zmianie pozycji należy odczekać 1-2 minuty przed wstaniem lub transferem.
- Ze względu na dłuższe wychodzenie z tachykardii, wymagane są odpowiednie przerwy, by pozwolić sercu na powrót do stabilnego stanu.
- Podczas ćwiczeń u osób starszych zalecane są raczej ćwiczenia o krótszym czasie trwania zamiast ćwiczeń wytrzymałościowych, ze względu na dłuższy czas regeneracji.
Podczas sporządzania planów ćwiczeń zamiast wzoru Karvonena należy stosować raczej wskaźnik „wiek minus tętno maksymalne”, by wyznaczać realistyczne poziomy treningu.
Implikacje problemów oddechowych
Obniżona funkcjonalna rezerwa oddechowa prowadzi do duszności i zmniejszonej tolerancji wysiłku. To z kolei tworzy potrzebę mierzenia saturacji przed rozpoczęciem interwencji.
Strategie opieki odnośnie do układu oddechowego:
- Utrzymuj drożność dróg oddechowych pacjenta poprzez pozycję wyprostowaną / zmiany pozycji i leki rozszerzające oskrzela, unikaj technik wymuszonego oddychania ze względu na zmiany w zdolności dostosowawczej układu oddechowego.
- W razie potrzeby podawaj tlen. Dopuszczalna dolna granica poziomu saturacji to zwykle 95% SaO2.
- Strategie oddechowe: należy stosować tylko takie techniki, jak oddychanie wargami (przez częściowo zamknięte usta – pursed lip breathing) lub pogłębione oddychanie w spowolnionym tempie (paced breathing). Należy unikać dużego wysiłku podczas wdechu, a zamiast tego skupić się na wysiłku podczas wydechu w celu poprawienia objętości płuc.
- Utrzymuj nawodnienie pacjenta w celu ułatwienia odkrztuszania; korzystaj raczej z urządzeń typu flutter (trenażer oddechowy wspomagający usuwanie wydzieliny z płuc) niż z manewrów wymuszonego wydechu.
Opieka nad pacjentami poddawanymi wentylacji obejmuje:
- Usuwanie wydzieliny:
- Wydzielinę usuwa się głównie dzięki zapewnieniu odpowiedniej pozycji oraz wibracji; należy unikać opukiwania.
- Odsysanie należy wykonywać ostrożnie; oznakami ostrzegawczymi, na jakie należy uważać, są fluktuacje tętna, hipoksja (ciśnienie parcjalne tlenu poniżej 75 mmHg) i bradykardia (tętno poniżej 55).
- Zmiany ciśnienia u osób starszych powinny prowadzić do natychmiastowego zaprzestania procesu odsysania do momentu stabilizacji parametrów życiowych.
- Należy unikać stosowania ręcznych resuscytatorów ze względu na obniżoną zdolność dostosowawczą płuc; jeśli taki resuscytator jest stosowany, należy zachować najwyższą ostrożność.
- Wczesna mobilizacja w postaci zachęcania pacjenta raczej do wykonywania czynności życia codziennego niż izolowanych ćwiczeń kończyn górnych i dolnych; należy przy tym pamiętać o wytycznych odnośnie do stopniowego repozycjonowania.
Podsumowanie
Rośnie liczba osób starszych potrzebujących opieki zdrowotnej. Osoby te zgłaszają się z zagrożonymi funkcjami fizjologicznymi, co prowadzi do wzrostu liczby osób wymagających intensywnej opieki medycznej. Ze względu na zmiany w układzie krążenia i oddechowym postępowanie z osobami starszymi wymaga wiedzy o tych zmianach.
Implikacje praktyczne obejmują stosowanie wytycznych odpowiednich do badania pacjentów geriatrycznych oraz dostosowanie strategii interwencji do ich specyficznych potrzeb. Umożliwi to fizjoterapeucie wdrożenie niezbędnych zmian, zapewniających standardy bezpieczeństwa podczas opieki.