Obciążenie sportowe stawu biodrowego dziecka może mieć dwojakie znaczenie w praktyce ortopedycznej. Z jednej strony nadmierny wysiłek fizyczny może wywołać patologiczne zmiany w stawie biodrowym dziecka, z drugiej strony pojawia się problem oceny tolerancji obciążeń w przypadku istniejących lub przebytych chorób stawu biodrowego. Do chorób stawu biodrowego wieku dziecięcego/młodzieńczego, które często utrudniają nam podjęcie decyzji, ile i jakiego rodzaju aktywność sportową dziecko może podejmować, należą przede wszystkim: wrodzona dysplazja stawu biodrowego, przemijające zapalenie stawu biodrowego (coxitis fugax), choroba Legga Calve-Perthesa oraz młodzieńcze złuszczenie głowy kości udowej (epiphyseolysis capitis femoris), zaburzenia torsyjne końca proksymalnego kości udowej i anomalie kąta ustawienia panewki. Wymienione jednostki kliniczne uwidaczniają się w wieku szkolnym, a więc w bardzo aktywnej fazie życia.
Celowe działania prewencyjne, narzucające ograniczenia w celu minimalizacji czynników ryzyka, są często trudne do wyegzekwowania w tej grupie wiekowej. Oprócz podporządkowania się młodego pacjenta i przestrzegania przez niego zaleceń ważną rolę odgrywa też otoczenie społeczne – u dzieci i młodzieży uprawiających sporty wyczynowe często obserwuje się dużą presję ze strony trenerów i rodziców, a w przypadku zwolnień z lekcji wychowania fizycznego pojawiają się obawy o gorszą ocenę.
Zapalne choroby stawów typu reumatycznego, septyczne zapalenie stawu biodrowego, zaatakowanie stawu biodrowego w wyniku postępowania chorób metabolicznych lub dysplazji szkieletowej, choroby nowotworowe, torbiele kości i wrodzone wady rozwojowe, takie jak wrodzona wada kości udowej, nie zostaną omówione w niniejszym przeglądzie, ponieważ wymagają leczenia układowego o wysoce zindywidualizowanym charakterze, przez co podanie ogólnych zaleceń nie jest możliwe.
Objawy dysplazji stawu biodrowego
Dysplazja stawu biodrowego jest zaburzeniem rozwojowym tego stawu. Badanie ultrasonograficzne noworodków (ultrasonografia stawu biodrowego wg Grafa) umożliwia wczesne wykrycie tego zaburzenia. W razie stwierdzenia zdecentralizowanych lub nawet zwichniętych głów kości udowych niezbędne jest wdrożenie wczesnej terapii7. W większości przypadków poprawę osiąga się metodami zachowawczymi – poprzez odpowiednie leczenie, repozycjonowanie i odwodzenie, aż do osiągnięcia przez staw odpowiedniego stopnia dojrzałości.
Stawy biodrowe niepoddające się repozycji za pomocą metod zachowawczych często muszą zostać ustawione. W zależności od wieku pacjenta i stopnia zwichnięcia stosuje się w tym celu różnorakie procedury dodatkowe dotyczące proksymalnej części kości udowej (derotacyjna osteotomia szpotawiąca ze skróceniem lub bez) lub wykusza stawowego (osteotomia wg Pembertona lub Degi). Bardzo ważne jest, aby każde leczone biodro było kontrolowane do końca okresu wzrostowego. Obowiązkowe są badania radiologiczne, gdy dziecko osiąga kolejne kamienie milowe, czyli przy rozpoczęciu chodzenia, przed pójściem do szkoły, w okresie dojrzewania i pod koniec wzrostu5. Wykrycie tzw. dysplazji resztkowych lub zmian kształtu głowy kości udowej z zaburzeniem kongruencji stawu, do którego może dojść w wyniku martwicy głowy kości udowej, są decydujące dla oceny przyszłej tolerancji obciążeń i ryzyka choroby zwyrodnieniowej stawów.
Powszechne są również wady osiowe i rotacyjne, takie jak typowe biodra koślawe i zrotowane ku przodowi (coxa valga et antetorta). Taka sytuacja sprzyja niestabilnościom, które mogą pozostawać bezobjawowe przez długi czas i stają się zauważalne dopiero po wtórnym do nich uszkodzeniu obrąbka lub chrząstki4. Ze względu na zalecenia lub ograniczenia sportowe decydujące znaczenie ma wywiad i kontrola wyników leczenia. Prawidłowo leczone biodra, niewykazujące odchyleń radiologicznych podczas wzrostu, należy uważać za zdrowe i charakteryzujące się normalnymi możliwościami tolerancji obciążeń. Jeśli występują szczątkowe dysplazje, należy udzielać odpowiednich zaleceń i w taki sposób prowadzić pacjenta, aby maksymalne obciążenia, związane przykładowo z joggingiem długodystansowym lub sportami wyczynowymi, były realizowane jedynie w ograniczonym zakresie. Wystąpienie dolegliwości jest zawsze sygnałem alarmowym, który wymaga dalszej diagnostyki.
Obecne postępowanie obejmuje badanie za pomocą rezonansu magnetycznego, artrografii i, jeśli to możliwe, zastosowanie trakcji. Celem takiego postępowania jest wykrycie uszkodzenia chrząstki i obrąbka na wczesnym etapie. Radialna metoda obrazowania głowy kości udowej jest również bardzo pomocna w ocenie przesunięcia szyjki kości udowej i ewentualnego konfliktu udowo-panewkowego (CAM). Nierzadko zmiany takie występują w połączeniu z dysplazją stawu biodrowego4.
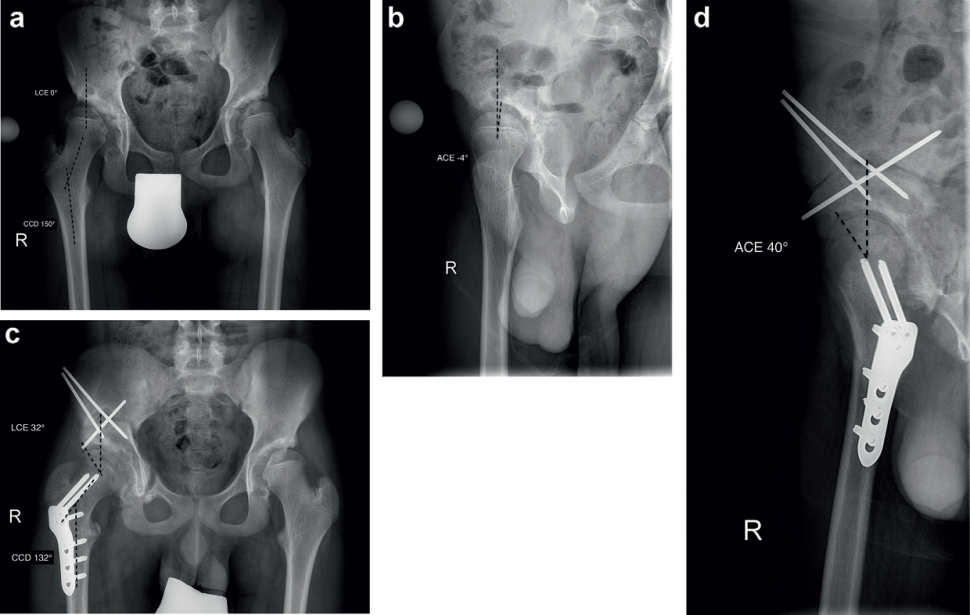
Oczywiście pod uwagę należy wziąć również wiek pacjenta. Badania takie dotyczą starszych dzieci, u których są one możliwe do przeprowadzenia. Wzrost panewki (acetabulum) ulega zakończeniu w wieku 13–14 lat. Dolegliwości związane ze sportem stają się istotne, kiedy dziecko osiąga większą masę ciała oraz rozwija się masa mięśniowa. Ciągle opracowywane są nowe możliwości obrazowania, ukazujące w wysokiej rozdzielczości poszczególne przekroje przez struktury chrzęstne, tak aby diagnostyka objawów związanych z przeciążeniem chrząstki stawała się coraz wcześniejsza i bardziej precyzyjna10. Morfologia panewki oceniana jest głównie na natywnym zdjęciu rentgenowskim (zdjęciu pustym, bez kontrastu – przyp. red.). Na zdjęciu przeglądowym miednicy zaznacza się kąty oraz linie pomocnicze: lateral center-edge angle (kąt LCE: w projekcji A-P kąt utworzony pomiędzy linią pionową a linią przechodzącą przez środek kości udowej oraz krawędź boczną panewki – przyp. red.), acetabular index (kąt zawarty pomiędzy linią poziomą a linią przechodzącą przez przyśrodkową i boczną krawędź panewki – przyp. red.), kąt pokrycia według Tschaunera (niem. Tragflächenwinkel nach Tschauner), czy też kąt panewki (AC) oraz kąt szyjkowo-trzonowy (kąt CCD). Do oceny wymienionych parametrów stosuje się normy wiekowe (ryc. 1a)3. Kąt CE (ang. center-edge) może być określany dopiero od 5. roku życia – wartości uzyskane w wieku wcześniejszym są nieprecyzyjne, ponieważ jądro głowy kości udowej jest zbyt małe. W wieku 8 lat za wartość normalną przyjmuje się kąt CE powyżej 20 stopni, od 9 lat – powyżej 25 stopni, a dla osób dorosłych – powyżej 30 stopni.
Pokrycie przednie oceniane jest na projekcji zwanej false profile, przy wykorzystaniu anterior center edge, czyli kąta ACE (kąt między linią pionową a linią łączącą środek kości udowej z częścią przednią stropu panewki –przyp. red.) (ryc. 1b). Istotna jest również ocena profilu rotacji. Z klinicznego punktu widzenia ocena torsji szyjki kości udowej w pozycji leżenia na brzuchu jest często wystarczająca. W przypadku stwierdzenia nieprawidłowości zaleca się ocenę za pomocą rotacyjnego rezonansu magnetycznego kończyny dolnej. Ze względu na higienę radiologiczną należy unikać rotacyjnej tomografii komputerowej, zalecenie to dotyczy zwłaszcza dzieci i młodzieży2. Rotacyjny rezonans magnetyczny ze względu na niewiele warstw i sekwencji charakteryzuje się krótkim czasem badania i zwykle można go przeprowadzić bez żadnych problemów już u dzieci od 6. roku życia. Klasyczne projekcje Müllera-Rippsteina do oceny torsji szyjki kości udowej charakteryzują się wysokim poziomem ekspozycji na promieniowanie. Dzięki nowszej technologii można tego w dużej mierze uniknąć.
Jeśli w trakcie opisanej wyżej diagnostyki zostanie stwierdzona klinicznie istotna dysplazja stawu biodrowego, obciążenie sportem należy ograniczyć do takiego stopnia, aby zmniejszyć ból. Zwłaszcza sporty wyczynowe z dużym obciążeniem stawu biodrowego – bieganie, piłka nożna, piłka ręczna, hokej na lodzie, sporty walki – nie są odpowiednie w przypadku dysplazji stawu biodrowego.
Przy występowaniu dużego stopnia dysplazji lub pojawianiu się objawów nawet przy niewielkim obciążeniu, należy rozważyć korekcję operacyjną. W grupie wiekowej dzieci, które regularnie uprawiają sport lub trenują już w ukierunkowany sposób, zasadniczo możliwe są interwencje w zakresie reorientacji panewki. Po osiągnięciu przez dziecko 8. roku życia złotym standardem w przywracaniu pokrycia głowy kości udowej jest potrójna osteotomia (ryc. 1c, 1d). Po zamknięciu się strefy wzrostu w kształcie litery Y preferuje się osteotomię okołopanewkową sposobem Ganza, ponieważ zostaje wówczas zachowana wewnętrzna część obręczy miednicy, uzyskuje się większą stabilność pierwotną i szybszą konsolidację kości5.
Pełne przywrócenie funkcji stawu po rehabilitacji pooperacyjnej trwa nawet rok. Ścisłe odciążenie bez kontaktu z podłożem jest wskazane przez 6 tygodni, po czym stopniowo zwiększa się obciążenie. Aktywna odbudowa mięśni i rozpoczęcie lekkiego wysiłku sportowego może nastąpić po około 3 miesiącach.
Jeśli utrzymują się resztkowe objawy, należy dostosować do nich aktywność sportową; sensowne wydaje się częściowe zwolnienie dziecka z zajęć gimnastycznych. Szczególnie obciążające są biegi długodystansowe, jazda na łyżwach, narciarstwo i sporty kontaktowe (piłka nożna, sporty walki, piłka ręczna). Jazda na rowerze, pływanie i gimnastyka mają łagodniejszy charakter i nie obciążają w znacznym stopniu stawu biodrowego12.
Ryc. 1. 1a. 13-letni pacjent z nieleczoną dysplazją stawu biodrowego; brak wystarczającego pokrycia bocznego (kąt LCE : 0 stopni) z wtórnymi zmianami w stropie panewki (torbiel) i koślawą biodra (kąt CCD: 150 stopni). 1b. W projekcji false profile kąt ACE jest ujemny (–4 stopnie); pacjent skarżył się na ból po długotrwałym chodzeniu i utykanie. 1c. Wykonano potrójną osteotomię i szpotawiącą osteotomię międzykrętarzową. Kąt CE i kąt CCD po operacji mieszczą się w normalnym zakresie. 1d. Skorygowano również pokrycie przednie stawu (kąt ACE: 40 stopni).
Sporty związane z obciążeniem stawu biodrowego
- Dyscypliny sportu i aktywności niezagrażające stawom biodrowym
- Pływanie
- Jazda na rowerze
- Chodzenie, spacerowanie
- Gimnastyka
- Dyscypliny sportu obciążające stawy biodrowe
- Piłka nożna
- Hokej na lodzie
- Piłka ręczna
- Siatkówka
- Sporty walki
- Dyscypliny sportu w średnim stopniu obciążające stawy biodrowe
- Biegi wytrzymałościowe
- Tenis
- Jazda na nartach
- Biegi narciarskie
Czym jest choroba Perthesa?
Choroba Perthesa jest to zaburzenie krążenia w obszarze stawu biodrowego, prowadzące do jałowej martwicy głowy kości udowej. Przyczyna jej rozwoju nadal pozostaje niejasna. Do tej pory pod uwagę brane są takie czynniki jak anomalie naczyniowe, zaburzenia krzepnięcia, zwiększone ciśnienie w stawie lub strukturach kostnych, opóźniony wiek kostny lub przejściowe zaburzenia wzrostu, a także nieprawidłowe odżywianie i wpływy genetyczne. Chłopcy są czterokrotnie bardziej narażeni na występowanie tego schorzenia. Maksymalny wiek, w którym dochodzi do jego manifestacji, zawiera się w przedziale od 4 do 10 lat. Im później wystąpi początek choroby, tym rokowanie jest gorsze.
Morfologiczne cechy przebiegu choroby są zawsze takie same; wyróżnia się etap początkowy, fazę kondensacji, fazę fragmentacji i fazę końcową. Czas trwania choroby jest różny i wynosi od 2 do 4 lat. Zarówno wiek pacjentów, u których dochodzi do wystąpienia choroby, jak i czas potrzebny do jej wyleczenia, pozwalają wysnuć wniosek o jej uciążliwości ze względu na konieczność odciążenia i związane z tym absolutne restrykcje dotyczące aktywności sportowej. Z historycznego punktu widzenia chorobę Perthesa leczono poprzez ścisłe odciążenie stawu biodrowego. Cel ten osiągano przez zastosowanie wózka inwalidzkiego lub różnych ortez odciążających i odwodzących. Takie postępowanie wiązało się ze znacznym negatywnym wpływem na rozwój dzieci, także z punktu widzenia społecznego. Powodowało bowiem często wieloletnie wykluczenie z uczestnictwa w aktywnościach sportowych i wypoczynku z rówieśnikami. Oczekiwania pacjentów i rodziców zmieniły się w ciągu ostatnich kilkudziesięciu lat. Ortezy odciążające lub szyny odwodzące nie są obecnie powszechnie akceptowane przez grupy, dla których sport i aktywny wypoczynek są bardzo ważne13. W wielu ośrodkach koncepcja leczenia uległa zmianie i całkowite odciążenie stawu jest zalecane tylko w okresach występowania bólu, które zwykle pojawiają się na początku choroby. Normalne codzienne obciążenie może być dozwolone bez ograniczeń, kiedy dolegliwości się zmniejszają.
Bieganie, sporty typu stop-and-go i sporty kontaktowe nie są zalecane w aktywnej fazie choroby. Dopuszcza się jednak wówczas pływanie, jazdę na rowerze lub gimnastykę. Częściowe lub całkowite zwolnienie z zajęć wychowania fizycznego może mieć sens w zależności od występujących objawów.
Niezbędna jest intensywna fizjoterapia, której celem jest utrzymanie właściwej kongruencji stawu. Na pierwszym planie znajduje się utrzymanie ruchomości, zwłaszcza odwodzenia, i unikanie przykurczów przywodzicieli. Ćwiczenia powinny być zintegrowane z codzienną rutyną i wykonywane samodzielnie, pod nadzorem rodziców przeszkolonych przez terapeutów.
Cały czas kontrowersje budzi pytanie, jakie obciążenie i na jakim etapie choroby wpływa na końcowy wynik leczenia, a tym samym na kształt głowy kości udowej. Nie dysponujemy danymi ilościowymi dotyczącymi obciążenia stawu biodrowego dziecka w życiu codziennym oraz podczas uprawiania sportu. U dorosłych staw biodrowy dźwiga nawet 2,5-krotność masy ciała, a podczas biegania wartość ta wzrasta nawet 5-krotnie. U dzieci występuje znacznie większa częstotliwość kroków, co może również skutkować zwiększonym obciążeniem stawu6. Oprócz podejścia zachowawczego jako samodzielnej formy terapeutycznej celem jest również poprawa trwałości wyniku interwencji chirurgicznej, jeżeli jej wykonanie było konieczne.
Interwencja korekcyjna może polegać na przeprowadzeniu klasycznej międzykrętarzowej osteotomii szpotawiącej lub może dotyczyć interwencji po stronie panewki stawu biodrowego. Zastosowanie znajduje osteotomia Saltera i potrójna osteotomia miednicy. Osteotomię kości udowej i miednicy można również połączyć (Super Containment Operation). Pod względem funkcjonalnym wadą międzykrętarzowej osteotomii szpotawiącej jest skrócenie kończyny dolnej, co w dłuższej perspektywie może mieć również negatywny wpływ na możliwość uprawiania sportu. Jednak w przypadku, gdy występuje silna tendencja do lateralizacji głowy kości udowej, jest ona nieunikniona. Osteotomia miednicy, zwłaszcza potrójna osteotomia, wiąże się z dużym potencjałem uzyskania korekcji i pozwala uniknąć problemu różnicy długości kończyn dolnych. Tym niemniej jest ona technicznie wymagającą i skomplikowaną procedurą.
Rehabilitacja po osteotomii miednicy mająca charakter mobilizacji w częściowym odciążeniu realizowana jest przez 6 tygodni. Rozpoczęcie aktywności sportowej jest możliwe najwcześniej po 3 miesiącach. Kątowo stabilne proksymalne płytki kości udowej mogą być w pełni obciążone już wcześniej, jeżeli obciążenie zostanie dostosowane do bólu. Ćwiczenia bierne pozostają ważnym filarem terapii do czasu wyleczenia martwicy głowy kości udowej. Należy bowiem pamiętać, że choroba nie ustaje pomimo operacji.
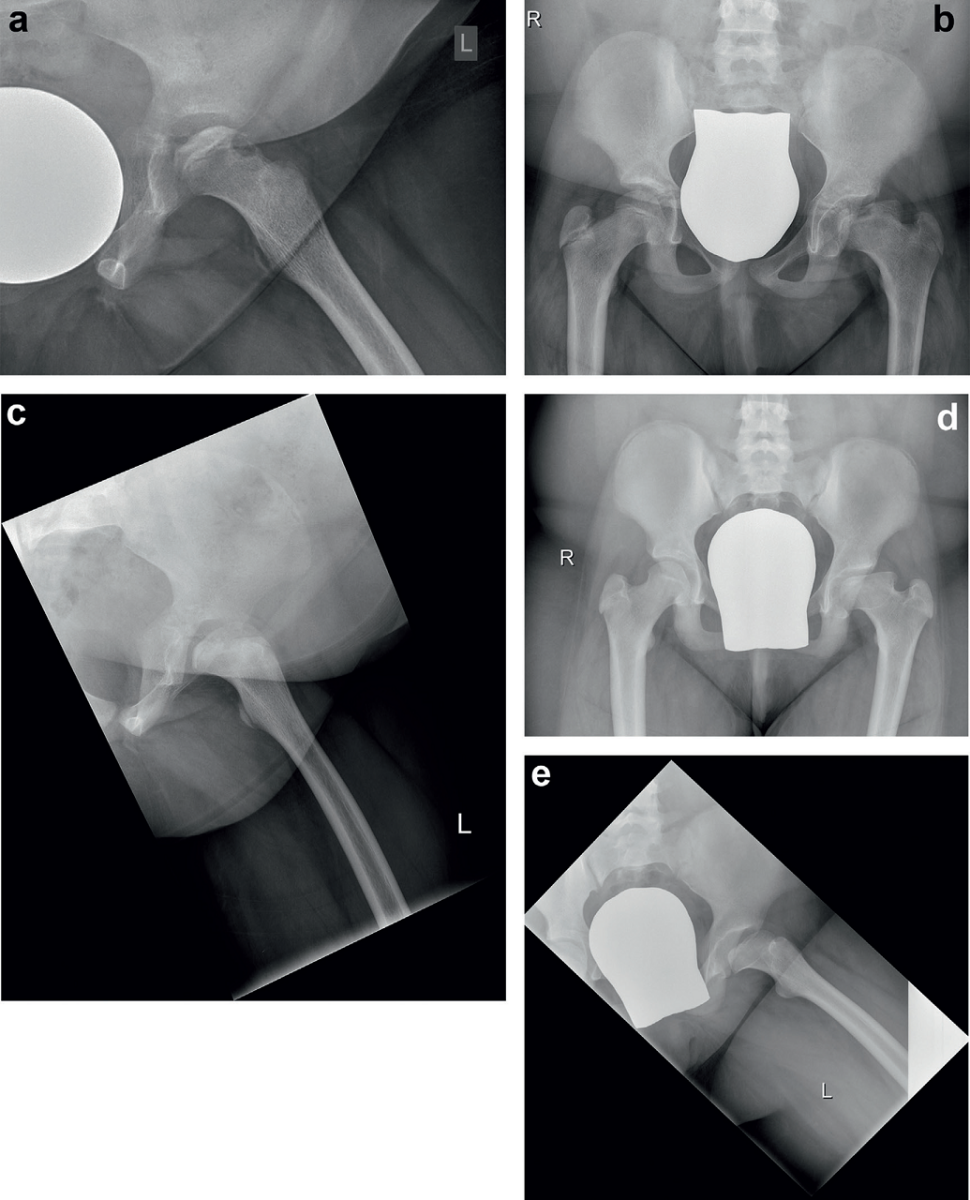
Chociaż dostępne są liczne, przeważnie retrospektywne badania obejmujące duże liczby przypadków, nie ma ogólnie obowiązującej, opartej na dowodach naukowych koncepcji terapii choroby Perthesa. Problem wszystkich długoterminowych badań polega na interpretacji wyników. Klasyczna ocena powodzenia terapeutycznego przeprowadzana jest na podstawie obrazu radiologicznego. Klasyfikacje Cateralla i Herringa oceniają stopień dezintegracji głowy kości udowej i w związku z tym bezpośrednio odnoszą się do końcowego stadium, które ocenia się za pomocą klasyfikacji Stulberga. Konsekwencją braku kongruencji stawu są zespoły konfliktu (impingement), a także możliwość występowania niestabilności (ryc. 2a-e).
Rozwój nowoczesnej chirurgii stawów doprowadził do bardziej precyzyjnego postrzegania wtórnych deformacji głowy kości udowej. W obecnych warunkach leczenie chirurgiczne z wykorzystaniem artroskopowego lub otwartego modelowania głowy kości udowej zajmuje stałą pozycję w opiece nad pacjentem po przebytej chorobie Perthesa. Plastyka głowy kości udowej, opisana przez zespół skupiony wokół Ganza, jest koncepcją terapii istotnych zmian deformacyjnych głowy kości udowej (hinge abduction) 8. Nie zostało jeszcze ostatecznie wyjaśnione, w jakim zakresie można za jej pomocą poprawić rokowania długoterminowe.
Zakres aktywności sportowej i tolerancja obciążeń po ustąpieniu choroby Perthesa musi zostać ustalona indywidualnie. Dobre wyniki pod względem morfologii (Stulberg I i II) i brak dolegliwości klinicznych można ocenić jako stan całkowitej zdolności do przyjmowania obciążeń. Bardziej wyraźne deformacje muszą być poddawane długoterminowej kontroli radiologicznej i klinicznej, aby na czas zidentyfikować rozwój wtórnych uszkodzeń chrząstki i obrąbka jeszcze we wczesnym stadium. Podobnie jak w przypadku dysplazji stawu biodrowego, rezonans magnetyczny może dostarczyć ważnych informacji na temat stanu stawu w odniesieniu do początkowego uszkodzenia chrząstki i obrąbka oraz obrzęku przeciążeniowego. W przypadku dolegliwości klinicznych i znacznych ograniczeń ruchu należy zmniejszyć obciążenie sportowe, a wszelkie ewentualne zabiegi chirurgiczne rozważać, biorąc po uwagę poziom aktywności dziecka. Należy również obserwować różnicę w długości kończyn dolnych i korygować ją za pomocą odpowiedniego obuwia lub epifizjodezą stref wzrostowych po przeciwnej stronie, w pobliżu stawu kolanowego. W niektórych przypadkach konieczne są również osteotomie proksymalnej części kości udowej polegające na koślawieniu – w celu poprawy stosunków biomechanicznych.
Ryc. 2. Czteroletnia dokumentacja radiologiczna przebiegu leczenia pacjentki z chorobą Perthesa. Z powodu przebytego w przeszłości przeszczepu nerki i wielokrotnych, długotrwałych pobytów w szpitalu pacjentka nie wyrażała zgody na operację. 2a. Początkowy etap z kondensacją całej nasady. 2b, 2c. Dwa lata później, pod koniec etapu fragmentacji, widoczne jest spłaszczenie głowy kości udowej. 2d, 2e. Obraz odpowiada stadium V Stulberga (hinge abduction), ale mimo to, dzięki konsekwentnej fizjoterapii, staw biodrowy zachował nadal dobrą ruchomość (odwiedzenie do 50 stopni) i nie dokucza pacjentce. Obciążenia sportowe są niewielkie. Należy spodziewać się wtórnej choroby zwyrodnieniowej stawów.
Młodzieńcze złuszczenie głowy kości udowej - objawy, przyczyny i leczenie
Młodzieńcze złuszczenie głowy kości udowej (epiphysiolysis capitis femoris), zwane po angielsku Slipped Capital Femoral Epiphysis (SCFE), jest najczęstszą chorobą stawu biodrowego w grupie wiekowej nastolatków. Chłopcy chorują dwa razy częściej niż dziewczęta. Istnieją różne teorie na temat patogenezy tej jednostki chorobowej. Zawsze pewne znaczenie ma brak równowagi hormonalnej, co znajduje odzwierciedlenie w szczytowym wieku zachorowań (10–14 lat), przypadającym na okres dojrzewania. Często choroba dotyczy otyłych nastolatków.
Od niedawna toczą się również dyskusje o pewnych typach morfologii stawu biodrowego, które są szczególnie podatne na młodzieńcze złuszczenie głowy kości udowej. Bardzo ważną rolę odgrywają stosunki sił skrętnych (torsji). Niekorzystne jest zwłaszcza zmniejszone przodopochylenie (antewersja) szyjki kości udowej, szczególnie przy jednoczesnym tyłopochyeniu (retrowersji) panewki (tzw. cross over sign na zdjęciu przeglądowym miednicy).
Wreszcie takie dyscypliny sportu jak piłka nożna czy hokej na lodzie również są wskazywane jako czynnik sprzyjający rozwojowi choroby, jeśli są intensywnie uprawiane w okresie wzrostu9. Szczególnie powszechny jest tu patomorfologiczny typ deformacji zwanej Tilt Deformity lub Pistol Grip Deformity, który można interpretować jako konsekwencję przewlekłej choroby młodzieńczego złuszczenia głowy kości udowej, prowadzącej do konfliktu udowo-panewkowego typu CAM (czasami zwanego także typem krzywkowym – przyp. red.)1.
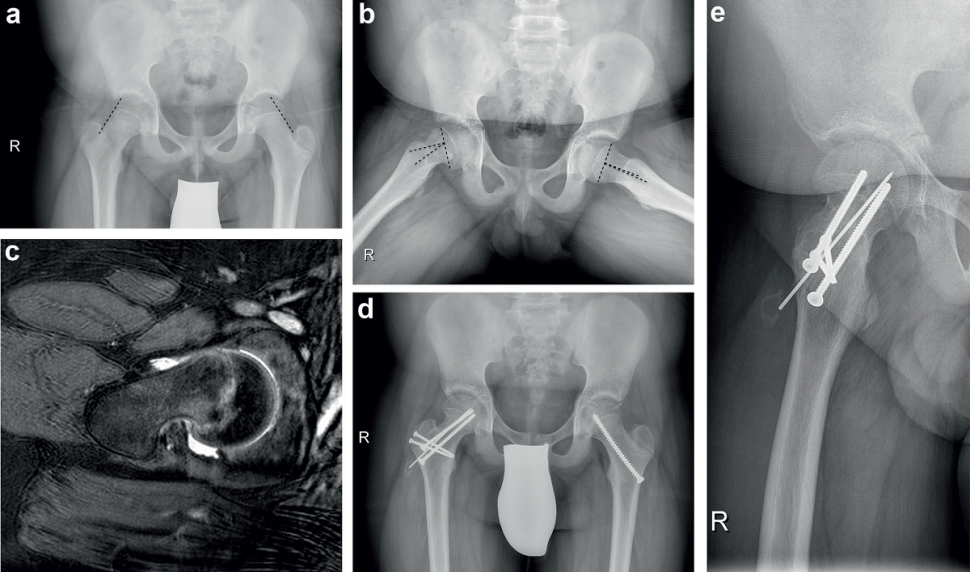
Epifizjoliza występuje, gdy pierścień okołochrzęstny pęka. Jest on cieńszy u nastolatków niż u dzieci. Jeśli siły ścinające są odpowiednio duże, nasada bliższa kości udowej zsuwa się (złuszcza się), głowa kości udowej pozostaje w panewce, a szyjka kości udowej przemieszcza się w kierunku dobrzusznym, dobocznym i dogłowowym. Powstaje przez to obraz odwrotny, czyli nasady, która ześlizgnęła się w kierunku doogonowym, doprzyśrodkowym i dogrzbietowym, co jest widoczne szczególnie dobrze na zdjęciu rentgenowskim biodra w projekcji Lauensteina (ryc. 3b). Można wówczas zmierzyć kąt złuszczania (kąt Southwicka). Na zdjęciu w płaszczyźnie przednio-tylnej oznaki patologii są znacznie bardziej dyskretne. W tej sytuacji można wyrysować styczną szyjki kości udowej, która w przypadku młodzieńczego złuszczenia głowy kości udowej nie przecina nasady (ryc. 3a), a ponadto wysokość nasady może być zmniejszona w porównaniu ze stroną przeciwną. W każdym razie konieczne jest wykonanie zdjęć rentgenowskich w dwóch płaszczyznach. Zawsze bada się i porównuje ze sobą obie strony (porównanie z przeciwną stroną i wykluczenie obustronnego młodzieńczego złuszczenia głowy kości udowej).
Jeśli to możliwe, obecnie zaleca się również uzupełniającą diagnostykę za pomocą rezonansu magnetycznego. Dzięki temu badaniu możliwa jest przedoperacyjna ocena przepływu krwi do głowy kości udowej, co jest szczególnie przydatne w przypadku silnego procesu złuszczania. Dzięki metodzie radialnej można bardziej szczegółowo uwidocznić kształt głowy kości udowej i lepiej ocenić stopień uszkodzenia.
Z powodu bólu zdjęcie rentgenowskie w obciążeniu osiowym nie zawsze jest bezproblemowe do wykonania, a rezonans magnetyczny nierzadko wykrywa znacznie większy kąt uszkodzenia, niż można by oczekiwać po zdjęciu rentgenowskim (ryc. 3c). Nie jest to bez znaczenia dla decyzji terapeutycznej, gdyż tendencja do przeprowadzania otwartej repozycji nasady zwiększa się nawet przy umiarkowanych kątach ześlizgu11, a ocena deformacji głowy kości udowej przy wyborze zabiegu chirurgicznego (redukcja otwarta versus unieruchomienie in situ) ma znaczenie decydujące. Rezonans magnetyczny może również dostarczyć dodatkowych informacji do oceny stadium zaawansowania młodzieńczego złuszczenia głowy kości udowej i pomaga stwierdzić, czy mamy do czynienia z sytuacją ostrą, czy przewlekłą. Obecność kalusa (kostniny) wskazuje na przebieg przewlekle postępujący, w przypadku którego proces przebudowy już się toczy, natomiast w stanach ostrych nasada jest przeważnie całkowicie odłączona. W takich przypadkach typowy jest również krwawy wysięk w stawie.
Oczywiście ważny jest także wywiad chorobowy i badanie kliniczne. Możemy wówczas dowiedzieć się, czy rozwój objawów był powolny i towarzyszyło mu utykanie oraz utrata zakresu rotacji wewnętrznej, czy też nagle doszło do utraty funkcji stawu biodrowego. Objaw Drehmanna jest typowym objawem podczas badania klinicznego: kończyna dolna zbacza do rotacji zewnętrznej i odwiedzenia przy biernym zgięciu stawu biodrowego.
Połączenie długotrwałych objawów z nagłym pogorszeniem jest typowe dla przejścia w fazę ostrą przewlekłego procesu złuszczania, w którym nasada nagle całkowicie się odłącza po okresie stopniowego obluzowywania się. Problem ten może być wywołany nagłym ruchem. U młodzieży w przypadku kontuzji sportowych z nagłym ograniczeniem ruchomości stawu biodrowego należy zawsze brać pod uwagę młodzieńcze złuszczenie głowy kości udowej.
Ból często nie jest zlokalizowany bezpośrednio w stawie biodrowym, a raczej w udzie lub nawet w stawie kolanowym. Leczenie jest wieloaspektowe. Zasadniczo ma ono charakter chirurgiczny. Z jednej strony o wyborze procesu decyduje stopień uszkodzenia, z drugiej zaś istotnym czynnikiem jest stabilność.
Ostre niestabilne złuszczenie wiąże się z wysokim ryzykiem martwicy głowy kości udowej i musi być szybko leczone. W przypadku postaci przewlekłych jest nieco większy margines czasu na diagnostykę przedoperacyjną, wyjaśnienie sytuacji i postępowania dziecku i jego opiekunom oraz zaplanowanie zabiegu. Młodzieńcze złuszczenie głowy kości udowej jest zazwyczaj określane jako "przypadek ortopedyczny wymagający natychmiastowego działania". Przy dzisiejszej wiedzy i rozwoju bardziej złożonych technik chirurgicznych, których celem jest możliwie jak najbardziej anatomiczna rekonstrukcja stawu biodrowego, należy spojrzeć na wszelkie uwarunkowania w bardziej wszechstronny sposób. W szczególności złuszczenia wysokiego stopnia mają zwykle charakter ostry i są niestabilne. W tym przypadku leczeniem z wyboru jest obecnie otwarta redukcja przy użyciu zmodyfikowanej techniki osteotomii Dunna (ryc. 3d, 3e)11. Jednak taka operacja powinna być wykonywana w ośrodkach, w których zatrudniony jest personel mający niezbędną wiedzę i przygotowanie.
Dlatego w indywidualnych przypadkach sensowne może być przeprowadzenie ostrożnej zamkniętej (częściowej) redukcji i unieruchomienia na miejscu (druty lub śruby) jako środka doraźnego oraz szybkie przeniesienie pacjenta do wyspecjalizowanego ośrodka w celu ostatecznego wykonania otwartej redukcji. Łagodne przypadki, które mogą być uznane za stabilne, należy już przed zabiegiem przenieść do właściwego ośrodka w celu zaplanowania prawidłowego postępowania. Należy unikać wymuszonych zamkniętych prób repozycji i ostrego unieruchamiania w pośpiechu przez nieprzygotowany zespół, ponieważ należy spodziewać się powikłań, takich jak martwica głowy kości udowej i gorszych wyników w dłuższej perspektywie. W przypadku mniejszych kątów ześlizgu (poniżej 30 stopni) fiksacja in situ nadal jest stosowanym rozwiązaniem. Szczególnie u młodszych pacjentów istnieje potencjał przebudowy, który może zrekompensować resztkową deformację. Ponieważ jednak udowodniono też, że nawet niewielkie ześlizgnięcie powoduje znaczne deformacje typu CAM, pacjenci ci powinni być uważnie monitorowani; jeżeli to konieczne, wskazane jest wtórne leczenie konfliktu panewkowo-udowego.
Nie należy zapominać o dokonaniu diagnostyki strony przeciwnej. Profilaktyczne stabilizowanie wykonywane po stronie przeciwnej jest nadal standardowym zaleceniem, zwłaszcza u pacjentów otyłych. Ryzyko powikłań jest niskie, ponieważ anatomia szyjki kości udowej jest wówczas normalna, a unieruchomienie jest technicznie łatwiejsze do wykonania niż w przypadku złuszczonej nasady kości udowej. Można stosować zarówno druty, jak i śruby, przy czym gładkie druty umożliwiają również większy resztkowy wzrost i są korzystniejsze u młodszych dzieci. W odniesieniu do tolerancji obciążeń i możliwości uprawiania sportu decydujące znaczenie ma przede wszystkim stabilność. Świeżo zdiagnozowana epifizjoliza wymaga natychmiastowego odciążenia i odpoczynku w łóżku do czasu podjęcia leczenia. W przypadku transfiksacji możliwość obciążania uzależniona jest również od samego zabiegu. Uważa się, że śruby są bardziej stabilne niż druty Kirschnera. Za pomocą śrub de facto uzyskuje się epifizjodezę, której przebieg można zaobserwować w ocenie radiologicznej. Nieograniczone obciążenie jest możliwe dopiero po zamknięciu się strefy wzrostowej. Gładkie druty pozwalają na pewien wzrost resztkowy. Dopóki strefa wzrostu jest otwarta, duże obciążenia (występujące m.in. przy bieganiu, skakaniu, w sportach kontaktowych) są niedozwolone. W szczególności należy zwracać uwagę na to, że druty mogą stać się zbyt krótkie z powodu ciągłego wzrostu, co może wymagać ponownego zabiegu. Ostatecznie sytuację można uznać za całkowicie stabilną dopiero po zamknięciu strefy wzrostu nasady. W przypadku bardziej inwazyjnych zabiegów chirurgicznych, takich jak otwarta redukcja ze zmodyfikowaną osteotomią Dunna, zwykle przeprowadza się osteosyntezę śrubową, czasami w połączeniu z drutami Kirschnera. Ponadto istnieje metoda osteotomii krętarzowej (Trochanteric-flip osteotomy) – wiąże się z koniecznością uzyskania dostępu do stawu biodrowego, który poddaje się refiksacji za pomocą śrub. Konieczne jest co najmniej sześciotygodniowe odciążenie.
Ćwiczenia bierne stawu są ważne w celu utrzymania zakresu ruchomości i uniknięcia zrostów torebkowych. Następnie przy braku przeciwwskazań widocznych w obrazie radiologicznym obciążenia można zwiększyć. Chodzenie bez kul jest zwykle możliwe po 12 tygodniach.
W ramach kontroli radiologicznej należy zwrócić szczególną uwagę na możliwość wystąpienia powikłania w postaci martwicy głowy kości udowej. Ryzyko jest szczególnie wysokie w ciągu pierwszych 6 miesięcy – w tym czasie nie powinien być uprawiany żaden sport. Niezależnie od metody leczenia, ostateczne obciążenia sportem są możliwe dopiero po zakończeniu fazy przebudowy (remodellingu). Także w tym przypadku czynnikami decydującymi są szczątkowe deformacje (ryzyko konfliktu CAM), kongruencja stawu i istniejące uszkodzenie chrząstki. Podobnie jak w odniesieniu do wszystkich pozostałych schorzeń najskuteczniejszą metodą oceny stanu stawu biodrowego u dzieci po przebytych chorobach jest diagnostyka za pomocą rezonansu magnetycznego, jednak konwencjonalne zdjęcia rentgenowskie również pozostają istotnym narzędziem diagnostycznym.
Ryc. 3. Młodzieńcze złuszczenie głowy kości udowej po prawej stronie. Przebieg kliniczny odpowiadał stanowi ostremu powstałemu na tle toczącego się stanu przewlekłego. 3a. Na zdjęciu w płaszczyźnie A-P styczna szyjki kości udowej ledwo przecina nasadę. 3b. Obraz osiowy pokazuje kąt ześlizgu: 28 stopni. Należy zauważyć, że bliższa część kości udowej nie została ujęta w ściśle osiowym obciążeniu (ustawieniu). Często tak się dzieje z powodu bólu, a oszacowany kąt ześlizgu jest mniejszy niż w rzeczywistości. 3c. Rezonans magnetyczny wykazuje znacznie większe złuszczenie, co zostało potwierdzone klinicznie występowaniem wyraźnego objawu Drehmanna. 3d, 3e. Dokonano otwartej repozycji ze zmodyfikowaną osteotomią Dunna i odbudową offsetu szyjki kości udowej (zdjęcie rentgenowskie 12 miesięcy po operacji).
Przemijające zapalenie stawu biodrowego - objawy i leczenie
Przemijające zapalenie stawu biodrowego (coxitis fugax) jest to przemijający wysięk i obrzęk torebki stawowej w wyniku infekcji wirusowej – jako reakcja układu odpornościowego. Występuje zwykle u dzieci w wieku 3–6 lat.
Najbardziej zauważalnym objawem jest ochronne utykanie i ograniczona ruchomość, stwierdzana podczas badania klinicznego. Ważne jest, aby odróżnić tę jednostkę chorobową od septycznego zapalenia stawów, które wymaga agresywnego leczenia (płukania, drenażu i antybiotykoterapii).
Zdolność do aktywności sportowej w przebiegu przemijającego zapalenia stawu biodrowego nie może być ściśle określona ze względu na wiek pacjentów. Dzieci zwykle same wykazują zachowania ochronne i obciążają się ponownie dopiero wtedy, gdy ból ustąpi. W miarę możliwości należy przestrzegać okresu 2 tygodni odpoczynku. W ciężkich przypadkach odpowiednią ochronę można osiągnąć tylko poprzez leżenie w łóżku i zaniechanie chodzenia do przedszkola lub szkoły. Terapia za pomocą NLPZ skraca przebieg choroby.
Sport a choroby stawów biodrowych u dzieci i młodzieży - podsumowanie
Poniżej zebrano najważniejsze uwagi dotyczące chorób stawów biodrowych u dzieci i młodzieży w odniesieniu do możliwości uprawiania sportów. U dzieci i młodzieży uprawiających sporty bardzo obciążające należy zwrócić szczególną uwagę na staw biodrowy. W takiej sytuacji typową patologią może być rozwijające się stopniowo, lecz przewlekle młodzieńcze złuszczenie głowy kości udowej. Dzieci ze stwierdzoną dysplazją stawu biodrowego powinny być badane klinicznie i radiologicznie w zalecanych terminach. Celem takiego postępowania jest uchwycenie na czas ewentualnej dysplazji resztkowej lub nawracającej. Nadmierny wysiłek fizyczny może uszkodzić zmienione patologicznie stawy i zwiększyć ryzyko wtórnej choroby zwyrodnieniowej stawów.
W chorobie Perthesa główna koncepcja terapeutyczna zakłada odciążenie z jednoczesną, prowadzoną we właściwy sposób, kinezyterapią. Należy znaleźć równowagę między utrzymaniem aktywności a dbałością o to, aby nie pozbawiać dzieci ich środowiska społecznego.
W większości przypadków regułą jest 6 tygodni częściowego odciążenia, po których następuje stopniowa progresja wysiłku i kontrolowane rozpoczęcie ćwiczeń po 12 tygodniach. Częściowe zwolnienia z lekcji wychowania fizycznego mogą być sensownym rozwiązaniem przez dłuższy czas. Obserwacja aż do zakończenia procesu wzrostu jest niezbędna do rozpoznania wtórnych deformacji głowy kości udowej i panewki oraz ich leczenia, jeśli będzie to konieczne. Istotnym powodem wdrożenia leczenia może być przykładowo konflikt udowo-panewkowy typu CAM. Ostatecznym celem jest uniknięcie u młodego pacjenta wtórnych zmian zwyrodnieniowych biodra.
Źródło: "Sports Orthopaedics and Traumatology" (Volume 34, Issue 4, December 2018, pages 353–361), Wyd. ELSEVIER. Dziękujemy za zgodę na tłumaczenie i przedruk artykułu.
- H. Anwander, M. Beck, L. Buchler, Influence of evolution on cam deformity and its impact on biomechanics of the human hip joint, J Orthop. Res (2018).
- M.J. Beebe, J.D. Wylie, B.G. Bodine, A. L. Kapron, T.G. Maak, O. Mei-Dan, S.K. Aoki, Accuracy and Reliability of Computed Tomography and Magnetic Resonance Imaging Compared With True Anatomic Femoral Version, J Pediatr Orthop 37 (2017) e265–e270.
- J.C. Clohisy, J.C. Carlisle, P.E. Beaule, Y.J. Kim, R.T. Trousdale, R.J. Sierra, M. Leunig, P.L. Schoenecker, M.B. Millis, A systematic approach to the plain radiographic evaluation of the young adult hip, J Bone Joint Surg Am 90 (Suppl 4) (2008) 47–66.
- J.C. Clohisy, R.M. Nunley, J.C. Carlisle, P.L. Schoenecker, Incidence and characteristics of femoral deformities in the dysplastic hip, Clin Orthop Relat Res 467 (2009) 128–134.
- F. Hefti, Kongenitale Hüftdysplasie und – luxation, in: F. Hefti (Ed.), Kinderorthopädie in der Praxis, Springer, 2006, p. 177.
- H.K. Kim, Legg-Calve-Perthes disease: etiology, pathogenesis, and biology, J Pediatr Orthop, 31 (2011) S141– S146.
- A. Kolb, R. Windhager, C. Chiari, Con-genital hip dysplasia, screening and therapy, Orthopade 44 (2015) 917– 926.
- M. Leunig, R. Ganz, Relative neck lengthening and intracapital osteotomy for severe Perthes and Perthes-like deformities, Bull NYU Hosp Jt Dis 69 (Suppl 1) (2011) S62–S67.
- J.J. Nepple, J.M. Vigdorchik, J.C. Clohisy, What Is the Association Between Sports Participation and the Development of Proximal Femoral Cam Deformity? A Systematic Review and Meta-analysis, Am J Sports Med 43 (2015) 2833–2840.
- D. Stelzeneder, T.C. Mamisch, I. Kress, S.E. Domayer, S. Werlen, S.D. Bixby, M. B. Millis, Y.J. Kim, Patterns of joint damage seen on MRI in early hip osteo-arthritis due to structural hip deformities, Osteoarthritis Cartilage 20 (2012) 661–669.
- M. Tannast, L.M. Jost, T.D. Lerch, F. Schmaranzer, K. Ziebarth, K.A. Sieben-rock, The modified Dunn procedure for slipped capital femoral epiphysis: the Bernese experience, J Child Orthop 11 (2017) 138–146.
- F. Thielemann, Hüftgelenk und Becken, in: H. Schmitt (Ed.), Sportorthopädie und – traumatologie im Kindes – und Jugendalter, Deutscher Ärzte-Verlag, Köln, 2014.
- D.R. Wenger, Legg-Calve-Perthes di-sease: Functional prognosis in an era of high expectations: commentary on an article by A. Noelle Larson, MD, et al.: A prospective multicenter study of Legg-Calve-Perthes disease. Functional and radiographic outcomes of nonoperative treatment at a mean follow-up of twenty years, J Bone Joint Surg Am 94 (2012) e46.