Rzeczywistość wirtualna w rehabilitacji przedsionkowej - wstęp
Zawroty głowy to schorzenie obejmujące zaburzenia orientacji przestrzennej i percepcji ruchowej, które może wpływać na stabilność spojrzenia, postawę i chód. Problem ten dotyka około 30% osób starszych, a częstość jego występowania rośnie wraz z wiekiem. Pacjent z historią zawrotów głowy ma ograniczoną zdolność do wykonywania czynności życia codziennego, co jest związane z większym lękiem przed upadkiem oraz podwyższonym ryzykiem takich zdarzeń2,3.
Wykazano, że programy rehabilitacji przedsionkowej, obejmujące kontrolę postawy i ćwiczenia równoważne, pozytywnie wpływają na zawroty głowy, równowagę i ryzyko upadków wśród osób starszych4,5. Treningi często wykonuje się w warunkach klinicznych lub w domu. Donoszono, że interaktywne gry wideo i wirtualna rzeczywistość zapewniają nowe platformy dla programów treningowych, które można realizować w domu. Dla niektórych osób mogą być one przyjemniejsze niż zwykłe ćwiczenia6.
Pozytywny wpływ na chód, kontrolę postawy, równowagę i mobilność u osób starszych zgłaszano w przypadku aktywności w formie interaktywnych gier z zastosowaniem technologii wirtualnej rzeczywistości7-11.
Ostatnio badanie wykazało, że ekspozycja na wciągającą wirtualną rzeczywistość z wykorzystaniem hełmu wideo to realna i bezpieczna metoda na dostarczenie starszym osobom korzystnych doświadczeń, jeśli chodzi o upośledzenie ruchowe, czuciowe i/lub poznawcze12.
Programy treningowe uwzględniające rzeczywiste środowiska, takie jak ulice, supermarkety, parki, miejsca pracy, w których dostępny jest ruch, może mieć wpływ na motywację pacjentów i skuteczność ćwiczeń. Sugestywność wirtualnej rzeczywistości w treningu równowagi w przypadku osób z jej zaburzeniami już stwierdzono. Istnieją jednak sprzeczne dane na temat optymalnych warunków do prowadzenia opartej na niej rehabilitacji przedsionkowej. Co więcej, zgodnie z naszą najlepszą wiedzą, brak jest badań nad wpływem wirtualnej rzeczywistości zawierającej prawdziwe środowiska stworzone przez rzeczywiste filmy 3D, odtwarzane przez okulary wirtualnej rzeczywistości i technologię smartfonów. Celem tego projektu była zatem analiza wpływu ćwiczeń rehabilitacyjnych dotyczących zmysłu równowagi, wspieranych przez wirtualną rzeczywistość zawierającą rzeczywiste środowiska na zawroty głowy, równowagę statyczną i dynamiczną, mobilność funkcjonalną, strach przed upadkiem, lęk i przygnębienie u starszych pacjentów z zawrotami głowy.
Badanie nad wykorzystaniem wirtualnej rzeczywistości w rehabilitacji przedsionkowej - metodologia
Projekt badania i uczestnicy
To prospektywne, randomizowane i kontrolowane jednonarodowe badanie metodą pojedynczo ślepej próby prowadzono na Wydziale Medycznym Uniwersytetu Pamukkale w Denizli (Turcja) od września 2017 r. do lipca 2018 r. Łącznie 91 pacjentów w wieku 65 lat i starszych, których przyjęto do kliniki ambulatoryjnej oddziału otolaryngologicznego z dolegliwością w postaci zawrotów głowy, sprawdzono pod kątem kwalifikowalności. Przeprowadzono szczegółowy wywiad i badanie fizykalne, obejmujące drobiazgowe oględziny uszu, nosa i gardła, ambulatoryjne badanie słuchu i inne badania audiologiczne, jak również testy równowagi, uwzględniające wykonanie badań pozycyjnych, okoruchowych i związanych z postawą. W razie potrzeby zlecano badania obrazowe, w tym rezonans magnetyczny, w zakresie diagnostyki różnicowej. Pacjentów z niewyrównaną chorobą obwodową przez ponad trzy miesiące kierowano do kliniki ambulatoryjnej oddziału medycyny fizykalnej i rehabilitacji w celu rehabilitacji równowagi.
Kryteriami włączenia były: skierowanie do otolaryngologa z powodu dolegliwości w postaci zawrotów głowy, życie w społeczności oraz zdolność do samodzielnego wstawania i chodzenia bez potrzeby korzystania z urządzenia pomocniczego. Kryteria wykluczenia były następujące: obecność zaburzeń poznawczych (wynik według Mini-Mental State Examination ≤ 23 punkty), choroba mięśniowo-szkieletowa lub ogólnoustrojowa uniemożliwiająca aktywność fizyczną, uczestnictwo w programie treningowym w ciągu ostatnich sześciu miesięcy, zaburzenia psychiczne lub neurologiczne mające wpływ na współpracę i funkcje poznawcze w historii medycznej, choroba neurologiczna oddziałująca na równowagę w historii medycznej, zaburzenia widzenia, pozytywny wynik testu Dix-Hallpike’a oraz poziom witaminy D [25(OH)] poniżej 30 ng/ml. Badanie prospektywnie zarejestrowano jako kliniczne, a jego uczestnicy wyrazili pisemną świadomą zgodę na udział.
Pacjentów, którzy spełniali po wstępnym badaniu przesiewowym kryteria włączenia i których nie dotyczyły kryteria wykluczenia, przypisano losowo, poprzez wielopoziomową randomizację, do dwóch grup, po 16 członków w każdej. Grupę pierwszą poddano nadzorowanej rehabilitacji przedsionkowej, wspartej wirtualną rzeczywistością (n = 16), a w grupie drugiej wdrożono nadzorowany program rehabilitacji przedsionkowej bez użycia wirtualnej rzeczywistości (n = 16).
Interwencja
Na początku lekarz przeprowadził 30-minutowe przeszkolenie wszystkich pacjentów. Dotyczyło to m.in. definicji upadku, definicji zapobiegania tego rodzaju zdarzeniom, czynników ryzyka, informacji na temat profilaktyki upadków oraz zaleceń dotyczących przeciwdziałania im.
Filmy 3D to dwa nagrania zarejestrowane kamerą 360 (Samsung Gear-360): (1) film nagrany na placu o dużym natężeniu ruchu pieszych i samochodów, z prawdziwym hałasem otoczenia; (2) film nagrany podczas spaceru między alejkami dużego supermarketu, w którym wszystkie półki są pełne towarów w różnych kształtach i kolorach. Nagrania 3D odtwarzano za pomocą smartfona (Samsung Galaxy-S7) podłączonego do gogli wirtualnej rzeczywistości (Samsung Gear VR-SM323). Czas ich trwania wynosił odpowiednio 15 i 1,5 minuty. Kiedy pacjenci nosili gogle, mogli oglądać tylko film 3D. Ci z grupy pierwszej wykonywali ćwiczenia w goglach, a wideo odtwarzano w warunkach klinicznych pod nadzorem lekarza. Trening prowadzono w pozycji siedzącej i stojącej przy pierwszym filmie oraz na bieżni – przy drugim. Pacjenci z grupy drugiej wykonywali ćwiczenia w warunkach klinicznych pod nadzorem tego samego lekarza, bez użycia wirtualnej rzeczywistości.
Ćwiczenia dotyczące zmysłu równowagi stosowano przez 3 tygodnie 5 razy w tygodniu (dwie serie po 15 minut, z 5-minutową przerwą między nimi). Łącznie było to 35 minut w obu grupach. Pacjentów, którzy nie uczestniczyli w co najmniej trzech sesjach podczas programu interwencji, wykluczono z badania. Stosowanie się do zaleceń podczas programu rehabilitacji było na doskonałym poziomie, ponieważ tylko jeden uczestnik w każdej grupie opuścił średnio dwie na 15 sesji. Pacjentów poinformowano o celu ćwiczeń. Podczas treningu zastosowano system wspomaganego poruszania się (Biodex-Free-Step-SAS) w celu zapewnienia bezpieczeństwa chorego i zapobiegania upadkom. Badane grupy realizowały program składający się z ćwiczeń ruchowych oczu, stabilizujących spojrzenie i postawę.
Program ćwiczeń dotyczących zmysłu równowagi
Ćwiczenia ruchów oczu
Płynne ruchy oczu: pacjent jest proszony o poruszanie oczami najpierw powoli, a następnie szybko w kierunku poziomym i pionowym (10 razy). W pierwszym tygodniu w pozycji siedzącej, w drugim – w stojącej, w trzecim – w stojącej, na miękkim podłożu.
Sakkadowe ruchy oczu: pacjent jest proszony o skupienie wzroku przez kierowanie oczu jeden raz na sekundę na dwa cele oddalone od siebie o 30 cm (10 razy). Ruch odbywa się w kierunku poziomym i pionowym, w pierwszym tygodniu – na siedząco, w drugim tygodniu – na stojąco, a w trzecim – na stojąco, na miękkim podłożu.
Ćwiczenia na stabilność spojrzenia
Trening odruchu przedsionkowo-ocznego:
- pacjent jest proszony o poruszanie głową najpierw pionowo, a następnie poziomo przez minutę, przy skupieniu wzroku na nieruchomym obiekcie, w pierwszym tygodniu odbywa się to na siedząco, w drugim – na stojąco, a w trzecim – na stojąco, na miękkim podłożu;
- pacjent jest proszony o poruszanie głową najpierw w poziomie, a następnie w pionie przez minutę, przy skupieniu wzroku na poruszającym się obiekcie, w pierwszym tygodniu odbywa się to na siedząco, w drugim – na stojąco, a w trzecim – na stojąco, na miękkim podłożu.
Trening odruchu szyjno-ocznego: pacjent siedzący na obrotowym krześle jest proszony o poruszanie tułowiem w prawo i w lewo, utrzymując głowę nieruchomo przez skupienie wzroku na nieruchomym obiekcie (10 razy). Trening ten prowadzi się w pierwszym i drugim tygodniu.
Ćwiczenia na stabilizację postawy
Wstawanie:
- Pierwszy tydzień: pochylanie się do przodu i na boki podczas siedzenia, zmiana pozycji z siedzącej na stojącą i z powrotem do pozycji siedzącej (10 razy), stanie w różnych pozycjach (stopy razem, pozycja tandemowa) (15 sekund), marsz w miejscu (10-krotnie).
- Drugi tydzień: wychylanie ciała do przodu i do tyłu oraz na boki (10 razy do przodu i do tyłu, 10 razy na boki) w pozycji na stojąco, na stojąco w różnych pozycjach (stopy razem, pozycja tandemowa) (15 sekund), marsz w miejscu (10 razy).
- Trzeci tydzień: ćwiczenia z drugiego tygodnia wykonywane są na miękkim podłożu.
Chodzenie: pacjenci ćwiczą podczas marszu w tempie 1,6 km/h na bieżni.
- Pierwszy tydzień: pacjenci są proszeni o chodzenie do przodu na bieżni (przez minutę).
- Drugi tydzień: pacjenci są proszeni o chodzenie po bieżni, poruszając głową w lewo i prawo oraz w przód i tył (przez minutę).
- Trzeci tydzień: pacjenci są proszeni o chodzenie po bieżni, skupiając wzrok na nieruchomym przedmiocie i poruszając głową najpierw poziomo, a następnie pionowo (przez minutę).
Badanie nad wykorzystaniem wirtualnej rzeczywistości w rehabilitacji przedsionkowej - parametry oceny
Dane z kwestionariusza dotyczącego zmysłu równowagi
Aby ocenić nasilenie objawów zawrotów głowy, uczestnicy wypełnili skróconą formę skali objawów zawrotów głowy Vertigo Symptom Scale (VSS), która jest 15-punktowym kwestionariuszem samoopisowym, oceniającym częstość występowania zawrotów głowy i/lub braku równowagi oraz towarzyszących objawów autonomicznych i lękowych w ciągu ostatniego miesiąca13,14. Uzyskać można od 0 do 60 punktów, przy czym wyższe wartości wskazują na poważniejszy problem. Całkowity wynik 12 lub więcej oznacza silne zawroty głowy. Trafność i wiarygodność tureckiej wersji VSS wykazali Yanik i wsp15.
Kwestionariusz niepełnosprawności spowodowanej przez zawroty głowy lub zaburzenia równowagi Dizziness Handicap Inventory (DHI) zastosowano do oceny niepełnosprawności u pacjentów z zawrotami głowy. Jest to kwestionariusz składający się z 25 pytań dotyczących stanu fizycznego, funkcjonalnego i emocjonalnego. Maksymalny wynik dla podgrupy emocjonalnej i funkcjonalnej wynosi 36, a dla podgrupy dotyczącej sprawności fizycznej – 28, przy czym maksymalnie można uzyskać łącznie 100 punktów. Wyższe wyniki wskazują na większy stopień niepełnosprawności16. Wykazano, że turecka wersja DHI jest wiarygodna i trafna17.
Ocena równowagi
Kliniczną równowagę dynamiczną oceniano za pomocą testu równowagi Berg (Berg Balance Test, BBT). W jego ramach poziom kwalifikacji dla każdej pozycji jest oceniany w skali od zera do czterech, gdzie 0 oznacza: "nie może tego zrobić", a 4 – "może to zrobić samodzielnie i bezpiecznie". Całkowity maksymalny wynik wynosi 56, a wyższe wyniki wskazują na lepszą równowagę18. Şahin i inni wykazali, że turecka wersja BBT była wiarygodną i trafną skalą do oceny równowagi u starszych osób dorosłych19.
Testy stabilności postawy wykonywano za pomocą systemu Dynamic Posturography Biodex Balance System (Biodex Inc., Shirley, Nowy Jork)20,21. Jest to platforma równoważna powiązana z oprogramowaniem komputerowym, która umożliwia obiektywną ocenę i może być przechylona do 20 stopni w zakresie ruchu 360 stopni. Całkowity wynik stabilności odnosi się do ogólnej równowagi osoby, a wysokie wartości wskazują na jej zaburzenia. Po 20-sekundowej próbie każdego pacjenta poddano trzem 20-sekundowym testom. Między testami zapewniono 10-sekundowe okresy odpoczynku. W wyniku procedury otrzymano średnie z trzech testów.
Do oceny ruchomości funkcjonalnej zastosowano test "Wstań i idź" (Timed-Up & Go – TUG), w ramach którego w sekundach mierzony jest czas potrzebny na wstanie z pozycji siedzącej, przejście odległości 3 m i powrót22. Do przeprowadzenia testu wymagane są: standardowe krzesło z podłokietnikami, taśma, stożek lub inny wyraźny znacznik wskazujący koniec dystansu, a osoba badana powinna nosić buty do chodzenia.
Psychologiczny wpływ zawrotów głowy
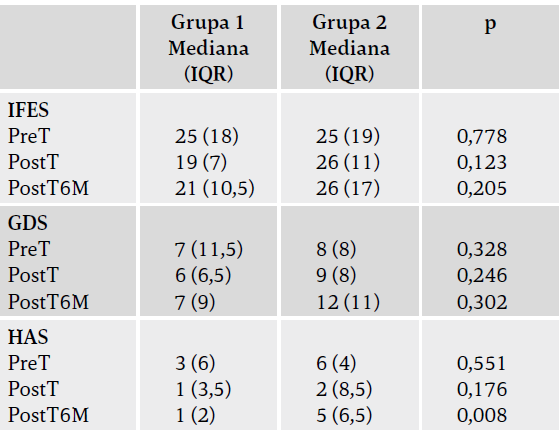
Do oceny lęku przed upadkiem wykorzystano międzynarodową skalę skuteczności zapobiegania upadkom International Falls Efficacy Scale (IFES). Test składa się z 16 pytań dotyczących niepokoju pacjentów związanego z możliwością przewrócenia się podczas wykonywania czynności życia codziennego23. Każde pytanie ma punktację od 0 do 4. Wykazano, że turecka wersja IFES jest wiarygodna i trafna w przypadku populacji osób starszych24.
Geriatryczną skalę oceny depresji Geriatric Depression Scale (GDS) wykorzystano w tym badaniu do przesiewowego badania depresji w populacji osób starszych. Składa się ona w sumie z 30 pytań zamkniętych25. Przyznaje się 1 punkt za każde pytanie, jeśli udzielono na nie odpowiedzi potwierdzającej stan przygnębienia, a następnie wylicza ich sumę i łączny wynik. Wyższe wyniki wskazują na cechy depresyjne. Trafność i wiarygodność GDS udowodniono przez przetłumaczenie jej na język turecki26.
Skala lęku Hamiltona (Hamilton Anxiety Scale – HAS) zawiera pytania dotyczące nasilenia lęku, objawów psychicznych i somatycznych. Oceniając każdy z 14 elementów skali, przyznaje się od 0 do 4 punktów, a ich zsumowanie daje wynik końcowy. Im wyższy wynik, tym większe nasilenie lęku27. Całkowity zakres skali wynosi od 0 do 56 punktów; wynik poniżej 17 punktów oznacza poziom łagodny, od 18 do 24 punktów – poziom umiarkowany, a od 25 do 30 punktów – ciężki. Wiarygodność i trafność tureckiej wersji HAS oceniali Yazıcı i jego współpracownicy28.
Statystyka
Minimalną wielkość próby obliczono jako 15 pacjentów na grupę, w oparciu o 95 proc. mocy i dwustronny 0,05 poziom istotności (α = 0,05, β = 0,95), przy użyciu programu statystycznego G-power 3.1.9.4. Wielkość próby zdolnej do wykrycia zmiany w zakresie BBT oszacowano na podstawie rozmiaru oczekiwanych modyfikacji w danych BBT uzyskanych z poprzedniego badania (wielkość zmiany w wyniku BBT w grupie pierwszej: 1,74 w porównaniu z wynikiem BBT w grupie drugiej: 5,06)29.
Wszystkie analizy statystyczne przeprowadzono przy użyciu SPSS – wersja 22.0 dla systemu Windows (Pakiet Statystyczny dla Social Sciences Inc., Chicago, IL, USA). Do opisu cech demograficznych wykorzystano statystyki opisowe. Do analizy założenia normalnego rozkładu danych zastosowano test Shapiro-Wilka. Zmienne ciągłe analizowano testem U Manna-Whitneya, natomiast zmienne kategoryczne – testem chi-kwadrat w celu porównania istotności różnic między dwiema grupami. We wszystkich analizach wartości p < 0,05 uznano za istotne statystycznie.
Badanie wykorzystania wirtualnej rzeczywistości w rehabilitacji przedsionkowej - wyniki
Przed rozpoczęciem rehabilitacji
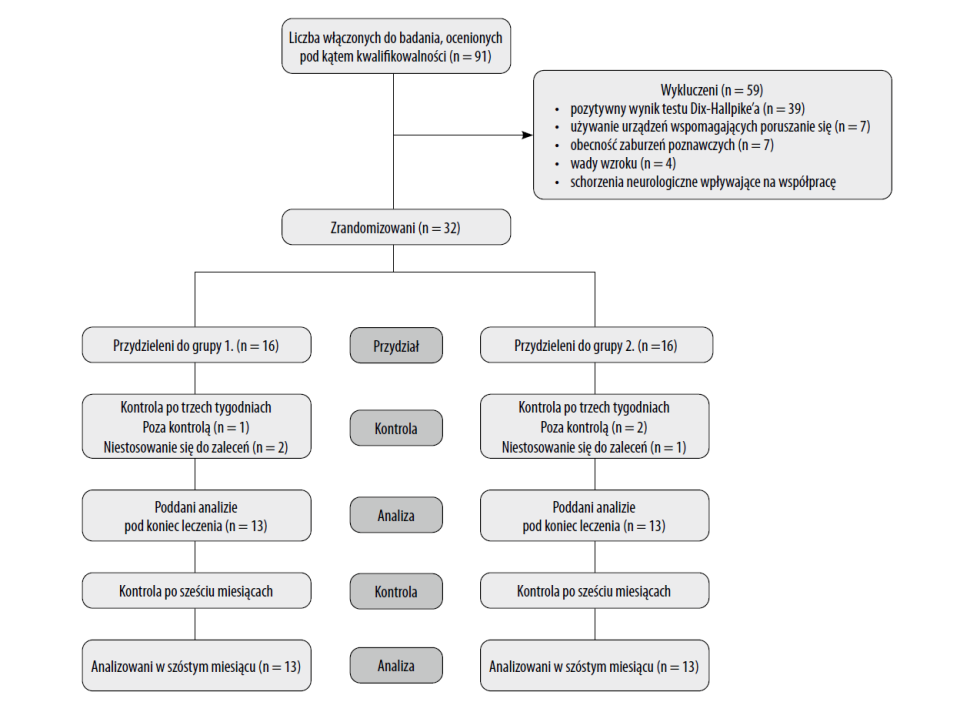
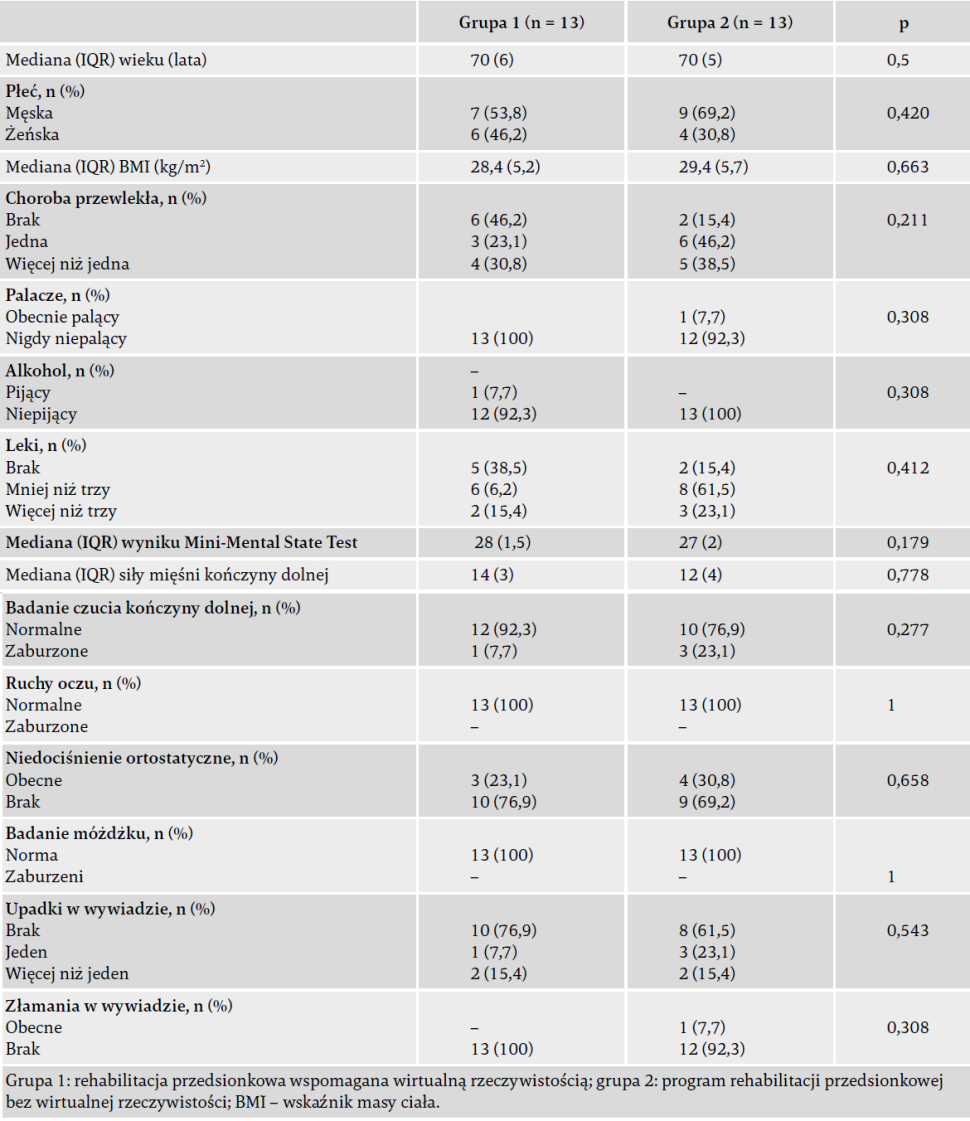
Badaniu przesiewowemu pod kątem kwalifikacji do tego badania poddano w sumie 91 starszych pacjentów z zawrotami głowy. 59 musiano wykluczyć – 39 z powodu pozytywnego wyniku testu Dix-Hallpike’a, siedmiu z powodu używania urządzeń wspomagających poruszanie się, siedmiu z powodu zaburzeń poznawczych, czterech z powodu wad wzroku, a dwóch z powodu obecności w wywiadzie schorzeń neurologicznych, które wpływają na współpracę. Dwie osoby z grupy 1. i jedna z grupy 2. nie ukończyły programu z powodu nieprzestrzegania harmonogramu treningowego. Ponadto jeden pacjent z grupy 1. i dwóch pacjentów z grupy 2. nie poddało się kontroli. Dlatego 26 chorych z zawrotami głowy, w tym 10 mężczyzn i 16 kobiet, średnio w wieku 70 lat, ukończyło cały protokół badania (ryc. 1). Wyjściowo nie było istotnych różnic między grupami pod względem cech demograficznych ani klinicznych (p > 0,05) (tabela 1).
Ryc. 1. Schemat przepływu CONSORT.
Bezpośrednio po rehabilitacji
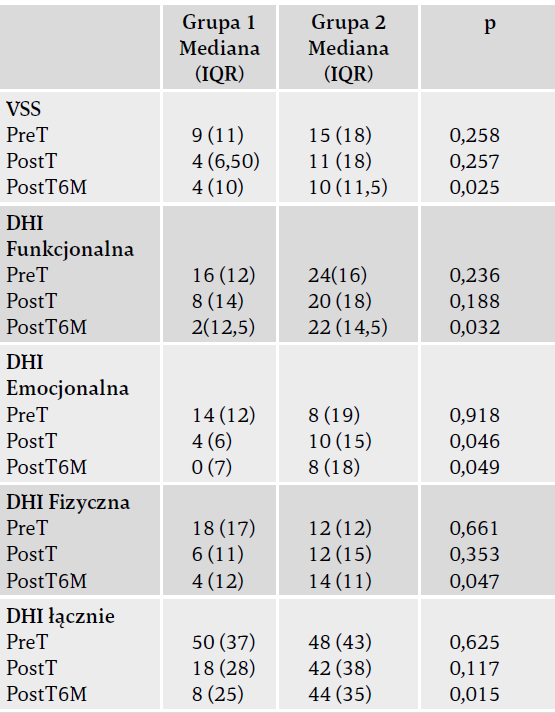
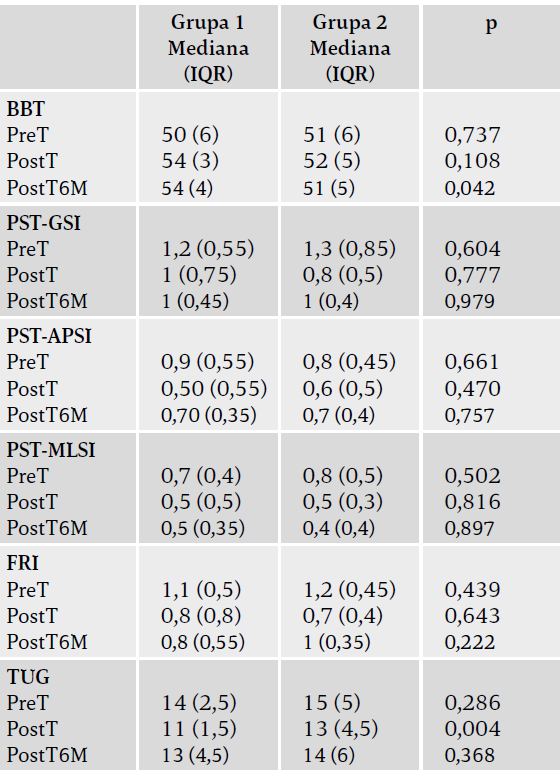
Pod koniec leczenia stwierdzono istotne statystycznie różnice między dwiema grupami w podskali emocjonalnej DHI i TUG (p < 0,05) (tabele 2 i 3). Pod koniec okresu sześciu miesięcy po rehabilitacji Zaobserwowano istotnie większą poprawę w zakresie VSS, wszystkich podgrup DHI oraz całkowitych wyników BBT i HAS w grupie pierwszej w porównaniu z grupą drugą sześć miesięcy po leczeniu (p < 0,05) (tabele 2–4). Z drugiej strony nie było istotnych statystycznie różnic między grupami pod względem stabilności postawy, lęku przed upadkiem i depresji sześć miesięcy po leczeniu (p > 0,05). Nie wystąpiły żadne niepożądane zdarzenia, które można by przypisać protokołowi badania.
Tabela 1. Charakterystyka demograficzna i kliniczna pacjentów.
Tabela 2. Porównanie zmiennych dotyczących zmysłu równowagi.
Grupa 1: rehabilitacja zmysłu równowagi wspomagana wirtualną rzeczywistością; grupa 2: program rehabilitacji zmysłu równowagi bez wirtualnej rzeczywistości; p – test U Manna-Whitneya; PreT – przed leczeniem; PostT – po leczeniu; PostT6M – sześć miesięcy po leczeniu; VSS – Vertigo Symptom Scale; DHI – Dizziness Handicap Inventory.
Tabela 3. Porównanie zmiennych dotyczących równowagi.
Grupa 1: rehabilitacja przedsionkowa wspomagana wirtualną rzeczywistością; grupa 2: program rehabilitacji przedsionkowej bez wirtualnej rzeczywistości; p – test U Manna-Whitneya; PreT – przed leczeniem; PostT – po leczeniu; PostT6M – sześć miesięcy po leczeniu; BBT – test równowagi Berg; GSI – General Stability Index (ogólny wskaźnik stabilności); MLSI – Medio-lateral Stability Index (wskaźnik stabilności przyśrodkowo-bocznej); APSI – Anteroposterior Stability Index (wskaźnik stabilności przednio-tylnej); FRI – Falling Risks Index (wskaźnik ryzyka upadku); TUG – test "Wstań i idź".
Tabela 4. Porównanie zmiennych psychicznych.
Grupa 1: rehabilitacja przedsionkowa wspomagana wirtualną rzeczywistością; grupa 2: program rehabilitacji przedsionkowej bez wirtualnej rzeczywistości; p – test U Manna-Whitneya; PreT – przed leczeniem; PostT – po leczeniu; PostT6M – sześć miesięcy po leczeniu; IFES – International Falls Efficacy Scale; GDS – Geriatric Depression Scale; HAS – Hamilton Anxiety Assessment Scale.
Badanie nad wykorzystaniem wirtualnej rzeczywistości w rehabilitacji przedsionkowej - dyskusja
To randomizowane, kontrolowane badanie było pierwszym, w którym zbadano wpływ rehabilitacji przedsionkowej wspieranej przez rzeczywiste filmy 3D odtwarzane z wykorzystaniem okularów wirtualnej rzeczywistości i technologii smartfonów u starszych pacjentów z zawrotami głowy w czasie krótko- i długoterminowej obserwacji.
Nasze wyniki ujawniły, że ćwiczenia rehabilitacji przedsionkowej oparte na wirtualnej rzeczywistości mogą być skutecznym leczeniem łagodzącym zawroty głowy i wynikającą z nich niepełnosprawność, poprawiającym równowagę, mobilność funkcjonalną oraz redukującym lęk u starszych pacjentów z zawrotami głowy.
Wykorzystanie technologii wirtualnej rzeczywistości do rehabilitacji zmysłu równowagi może wywołać poślizg siatkówkowy i sprzyjać adaptacji i kompensacji. Wywołanie poślizgu siatkówkowego powoduje optokinetyczne ruchy gałek ocznych, które stymulują mechanizmy adaptacyjne30,31. W najnowszym badaniu zastosowano zestaw słuchawkowy i telefon wyświetlające przejażdżkę kolejką górską – wywołującą wizualne i związane z równowagą wyzwania dla stabilności postawy – dla 28 zdrowych i aktywnych fizycznie osób. Badacze stwierdzili, że środowisko wirtualnej rzeczywistości, stworzone za pomocą smartfonów, stwarza trudności w kontroli stabilności postawy i może być używane jako bodziec treningowy32. Co więcej, donoszono, że kontakt ze środowiskiem wirtualnym za pomocą montowanego na głowie systemu wirtualnej rzeczywistości może mieć potencjał do zmian adaptacyjnych w centralnym układzie równowagi przez tymczasową redukcję wzmocnienia odruchu przedsionkowo-ocznego33. We wstępnym badaniu uczestnicy wykonywali zadanie polegające na wyszukiwaniu, które wymagało aktywnych ruchów głowy na 360-stopniowym wyświetlaczu wizualnym, podczas gdy grupa kontrolna zastosowała ten sam protokół adaptacyjny bez korzystania z wirtualnego ekranu. Pod koniec tygodnia naukowcy stwierdzili wzrost wzmocnienia odruchu przedsionkowo-ocznego i poprawę pod względem DHI u osób korzystających z ekranów wizualnych. Badacze doszli do wniosku, że wciągające środowiska wirtualne mogą zwiększyć wzmocnienie odruchu przedsionkowo-ocznego i zmniejszyć zawroty głowy34.
W naszym badaniu zastosowano bardziej kompleksowy program rehabilitacji zmysłu równowagi, obejmujący statyczne i dynamiczne ćwiczenia stabilności postawy oraz ćwiczenia stabilizacji wzroku, w tym aktywne ruchy głowy i oczu. Pod koniec trzytygodniowego leczenia wpływ ćwiczeń w środowisku wirtualnym – z użyciem wirtualnych okularów i technologii smartfonów – na poprawę wyniku emocjonalnego według DHI był lepszy niż w grupie kontrolnej.
Brakuje szczególnie dowodów na skuteczność korzystania z wirtualnej rzeczywistości przez osoby starsze. W opozycji do naszego badania doniesiono, że oparte na niej leczenie ma taki sam wpływ na równowagę, niepełnosprawność związaną z zawrotami głowy, ruchomość funkcjonalną, chód i lęk u pacjentów z zaburzeniami równowagi jak akceptowana klinicznie dostosowana rehabilitacja zmysłu równowagi, obejmująca stabilizację spojrzenia, utrzymywanie równowagi w pozycji stojącej i trening chodzenia. Grupa terapii opartej na wirtualnej rzeczywistości chodziła po bieżni w pochłaniającym środowisku wirtualnego rynku35. W naszym badaniu – w przeciwieństwie do tamtego projektu – pacjenci byli w wieku powyżej 65 lat i mieli tylko peryferyjne zaburzenia równowagi. Odkryliśmy również, że korzystanie z wirtualnej rzeczywistości w połączeniu z rehabilitacją zmysłu równowagi było znacznie lepsze niż sama rehabilitacja równowagi według podskali emocjonalnej DHI i TUG. Ponadto skumulowany czas leczenia w środowisku wirtualnym był również w naszym badaniu dłuższy.
Dodatkowo stwierdzono, że tendencja osób starszych do przyjmowania sprzecznych przestrzennie i niewiarygodnych sygnałów wizualnych w postrzeganiu własnego ruchu może mieć wpływ na ich wydajność w zadaniach związanych z mobilnością, takich jak chodzenie i prowadzenie pojazdu. Rehabilitacja przedsionkowa w środowisku wirtualnej rzeczywistości może w różny sposób oddziaływać na ludzi w podeszłym wieku i młodych37.
Scenerie wirtualnej rzeczywistości są niezwykle przydatne w przypadku zaburzeń zmysłu równowagi i zdecydowanie zalecane. W niedawnych randomizowanych badaniach kontrolowanych porównywano stosowanie domowego programu ćwiczeń, w tym wyłącznie tradycyjnej rehabilitacji przedsionkowej (grupa kontrolna) oraz gry 3D Track Speed Racing z hełmem wideo i smartfonem (grupa eksperymentalna) u pacjentów z przewlekłą jednostronną niedoczynnością zmysłu równowagi38,39. Micarelli i wsp. stwierdzili, że poprawa w zakresie przyrostu wzmocnienia odruchu przedsionkowo-ocznego po stronie zmiany, w zakresie parametrów posturograficznych, a także wyników w skali DHI oraz Activities-specific Balance Confidence (skala ABC) w grupie eksperymentalnej była istotnie większa niż w grupie kontrolnej w krótkim okresie czasu (cztery tygodnie)38. Viziano i wsp. poinformowali następnie, że znacząca różnica między tymi dwiema grupami utrzymywała się w długoterminowym (56-tygodniowym) okresie obserwacji, mimo że obie grupy przerwały program ćwiczeń w domu po pierwszych czterech tygodniach39.
W naszym badaniu rehabilitacja przedsionkowa oparta na wirtualnej rzeczywistości nie przyniosła większej poprawy w zakresie wyników posturograficznych, całkowitego wyniku DHI i jej podskali – z wyjątkiem emocjonalnej – pod koniec trzytygodniowego leczenia. W przeciwieństwie do badania Micarellego i wsp. ćwiczenia wykonywano w środowisku wirtualnym – zamiast procedury gry w grupie eksperymentalnej. Ponadto krótszy czas leczenia, mniejsza liczba pacjentów i starszy wiek naszej populacji badanych mogły skutkować mniejszą poprawą wyników w perspektywie krótkoterminowej. Jednakże, podobnie jak w badaniu Viziana i wsp., wykazaliśmy, że rehabilitacja zmysłu równowagi oparta na wirtualnej rzeczywistości przyniosła większą poprawę w zakresie VSS, wszystkich podgrup DHI oraz całkowitego wyniku BBT i HAS podczas kontroli po sześciu miesiącach. W dłuższej perspektywie wdrożenie środowiska wirtualnej rzeczywistości do programów rehabilitacji przedsionkowej może być przydatne dzięki lepszemu dostosowaniu do rzeczywistych środowisk, takich jak ulica, supermarket, park, miejsce pracy, gdzie jest dostępny ruch uliczny, i spędzaniu większej ilości czasu w tych środowiskach przez pacjentów w podeszłym wieku z zawrotami głowy.
To pierwsze prospektywne, randomizowane i kontrolowane badanie wykazujące korzystny wpływ rehabilitacji przedsionkowej opartej na wirtualnej rzeczywistości z wykorzystaniem wirtualnych okularów i technologii smartfonów na zawroty głowy, równowagę i mobilność funkcjonalną u osób starszych z zawrotami głowy. Jego ograniczeniem jest to, że niewielka liczba pacjentów może nie wystarczyć do wyciągnięcia mocnych wniosków na temat efektów klinicznych tej metody. Uzasadnione są dalsze prospektywne badania podłużne w celu oceny długoterminowych wyników rehabilitacji przedsionkowej opartej na wirtualnej rzeczywistości, z wykorzystaniem większej próby oraz długoterminową kontrolą.
Rzeczywistość wirtualna w rehabilitacji przedsionkowej u starszych pacjentów z zawrotami głowy - wniosek
Rehabilitacja przedsionkowa wsparta wirtualną rzeczywistością może przynosić dodatkowe efekty u starszych pacjentów z zawrotami głowy.
Zastosowanie rehabilitacji przedsionkowej w środowisku wirtualnej rzeczywistości może prowadzić do dodatkowej poprawy, zwłaszcza w zakresie zawrotów głowy, niepełnosprawności, równowagi i mobilności u osób starszych z przewlekłymi zawrotami głowy.
Źródło: Brazilian Journal of Otorhinolaryngology, online od 26.10.2021 r.; doi.org/10.1016/j.bjorl.2021.08.010. ©2021, Associaçaõ Brasileira de Otorrinolaringologia e Cirurgia Cervico-Facial. Na podstawie licencji CC BY 4.0 (https://creativecommons.org/licenses/by/4.0)
- Fernandez L, Breinbauer HA, Delano PH. Vertigo, and dizzinessin the elderly. Front Neurol. 2015; 6:144.
- Salles N, Kressig RW, Michel JP. Management of chronic dizziness in elderly people. Z Gerontol Geriatr. 2003; 36: 10-15.
- Lo AX, Harada CN. Geriatric dizziness evolving diagnostic and therapeutic approaches for the emergency department. Clin Geriatr Med. 2013; 29: 181-204.
- Yang XJ, Hill K, Moore K, Williams S, Dowson L, Borschmann K et al. Effectiveness of a targeted exercise intervention in reversing older people’s mild balance dysfunction: a randomized controlled trial. Phys Ther. 2012; 92: 24-37.
- Jung JY, Kim JS, Chung PS, Woo SH, Rhee CK. Efficacy of vestibular rehabilitation therapy in reducing falls. Am J Otolaryngol. 2009; 30: 295-299.
- Scott RA, Callisaya ML, Duque G, Ebeling PR, Scott D. Assistive technologies to overcome sarcopenia in ageing. Maturitas. 2018; 112: 78-84.
- Duque G, Boersma D, Loza-Diaz G, Hassan S, Suarez H, Geisinger D et al. Effects of balance training using a virtual-reality system in older fallers. Clin Interv Aging. 2013; 8: 257-263.
- Toulotte C, Toursel C, Olivier N. Wii Fit(R) training vs. adapted physical activities: which one is the most appropriate to improve the balance of independent senior subjects? A randomized controlled study. Clin Rehabil. 2012; 26: 827-835.
- Pichierri G, Murer K, De Bruin ED. A cognitive-motor intervention using a dance video game to enhance foot placement accuracy and gait under dual task conditions in older adults: a randomized controlled trial. BMC Geriatr. 2012; 12: 74.
- Laver K, George S, Ratcliffe J, Quinn S, Whitehead C, Davies O et al. Use of an interactive video gaming program compared with conventional physiotherapy for hospitalised older adults: a feasibility trial. Disabil Rehabil. 2012; 34: 1802-1808.
- Szturm T, Betker AL, Moussavi Z, Desai A, Goodman V. Effects of an interactive computer game exercise regimen on balance impairment in frail community-dwelling older adults: a randomized controlled trial. Phys Ther. 2011; 91:1449-1462.
- Appel L, Appel E, Bogler O, Wiseman M, Cohen L, Ein N et al. Older adults with cognitive and/or physical impairments can benefit from immersive virtual reality experiences: a feasibility study. Front Med. 2020; 6:329.
- Yardley L, Masson E, Verschuur C, Haacke N, Luxon L. Symptoms, anxiety, and handicap in dizzy patients: development of the vertigo symptom scale. J Psychosom Res. 1992; 36: 731-741.
- Yardley L, Beech S, Zander L, Evans T, Weinman J. A randomizedcontrolled trial of exercise therapy for dizziness and vertigo in primary care. Br J Gen Pract. 1998; 48: 1136-1140.
- Yanik B, Kulcu Dg, Kurtais Y, Boynukalin S, Kurtarah H, Gökmen D. The reliability and validity of the Vertigo Symptom Scale and the Vertigo Dizziness Imbalance Questionnaires in a Turkish patient population with benign paroxysmal positional vertigo. J Vestib Res. 2008; 18: 159-170.
- Jacobson GP, Newman CW. The development of the Dizziness Handicap Inventory. Arch Otolaryngol Head Neck Surg. 1990; 116: 424-427.
- Canbal M, Cebeci S, Duyan GC, Kurtaran H, Arslan I. A study of reliability and validity for the turkish version of dizziness handicap inventory. Turk J Fam Med Prim Care. 2016; 10: 19-24.
- Berg KO, Maki BE, Williams JI, Holliday PJ, Wood-Dauphinee SL. Clinical and laboratory measures of postural balance in an elderly population. Arch Phys Med Rehabil. 1992; 73: 1073-1080.
- Sahin F, Yılmaz F, Ozmaden A, Kotevolu N, Sahin T, Kuran B. Reliability and validity of the Turkish version of the Berg Balance Scale. J Geriatr Phys Ther. 2008; 31: 32-37.
- Baldwin SL, Van Arnam TW, Ploutz-Snyder LL. Reliability of dynamic bilateral postural stability on the Biodex Stability System in older adults. Med Sci Sports Exerc. 2004; (36): 30.
- Parraca JA, Olivares PR, Carbonell-Baeza A, Aparicio VA, AdsuarJC, Gusi N. Test-retest reliability of Biodex Balance SD on physically active old people. J Hum Sport Exerc. 2011; 6: 444-451.
- Jones CJ, Rikli RE, Beam WC. A 30-s chair-stand test as a measure of lower body strength in community-residing older adults. Res Q Exercise Sport. 1999; 70: 113-119.
- Yarley L, Beyer N, Hauer K, Kempen G, Piot-Ziegler C, Todd C. Development and initial validation of the Falls Efficacy Scale-International (FES-I). Age Ageing. 2005; 34: 614-619.
- Ulus Y, Durmus D, Akyol Y, Terzi Y, Bilgici A, Kuru O. Reliability and validity of the Turkish version of the Falls Efficacy Scale International (FES-I) in community-dwelling older persons. Arch Gerontol Geriatr. 2012; 54: 429-433.
- Yesavage JA, Brink TL, Rose TL, Lum O, Huang V, Adey M, et al. Development and validation of a geriatric depression screening scale: a preliminary report. J Psychiatr Res. 1983; 17: 37-49.
- Ertan T, Eker E, Sar V. Geriatrik Depresyon Ölceginin TürkYaslı Nüfusunda Gecerlilik ve Güvenilirligi. Nöropsikiyatri Arsivi. 1997; 34: 62-71.
- Hamilton M. The assessment of anxiety states by rating. Br J Med Psychol. 1959; 32: 50-55.
- Yazıcı MK, Demir B, Tanrıverdi N, Karaagaoglu E, Yolac P. Hamilton anksiyete degerlendirme ölcegi degerlendiriciler arasıgüvenilirlik ve gecerlilik calısması. Türk Psikiyatri Dergisi. 1998; 9: 114-117.
- Karahan AY, Tok F, Taskin H, Kucuksarac S, Basaran A, Yildirim P. Effects of exergames on balance, functional mobility, and quality of life of geriatrics versus home exercise programme: Randomızed controlled study. Cent Eur J Public Health. 2015; 23 Suppl: 14-18.
- Hall CD, Meldrum D, Whitney SL. The role of emerging technologies in vestibular rehabilitation. In: Herdman SJ, Clendenial RA, editors. Vestibular rehabilitation. 4th ed. Philadelphia: FA Davis Company; 2014. p. 537-553.
- Alrwaily M, Whitney SL. Older adults with dizziness: rehabilitation strategies and novel interventions. In: Kesser BW, Gleason AT, editors. Dizziness and vertigo across the lifespan. Elsevier Health Sciences; 2018. p. 249.
- Rausch M, Simon JE, Starkey C, Grooms DR. Smartphone virtual reality to increase clinical balance assessment responsiveness. Phys Ther Sport. 2018; 32: 207-211.
- Di Girolamo S, Picciotti P, Sergi B, Di Nardo W, Paludetti G, Ottaviani F. Vestibulo-ocular reflex modification after virtual environment exposure. Acta Otolaryngol. 2000; 121: 211-215.
- Vierre E, Sitarz R. Vestibular rehabilitation using visual displays: preliminary study. Laryngoscope. 2002; 112: 500-503.
- Alahmari KA, Sparto PJ, Marchetti GF, Redfern MS, Furman JM, Whitney SL. Comparison of virtual reality-based therapy with customized vestibular physical therapy for the treatment of vestibular disorders. IEEE Trans Neural Syst Rehabil Eng. 2014; 22: 389-399.
- Bergeron M, Lortie CL, Guitton MJ. Use of virtual reality tools for vestibular disorders rehabilitation: a comprehensive analysis. Adv Med. 2015: 916735.
- Ramkhalawansingh R, Butler JS, Campos JL. Visual-vestibular integration during self-motion perception in younger and older adults. Psychol Aging. 2018; 33: 798-813.
- Micarelli A, Viziano A, Augimeri I, Micarelli D, Alessandrini M. Three-dimensional head mounted gaming task procedure maximizes effects of vestibular rehabilitation in unilateral vestibular hypofunction. Int J Rehabil Res. 2017; 40: 325-332.
- Viziano A, Micarelli A, Augmeri I, Micarelli D, Alessandrini M. Long-term effects of vestibular rehabilitation and head-mounted gaming task procedure in unilateral vestibular hypofunction. Clin Rehabil. 2018; 33: 24-33.