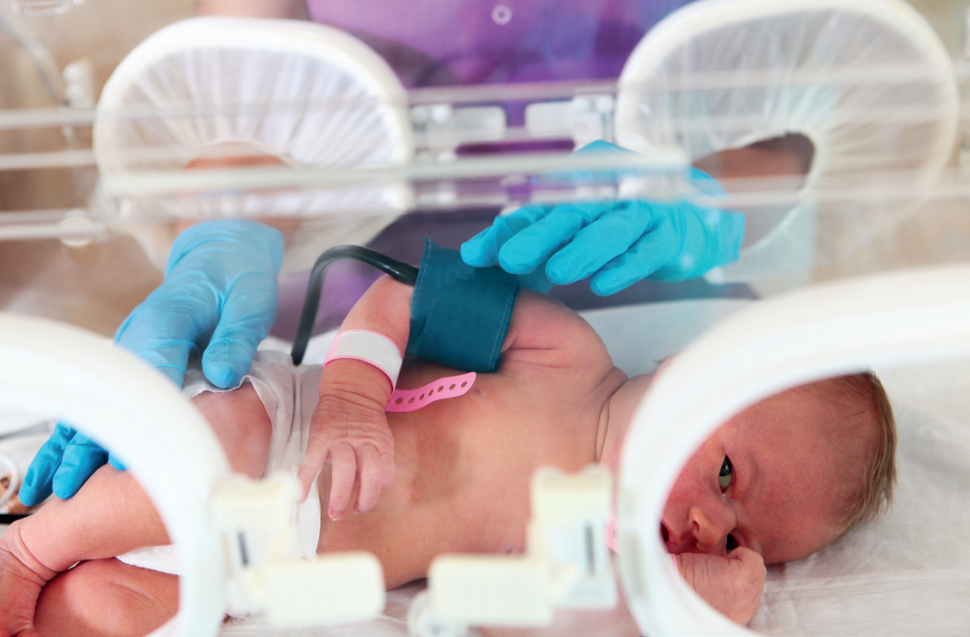
Dzięki postępom w dziedzinie neonatologii znacznie zmniejszyły się wskaźniki zachorowalności i śmiertelności, szczególnie wśród niemowląt o niskiej masie urodzeniowej. Przedwczesny poród wiąże się ze zwiększonym ryzykiem urazów neurologicznych. Wyższe wskaźniki przeżywalności bardzo małych niemowląt są więc związane ze zwiększoną częstością występowania większych i mniejszych zaburzeń neurorozwojowych. Wczesna ich identyfikacja i zapobieganie niepełnosprawnościom neurorozwojowym to duże wyzwanie. Identyfikacja zaburzeń jest konieczna już podczas pobytu na oddziale intensywnej opieki nad noworodkami, aby możliwe było podjęcie wczesnej interwencji i zaradzenie istniejącym deficytom neuromotorycznym, a także zapobieganie potencjalnym przyszłym przejawom niepełnosprawności.
Niegdyś oddziały neonatologiczne były domeną pediatrów i personelu pielęgniarskiego, obecnie nabrały one charakteru multidyscyplinarnego, chociaż zakres zaangażowania fizjoterapeutów jest bardzo zróżnicowany w zależności od placówki. Fizjoterapia na oddziale intensywnej opieki nad noworodkami jest zaawansowanym i wysoko wyspecjalizowanym obszarem działalności terapeutycznej, który wyewoluował, gdy stała się dostępna wentylacja mechaniczna noworodków w celu zwiększenia przeżywalności przedwcześnie urodzonych niemowląt.
Podstawowe cele ograniczenia niepełnosprawności (neurorozwojowej) we wczesnym okresie życia obejmują:
- działania zapobiegawcze – zrozumienie czynników ryzyka, uwarunkowań rozwoju i wyników podejmowanych interwencji;
- badania przesiewowe niemowląt z grup ryzyka z wykorzystaniem skutecznych narzędzi i środków wdrażanych w odpowiednim czasie;
- wczesne interwencje/wczesną stymulację rozwojową;
- diagnozę niepełnosprawności i prowadzenie specjalistycznych terapii w ramach dostępnych środków;
- rehabilitację mającą na celu minimalizację niepełnosprawności.
Przyczyny przyjęcia dziecka na oddział neonatologiczny
Stany neurologiczne, takie jak niedotlenienie, encefalopatia niedokrwienna, krwotok wewnątrzkomorowy, zespół ostrej niewydolności oddechowej, zespół aspiracji smółki, dysplazja oskrzelowo-płucna, niska waga urodzeniowa, wcześniactwo, napady padaczkowe, hiperbilirubinemia, kwasica metaboliczna, wrodzone wady serca, wrodzone infekcje (wrodzona toksoplazmoza, kiła, odra, różyczka, infekcja chlamydiami, cytomegalowirusem i in.), zapalenie opon mózgowych, zapalenie mózgu, problemy z zakresu ortopedii i neurologii noworodków, takie jak uraz splotu barkowego, wrodzone zwichnięcie stawu biodrowego lub stopa końsko-szpotawa itp.
Czynniki ryzyka niepełnosprawności neurorozwojowych
Łagodne ryzyko niepełnosprawności neurorozwojowych: przedporodowe czynniki ryzyka, przedłużający się poród, przedwczesny poród, masa urodzeniowa poniżej 2500 g, więcej niż jedno wcześniejsze poronienie u matki, leczenie niepłodności, niedotlenienie okołoporodowe/łagodna encefalopatia noworodków, przemijająca hipoglikemia, podejrzenie posocznicy, żółtaczka noworodków wymagająca fototerapii, wylew dokomorowy pierwszego lub drugiego stopnia bez nieprawidłowości po 40. tygodniu, przyjęcie na oddział intensywnej opieki neonatologicznej, prawidłowe badanie neurologiczne przy wypisie ze szpitala.
Umiarkowane ryzyko niepełnosprawności neurorozwojowych: zaburzenia wzrostu płodu, nieoptymalna opieka okołoporodowa, narodziny w 33. tygodniu ciąży lub wcześniej, masa urodzeniowa poniżej 1500 g, poród mnogi (bliźniaki/trojaczki), umiarkowana encefalopatia noworodków drugiego stopnia wg Levene’a, hipoglikemia – poziom cukru we krwi poniżej 25 mg/dl, niski poziom cukru we krwi utrzymujący się przez ponad 3 dni, posocznica (dodatni wynik posiewu, dodatni obraz kliniczny), żółtaczka noworodków prowadząca do transfuzji wymiennej, wylew dokomorowy powyżej stopnia drugiego, złożone interwencje medyczne (martwicze zapalenie jelit i przetrwały przewód tętniczy wymagające operacji), ciężka/przedłużająca się encefalopatia niezależnie od przyczyny.
Wysokie ryzyko niepełnosprawności neurorozwojowych: stan zagrożenia życia płodu, brak właściwej opieki nad noworodkiem, rozwiązanie ciąży w 28. tygodniu lub wcześniej, masa urodzeniowa poniżej 1000 g, dzieci z upośledzeniem wewnątrzmacicznego wzrastania płodu (small for gestational age) poniżej 10 centyla, zaburzenia metaboliczne, infekcje wewnątrzmaciczne, wady wrodzone (układu nerwowego/wady mnogie), ekspozycja na działanie teratogenów, ciężka encefalopatia noworodków trzeciego stopnia wg Lewene’a, przedłużająca się encefalopatia powyżej dwóch tygodni, urazy wielonarządowe, objawowa hipoglikemia z napadami padaczkowymi, zapalenie opon mózgowo-rdzeniowych, żółtaczka jąder podkorowych, powiększenie komór i/lub torbielowata leukomalacja okołokomorowa (w 40. tygodniu), wodogłowie, ciężka hipoksja (wentylacja mechaniczna powyżej 7 dni, bezdech wymagający resuscytacji), wiotkość, inne nieprawidłowości w badaniu neurologicznym stwierdzane podczas wypisu ze szpitala.
Opieka nad niemowlętami na oddziałach intensywnej opieki nad noworodkami wymaga ciągłego badania, interpretacji uzyskanych wyników i wielokrotnego dostosowywania procedur postępowania, doboru właściwych interwencji i ich sekwencji w celu zminimalizowania ryzyka uszczerbku zdrowia i funkcji u niemowląt, które są niestabilne pod względem fizjologicznym, behawioralnym i motorycznym lub potencjalnie mogą stać się niestabilne.
Kwestie, które należy wziąć pod uwagę podczas sprawowania opieki nad noworodkiem z grupy ryzyka, obejmują: stabilność funkcji życiowych, powikłania w obrębie klatki piersiowej, napięcie mięśniowe, odruchy wczesnodziecięce, poziom pobudzenia, oznaki stresu, zachowania samoregulacyjne, dysfunkcje motoryki obszaru ustnego.
Rola fizjoterapii w przypadku dziecka wysokiego ryzyka
Rola fizjoterapeuty nie ogranicza się do usprawniania klatki piersiowej i funkcji oddychania, lecz obejmuje także ogólną stymulację sensoryczno-motoryczną. Ocena rozwojowa wykonywana w regularnych odstępach czasu pozwala na zwrócenie uwagi na pojawiające się niepokojące zmiany, umożliwia wdrożenie wczesnej terapii stymulacyjnej, która może być kontynuowana przez odpowiednio przeszkolonych rodziców jako program edukacji rehabilitacji domowej, stając się łącznikiem między rodzicem a terapeutą.
Zasady prowadzenia terapii na oddziale intensywnej opieki neonatologicznej:
- prawidłowa dezynfekcja rąk terapeuty, noszenie jednorazowej odzieży medycznej, fartucha, rękawiczek, maski itp.;
- szybkie reagowanie na wszelkie zmiany, które u niemowlęcia postępują o wiele dynamiczniej niż u osoby dorosłej;
- konieczność przeprowadzania pełnej i szczegółowej oceny, szczególnie w przypadku zespołu niewydolności oddechowej;
- terapia nie powinna być nadmiernie energiczna i zbyt długa;
- po karmieniu należy odczekać wystarczająco długo, aby uniknąć aspiracji.
Przed terapią/stymulacją dzieci na oddziale neonatologii należy pamiętać o:
- szczegółowej ocenie rozwoju i porównaniu uzyskanych wyników z poprzednią sytuacją;
- dobrej kondycji zdrowotnej i samopoczuciu dziecka, które powinno być gotowe na terapię;
- poradnictwie dla rodziców, szczegółowym wyjaśnieniu stanu dziecka – rodzice są najlepszym "stymulatorem" dla dziecka;
- zapewnieniu właściwej stymulacji we właściwym czasie, co stanowi decydujący czynnik rozwoju mózgu;
- przygotowaniu odpowiedniej atmosfery dla konkretnego dziecka (na przykład nadwrażliwe dziecko potrzebuje wyciszonej, spokojnej atmosfery, aby uzyskać dobrą reakcję terapeutyczną);
- dostosowaniu stymulacji do stanu rozwojowego dziecka.
Oddział intensywnej opieki neonatologicznej zapewnia najwcześniejszą możliwość praktycznego wdrożenia oddziaływań fizjoterapeuty, który posługując się swoją specjalistyczną wiedzą i umiejętnościami staje się ważnym członkiem zespołu leczniczego.
Na co fizjoterapeuta na oddziale neonatologii musi zwracać szczególną uwagę?
- Badanie przedmiotowe (fizykalne): obwód głowy, wzrost ciała i monitorowanie jego przyrostu zgodnie z siatkami centylowymi, napięcie mięśniowe, asymetrie, ułożenie dziecka, ruchy kończyn, zakresy ruchomości, odruchy.
- Badanie ośrodkowego układu nerwowego oraz funkcji autonomicznych: karmienie, cykl snu i czuwania, pobudzenie, funkcje oddechowe i koordynacja nerwowo-mięśniowa.
- Badanie układu czuciowego: wzrok, słuch, dotyk, funkcje układu przedsionkowego i proprioceptywnego.
- Badanie klatki piersiowej: kliniczne objawy niewydolności oddechowej, takie jak rozszerzone, ruchome nozdrza, przyspieszenie oddechu, chrząkanie, zapadnięcie mostka i zaciąganie międzyżebrzy, stridor, sinica, osłuchiwanie odgłosów oddechowych.
Przykłady stosowanych protokołów oceny i rozwoju
- Tabela badań przesiewowych rozwoju Trivandrum (Trivandrum Developmental Screening Chart, TDSC).
- Skala oceny zachowań noworodka NBAS wg Brazeltona.
- Przesiewowy test rozwojowy z Denver (Denver Developmental Screening Test, DDST).
- Ocena neurologiczna – metoda Amiel-Tison.
- CDC, ocena kamieni milowych rozwoju motorycznego.
- Karta obserwacji rozwoju dziecka (Developmental Observation Card, DOC).
- Ocena zgodnie z metodą Vojty – stosowana w terapii dzieci cierpiących z powodu problemów z układem mięśniowym i koordynacją nerwową. Opiera się na obserwacjach Vojty, dotyczących przepływu i interakcji reakcji motorycznych w obrębie całego ciała.
- Skala rozwoju Bayley – standardowa seria pomiarów wykorzystywana przede wszystkim do oceny zdolności motorycznych (precyzyjnych i motoryki dużej), językowych (funkcji receptywnej i ekspresyjnej) oraz rozwoju poznawczego niemowląt i małych dzieci w wieku od 0 do 3 lat.
- HINE (Hammersmoth Infant Neurological Examination) – narzędzie mogące być używane do oceny ułożenia i tonusu mięśniowego, wzorców napięciowych, odruchów, ruchów, nieprawidłowych wzorców rozwojowych, orientacji i zachowań.
- Skala rozwoju dziecka (Alberta Infant Motor Scale – AIMS) jest to 58-punktowa ocena obserwacyjna służąca do badania funkcji motoryki dużej u niemowląt od urodzenia do 18. miesiąca życia, która bierze pod uwagę trzy aspekty sprawności motorycznej: przenoszenie ciężaru, zachowania posturalne i ruchy antygrawitacyjne. Nieprawidłowymi objawami klinicznymi obserwowanymi u noworodka, związanymi z długotrwałymi następstwami neurologicznymi, są: utrzymująca się asymetria, zmniejszony ruch kończyn dolnych i zwiększone napięcie mięśniowe. Niemowlęta z wylewami dokomorowymi często wykazują nadmierne zgięciowe ustawienie kolan, ograniczoną ruchomość, zmniejszoną fiksację wzroku oraz wodzenie oczami.
- Ocena wad wzroku we wczesnym dzieciństwie.
- Test sprawności ruchowej niemowląt (Test of Infant Motor Performance, TIMP): 42-elementowy test skoncentrowany na ocenie kontroli postawy, spontanicznych ruchów i kontroli głowy u noworodków od 32. tygodnia wieku ciążowego do 16. tygodnia po wyznaczonym terminie porodu. Funkcjonalną sprawność motoryczną ocenia się poprzez obserwację ruchu niemowlęcia i reakcje na różne ułożenie ciała oraz na bodźce wzrokowe lub słuchowe.
Opieka fizjoterapeutyczna nad niemowlęciem
1. Układanie i noszenie niemowlęcia
Układanie jest niezwykle ważne z punktu widzenia osiąganych wyników neurorozwojowych, zapewnienia bezpieczeństwa dziecka podczas snu oraz umożliwienia rodzicom sprawowania prawidłowej opieki i kontroli nad dzieckiem.
Właściwe ułożenie dziecka powinno:
- ułatwiać wyciszanie się dziecka,
- facylitować nabywanie przez nie nowych wzorców behawioralnych, rozwój zdolności percepcyjnych i sensoryczno-motorycznych,
- przeciwdziałać pojawiającym się stereotypom lub nieprawidłowym postawom,
- zapewniać pozytywne bodźce nawet bez bezpośredniego kontaktu fizycznego.
Nie powinno zakłócać niezbędnych interwencji medycznych i pielęgnacyjnych koniecznych podczas sprawowania opieki nad dzieckiem.
Terapeuta odgrywa kluczową rolę w opracowywaniu wzorców układania dziecka i udzielaniu konsultacji na ten temat. Posługuje się przy tym specjalistyczną wiedzą na temat układu mięśniowo-szkieletowego i rozwoju dziecka zarówno w normie, jak i w patologii. Fizjoterapeuci pracujący na oddziałach intensywnej opieki neonatologicznej powinni mieć doświadczenie w tworzeniu wytycznych dotyczących odpowiedniego układania małych podopiecznych i pomagać personelowi w opracowywaniu i wdrażaniu metod zindywidualizowanego układania niemowląt.
Dostępnych jest wiele metod układania niemowląt. Zalety i wady każdej pozycji należy rozpatrywać w odniesieniu do indywidualnych potrzeb dziecka. Korzystne skutki różnych pozycji należy zawsze oceniać i monitorować w odniesieniu do fizjologicznych i behawioralnych reakcji dziecka. Ułożenie należy zmieniać tak często, jak jest to potrzebne.
Techniki noszenia dziecka
Kangurowanie (kangaroo care) to praktyka, która powstała w Bogocie w Kolumbii. Jest to dobra metoda, ułatwiająca karmienie piersią oraz budowanie więzi między matką a dzieckiem. Dziecko należy umieścić między piersią matki w pozycji pionowej, nogi i ramiona są złożone blisko ciała dziecka. Pupa niemowlaka jest podparta za pomocą chusty. Celem techniki noszenia powinno być uzyskanie maksymalnego kontaktu ze skórą, kontaktu wzrokowego oraz ułatwienie oddychania. Opieka zgodnie z zasadami kangurowania zdefiniowana jest przez wczesny, długotrwały i ciągły (na ile pozwalają okoliczności) kontakt cielesny między matką a jej dzieckiem, zarówno w szpitalu, jak i po wypisie z niego do co najmniej 40. tygodnia wieku ciążowego. W idealnej sytuacji należy dążyć do karmienia dziecka piersią (jeśli jest to możliwe).
Zalety i wady różnych pozycji układania dzieci
- Pozycja: Leżenie na brzuchu
- Zalety:
- Torowanie pozycji zgięciowych, ułatwianie sięgania ręką do ust w celu ukojenia się
- Dłuższy czas snu niemowlęcia
- Oszczędzanie energii
- Poprawa saturacji krwi tlenem
- Niższe ciśnienie wewnątrzczaszkowe
- Niższa częstość oddechów
- Ograniczenie refluksu żołądkowo-przełykowego
- Ułatwienie synchronicznej pracy klatki piersiowej i mobilności żeber
- Wady:
- Utrudnienie dostępu do dziecka w trakcie czynności związanych z opieką medyczną
- Niemowlę może samo się ekstubować
- Dziecko z niskim progiem nadmiernego pobudzenia może nie tolerować tej pozycji
- Pozycja może się wiązać z problemami posturalnymi
- Wypłaszczone plecy wpływają zarówno na kończyny górne, jak i dolne
- Kończyny górne:
- retrakcja łopatek;
- problemy w siedzeniu bez podparcia, czołganiu się, sięganiu po przedmioty, obciążaniu przedramion, manipulowaniu i przenoszeniu przedmiotów;
- barki w retrakcji uniemożliwiają dziecku kontrolę wzrokową nad ręką
- Kończyny dolne:
- brak elewacji miednicy;
- szerokie odwiedzenie i rotacja zewnętrzna bioder
- Kończyny górne:
- Zalety:
- Pozycja: Leżenie na plecach
- Zalety:
- Łatwiejszy dostęp do dziecka podczas czynności medycznych
- Wcześniejsza eksploracja wzrokowa
- Dzieci nadmiernie pobudliwe zazwyczaj lepiej tolerują pozycję leżącą na plecach
- Zmniejszone ryzyko nagłej śmierci łóżeczkowej
- Wady:
- Bardziej wyrażony refluks żołądkowo-przełykowy
- Mniejsza mobilność żeber
- Niższa saturacja (większy wysiłek oddechowy)
- Zalety:
- Pozycja: Siedzenie
- Zalety:
- Alternatywna pozycja dla starszych dzieci w czasie czuwania
- Zachęca do eksploracji wzrokowej i interakcji społecznych
- Pozycja bardziej aktywna, zwiększająca uważność dziecka
- Wady:
- Możliwe trudności w uzyskaniu właściwej pozycji bez zgarbienia dziecka
- Wyższe pozycje zwiększają tętno i średnie ciśnienie tętnicze u wcześniaków
- Pozycja półsiedząca może zmniejszać saturację u niektórych dzieci urodzonych przedwcześnie
- Zalety:
2. Pielęgnacja niemowlęcia
Pielęgnacja odnosi się do każdego procesu, który obejmuje dotykanie niemowlęcia. Pielęgnacja może być stresującym wydarzeniem, szczególnie dla młodego, bardziej wrażliwego niemowlęcia. Poniższe zasady mogą być zastosowane, aby pielęgnacja była dla niemowlęcia tak delikatnym i przyjemnym doświadczeniem, jak to tylko możliwe.
Aspekt ilościowy: czas poświęcany na zabiegi pielęgnacyjne musi być odpowiedni do wieku ciążowego. Powinien być on minimalny dla bardzo delikatnych niemowląt i wydłużać się wraz z wiekiem i stopniem dojrzałości.
Aspekt jakościowy: pielęgnacja powinna być spokojna. Należy pozwolić dziecku odpocząć, jeśli jest bardzo zestresowane dotykiem.
Wskazówki: odczytanie oznak stresu dziecka może pomóc personelowi zrozumieć jego zachowanie. W zabiegi pielęgnacyjne dobrze jest zaangażować rodziców – należy poświęcić trochę czasu na wyjaśnienie właściwych zasad pielęgnowania, jednocześnie nie wzbudzając w rodzicach strachu przed dotykiem nawet bardzo delikatnego i chorego dziecka.
3. Napięcie mięśniowe u niemowląt
Dziecko z zaburzeniami napięcia mięśniowego może być określone jako hipotoniczne, hipertoniczne lub dystoniczne.
Hipotonia: może być konieczne zwiększenie napięcia przez silniejszą stymulację sensoryczną. Podczas interwencji terapeutycznych stosuje się aproksymację stawów. Ruch powinien być powolny i skierowany przeciwko sile grawitacji. Aby stymulować dziecko, należy używać różnej tekstury. Podczas pielęgnowania i terapii należy stosować głębokie uciski (podejście Rood).
Hipertonia: należy dążyć do zmniejszenia napięcia poprzez różne metody relaksacyjne. Terapeuta powinien zapewnić przyjazną i spokojną atmosferę. Pracę wykonuje się w dużych zakresach ruchomości. Dobór pozycji umożliwia rozciągnięcie mięśni spastycznych.
Dystonia: można zacząć od relaksacji. Należy zapewnić dystalną stabilność i centralną ruchomość, aby zmniejszyć występowanie niepożądanych ruchów. Terapeuta stara się zminimalizować asymetrię i ułatwić aktywności w linii pośrodkowej.
4. Stymulacja sensoryczna niemowląt
A) Magia dotyku: zwiększanie stymulacji dotykowej
Badania wskazują, że odpowiednia stymulacja skóry jest niezbędna do rozwoju układu nerwowego, zdrowia emocjonalnego i wrażliwości skóry. Należy facylitować aktywności: kontakt ręka–ręka, ręka–usta, ręka–głowa, stopa–stopa. W normalnej sytuacji są one inicjowane przez samo dziecko, lecz mogą być zaburzone lub ograniczone w przypadku wkłuć, stosowania środków uspokajających, słabego napięcia mięśniowego, braku aktywności u dzieci wysokiego ryzyka itd.
Dzieci przebywające na oddziałach intensywnej opieki neonatologicznej – z dala od matek – tęsknią za delikatnym dotykiem bliskiej osoby i cierpią z powodu deprywacji sensorycznej i emocjonalnej. Z drugiej strony zatroskane matki, których marzenia o zdrowym, radosnym niemowlęciu zostały rozwiane, mogą przechodzić fazę depresji i lęku, boją się zajmować małym, delikatnym dzieckiem. Fizjoterapeuta wielokrotnie ma do czynienia z młodymi ludźmi, uczącymi się rodzicielstwa, czy też z mniej świadomymi, w wieku dojrzałym, którzy wymagają dokładnego poradnictwa i właściwego wyjaśnienia potrzeb dziecka.
Wywołanie odruchu poszukiwania piersi, ssania lub chwytnego, zmiana pieluszki, wykonanie masażu lub głaskanie skóry może zapewnić stymulację dotykową i kinestetyczną. Terapia za pomocą masażu ułatwia interakcję matka–niemowlę u wcześniaków (Ferber S.G. i wsp. 2005) i poprawia warunki wczesnego wzrostu i rozwoju (Field T. i wsp. 2004).
Terapia TAC–TIC
Terapia TAC–TIC, od angielskich słów touching and caressing, tender in caring (dotykanie i pieszczoty, czułość podczas pielęgnowania), została opracowana przez Macedo w 1984 roku. Terapia TAC–TIC jest delikatną, przeprowadzaną systematycznie terapią z kontaktem cielesnym, z wykorzystaniem bodźców aplikowanych w kierunku odgłowowo-doogonowym (tj. głaskanie wykonywane jest od głowy do palców stóp).
Terapia TAC–TIC pojawiła się jako modyfikacja programu Rice Infant Sensory Motor Stimulation (RISS), który łączył stymulację słuchową, wzrokową, za pomocą kołysania i dotykania u wcześniaków po wypisie ze szpitala. Macedo zmodyfikowała program RISS, wybierając dotyk jako jedyną formę stymulacji. Wybór ten został podyktowany wiedzą, zgodnie z którą dotyk jest jednym z pierwszych zmysłów rozwijających się u płodu, pojawia się bowiem już około 7,5 tygodnia ciąży.
Terapia TAC–TIC obejmuje następujące podstawowe zasady:
- delikatność – głaskanie powinno być delikatne jak dotyk motyla;
- koloryt skóry nie powinien ulec zmianie pod wpływem bodźcowania;
- należy zachować rytm;
- należy zachować równowagę pomiędzy ruchami pobudzającymi czujność (np. głaskanie wokół ust) a ruchami uspokajającymi (np. odłożenie ręki na brzuchu dziecka);
- ręka powinna zawsze pozostawać w kontakcie z ciałem niemowlęcia, aby zapewnić ciągłość.
B) Propriocepcja
Niektóre noworodki wykorzystują proprioceptywną informację zwrotną, aby poruszać ręką w kierunku ust, jeśli nie mogą skorzystać ze zmysłu wzroku. Propriocepcję można wspomagać poprzez dodanie innego bodźca, na przykład dźwiękowego. Podczas ćwiczeń dziecku można założyć na nadgarstek mały dzwoneczek. Wówczas uzyska ono dodatkową informację zwrotną przy unoszeniu kończyny górnej podczas zabawy. Dziecko w ten sposób doświadcza radości i powoli zaczyna integrować swoje ciało oraz uczy się sprawczości.
C) Wzmocnienie stymulacji przedsionkowej: zachowanie rytmu w ruchu
Nawet jeśli ktoś nie wie, jak obchodzić się z małym dzieckiem, odruchowo bierze je na kolana i próbuje kołysać, aby je uspokoić. Płód podczas rozwoju wewnątrzmacicznego ma również odpowiednie warunki sprzyjające aktywacji układu przedsionkowego, ponieważ unosi się w płynie owodniowym. Dzieci wysokiego ryzyka urodzone przedwcześnie są pozbawione wszelkiej pożądanej aktywacji układu przedsionkowego. Stymulacja przedsionkowa w postaci postępowania terapeutycznego i zmiany pozycji, rytmicznego kołysania oraz powolnego i rytmicznego obracania się przez matkę lub terapeutę niesie potencjalne korzyści dla rozwoju niemowlęcia przebywającego na oddziale neonatologicznym.
D) Stymulacja wzrokowa: czy dziecko na ciebie patrzy?
Badania mówią, że zdolność do fiksacji wzroku jest pozytywną oznaką nienaruszonej funkcji ośrodkowego układu nerwowego i integralności mózgu. Zakres widzenia u noworodków urodzonych o czasie wynosi około 20–30 centymetrów. Wcześniak może skupić wzrok od około 32. tygodnia, podążać wzrokiem od około 33. tygodnia i wykazywać preferencje wzrokowe od 34. tygodnia. Niemowlęta podłączone do respiratorów mogą mieć znaczne opóźnienie w śledzeniu wzrokiem. Przeprowadzenie badań przesiewowych w kierunku retinopatii wcześniaków i uszkodzenia słuchu jest bardzo ważne przed wypisaniem z oddziału neonatologicznego.
Poprawa stymulacji wzrokowej pomaga rozwinąć kontrolę nad głową i orientację względem linii pośrodkowej. W tym celu warto używać kolorowych wiszących zabawek. Niemowlęta preferują kolor czerwony, ponieważ są na niego eksponowane w okresie życia płodowego. Zarówno opiekunowie, jak i terapeuta powinni utrzymywać stały kontakt wzrokowy podczas zabawy z dzieckiem, karmienia, kąpieli itp. Można odtwarzać kolorowy film bez dźwięku. Pokój dla dziecka powinien być kolorowy, na przykład poprzez pomalowane kolorową farbą ściany, kolorowe prześcieradło i zasłony. Można stosować różne rodzaje świateł; kontrastowe światła lub kolory są ważne dla rozwoju widzenia.
Podążanie wzrokiem można rozwijać w kierunku poziomym oraz góra-dół. Śledzenie może się odbywać w zaciemnionym pomieszczeniu przy słabym świetle. Konwergencja rozwija się poprzez orientację dziecka względem linii pośrodkowej. Dziecko uczy się przenoszenia wzroku oraz odróżniania znajomych bodźców od nowych.
E) Stymulacja słuchowa: czy dziecko słyszy i słucha dźwięku?
Należy podawać bodziec słuchowy z różnych miejsc i obserwować reakcje dziecka. Istotne jest zapewnienie odpowiedniej częstotliwości dźwięku zgodnie z niedoczulicą lub przeczulicą słuchową dziecka. Należy unikać nagłych, głośnych dźwięków, które mogą zwiększyć pobudzenie, płacz lub aktywować odruch Moro. Gdy dziecko znajduje się pod bezpośrednią obserwacją opiekunów lub personelu, można wyciszyć alarmy aparatury medycznej.
Stymulacja słuchowa niemowląt - przykłady
- Aby dziecko obracało się w stronę dźwięku, należy zmieniać kierunek potrząsania grzechotki.
- Aby dziecko uczyło się rozpoznawania różnych dźwięków i zwracało uwagę na ich zmianę, trzeba zapewnić kontakt z różnymi rodzajami odgłosów, np. grzechotką i dzwoneczkiem.
5. Stymulacja klatki piersiowej i układu oddechowego niemowląt
Większość technik fizjoterapeutycznych stosowanych u dorosłych można zaadaptować do potrzeb dzieci. Zastosowanie mają te same przeciwwskazania pod warunkiem dokładnego zrozumienia anatomicznych i fizjologicznych różnic między dorosłymi a dziećmi. Należy uwzględnić niską tolerancję na terapię u krytycznie chorych noworodków. Niezbędne jest monitorowanie parametrów życiowych w trakcie leczenia.
Powszechnie stosowanymi technikami stymulacji układu oddechowego na oddziale neonatologicznym są:
- nebulizacja i odsysanie, gdy jest to wskazane,
- drenaż ułożeniowy (grawitacyjny),
- oklepywanie klatki piersiowej i wibracje,
- techniki oddechowe PNF.
Celem postępowania jest głównie usunięcie wydzieliny i ułatwienie oddychania. Podczas terapii często stosuje się stymulację klatki piersiowej i układu oddechowego ze względu na problemy dziecka z oddychaniem, słaby i nierówny oddech. Można zastosować stymulację klatki piersiowej zgodnie z koncepcją Vojty. Wskazana jest również pozycja na brzuchu, ponieważ zwiększa ona dotlenienie. Delikatne potrząsanie i wibracje klatki piersiowej stymulują oddychanie. Szyja powinna być utrzymywana we właściwej pozycji, aby ułatwić przepływ powietrza.
Stymulacja klatki piersiowej - techniki terapeutyczne
- Opukiwanie: zawsze powinno być stosowane przez odpowiednio stworzoną barierę, na przykład ręcznik. W przypadku niemowląt można użyć pierwszych 3–4 palców jednej ręki do delikatnego opukiwania/oklepywania.
- Wibracje i potrząsanie: powinny być przenoszone na ścianę klatki piersiowej za pomocą opuszków palców. Potrząsanie i wibracje są bardzo skuteczne w usuwaniu wydzielin. Wibracje można skutecznie zastosować, gdy częstość oddechów jest normalna lub zbliżona do normy (30–40 oddechów/min).
- Drenaż ułożeniowy: stosuje się pozycje wspomagane działaniem siły grawitacji. Należy zachować ostrożność i stałą kontrolę nad dzieckiem. U niemowląt z krwotokiem okołokomorowym i niemowląt z podwyższonym ciśnieniem wewnątrzczaszkowym należy unikać pozycji głową w dół. Zastrzeżenie to dotyczy również przypadków wzdęć brzucha i problemów żołądkowo-przełykowych.
6. Dysfunkcje motoryczne u niemowląt przebywających na oddziale neonatologii
Ssanie to prosty i rytmiczny odruch motoryczny, na który składają się serie aktywności i pauz. Występuje on u wszystkich zdrowych noworodków. Niemowlę urodzone o czasie wykonuje około 10–30 ruchów ssania na serię zgodnie z rytmem 1–1–1 ssanie–połykanie–oddech. Pomiędzy poszczególnymi seriami mogą pojawiać się przerwy.
U niemowląt z zaburzeniami neurologicznymi lub niedojrzałym układem nerwowym może występować zdezorganizowany wzorzec ssania ze słabą koordynacją ssania i połykania oraz brakiem rytmu przy wykonywaniu tych czynności. Rozwój umiejętności ssania jest dla tych niemowląt ciężką pracą i opanowanie tej umiejętności może zająć kilka dni lub nawet miesięcy.
Stymulacja obszaru ustno-twarzowego zwiększa świadomość struktur jamy ustnej, zmniejsza nadwrażliwość, stymuluje pracę mięśni, wydłuża skurcz mięśni, pozwala uzyskać kontrolę nad strukturami jamy ustnej i zwiększa objętość przyjmowanego mleka. Zwiększenie objętości przyjmowanego pokarmu pozwala na zwiększenie wagi dziecka, co staje się pozytywną przesłanką wypisu z oddziału intensywnej opieki neonatologicznej.
7. Delikatne, rozluźniające ruchy bierne w fizjoterapii niemowląt
Ruchy bierne zapewniające delikatne rozluźnienie można zastosować u dziecka spastycznego, natomiast u dziecka z hipotonią może być konieczne utrzymanie ruchu biernego z aproksymacją stawów.
8. Swaddled bath, czyli kąpiel dziecka w powijakach
Dziecko jest ułożone w pozycji zgięciowej i owinięte kocykiem lub miękkim ręcznikiem, a następnie całkowicie zanurzone w wannie z ciepłą wodą. Jeden obszar ciała jest odwijany, delikatnie myty, płukany i ponownie zawijany. Kąpiel "śpioszkowa" jest odpowiednią dla rozwoju metodą zapewniającą wcześniakom i innym noworodkom wysokiego ryzyka na oddziale intensywnej opieki neonatologicznej kąpiel ze zminimalizowanym czynnikiem stresu. Technika ta oferuje wiele korzyści niemowlęciu i jego rodzinie.
Kąpiel dziecka w powijakach - korzyści dla niemowlęcia:
- zmniejszenie stresu fizjologicznego i motorycznego;
- oszczędność zasobów energetycznych dzięki ograniczeniu stresu i reakcji pobudzenia z nim związanych;
- zmniejszenie płaczu i rozdrażnienia;
- ułatwianie interakcji społecznych poprzez utrzymywanie dziecka w spokojnym, cichym stanie bez konieczności nadmiernej czujności;
- wzrost zachowań samoregulacyjnych, takich jak kontakt ręka– ręka, ręka–twarz, ssanie itd.;
- zwiększona łatwość uczestniczenia w karmieniu piersią lub butelką bezpośrednio po kąpieli;
- rozwój poczucia bezpieczeństwa niemowlęcia pomimo zmiany otoczenia, w którym przebywa.
Kąpiel "śpioszkowa" - korzyści dla opiekunów:
- zwiększony komfort pielęgnacji niemowlęcia podczas kąpieli;
- zwiększona pewność siebie podczas wykonywania czynności rodzicielskich;
- lepsza interakcja z dzieckiem;
- zmniejszony stres rodzicielski – dziecko jest spokojne i ciche;
- rodzice czują, że mają czas, aby skupić się na dziecku, a nie na rutynowych zadaniach lub interwencji medycznej. Zwiększa się ich pewność siebie przed zabraniem dziecka do domu;
- szansa dla rodziny na pozytywne doświadczenie związane z karmieniem dziecka po kąpieli. Jest to szczególnie ważne dla matki karmiącej piersią.
9. Udzielanie porad rodzicom chorych niemowąt
Należy:
- wyjaśnić rokowanie i problemy mogące wystąpić u dziecka wysokiego ryzyka;
- szczegółowo omówić rolę rodziców podczas terapii;
- wyznaczyć kolejną sesję i plan postępowania kontrolno-terapeutycznego;
- szczegółowo wyjaśnić prawidłowy rozwój dziecka;
- nauczyć matkę noszenia i karmienia dziecka.
Fizjoterapeuta na oddziale neonatologii - uwagi końcowe
Fizjoterapeuci pracujący na oddziałach intensywnej opieki neonatologicznej muszą mieć zaawansowane kompetencje, aby bezpiecznie i skutecznie zaspokajać potrzeby neurorozwojowe niemowląt, które mogą być niestabilne fizjologicznie, a także aby sprostać potrzebom rodziców i zapewnić im wsparcie merytoryczne i emocjonalne w radzeniu sobie ze stresującym wydarzeniem, jakim jest opieka nad chorym dzieckiem.
Fizjoterapeuta opiekujący się noworodkiem musi zdobyć wszechstronną wiedzę i kompetencje kliniczne w zakresie neonatologii, aby uczestniczyć jako równorzędny partner stanowiący wsparcie dla zespołu pielęgniarek i lekarzy w kompleksowej opiece nad małym pacjentem.
Pomoc dziecku, które doświadcza trudności w pierwszym okresie życia, jest satysfakcjonującym doświadczeniem. Praca nad budowaniem relacji z rodzinami może mieć wpływ na doświadczenia dziecka i całej rodziny. Fizjoterapeuta wywiera w związku z tym wpływ nie tylko na jednostkę, lecz na cały system. Wymaga to odpowiedniej wrażliwości i szczególnie rozwiniętych umiejętności interpersonalnych. Należy się upewnić, że doświadczenie opiekunów i dziecka w tym trudnym okresie jest pozytywne. To właśnie powinien robić terapeuta: wywoływać uśmiech i zapewnić swobodę funkcjonalną.